Abstract
Budget impact analysis of ticagrelor for preventive treatment of patients with acute coronary syndromes
Background
Ticagrelor 90 mg BID is indicated for the prevention of thrombotic cardiovascular events in patients with acute coronary syndromes (ACS). Outcomes from the PLATO trial demonstrated that ticagrelor + ASA reduced the rate of a combined endpoint of cardiovascular death, myocardial infarction, or stroke compared to clopidogrel + ASA.
Objective
This analysis estimated the budget impact of the use of ticagrelor and clopidogrel for the prevention of thrombotic cardiovascular events in patients with ACS in Italy, based on the PLATO trial results.
Methods
A budget-impact model (BIM) was developed to estimate the direct costs up to 12 months after an ACS event from the Italian NHS perspective. Resource utilization (drugs, screening, monitoring, hospitalizations and transfusions) was derived from the PLATO trial. Only direct medical costs were considered. Ex-factory prices (including all discounts) and National Tariffs were used to estimate the costs of drugs and medical resource, respectively. The BIM showed the difference in expenditure and cardiovascular events (myocardial infarction and cardiovascular death – PLATO trial) generated by the base case as calculated for current prescription volumes (ticagrelor 50.6%, clopidogrel 49.4%), and for different prescription volume scenarios (ticagrelor at 75% and 100%). Key variables were tested in the sensitivity analysis.
Results
Ticagrelor was associated with a medical cost offset driven by fewer hospitalizations; this partly offsets the incremental drug cost and results in an annual incremental cost per patient of €32.53 (€11,526.03 for ticagrelor and €11,493.50 for clopidogrel). Based on data from the PLATO trial, the incidence of ACS and current prescription volumes in Italy, the BIM predicts that the total number of cardiovascular events and costs are 6,169 and €652.3M, respectively. The BIM predicts that ticagrelor is associated with 550 fewer cardiovascular events at an incremental cost of €8.8M compared to generic clopidogrel. The impact of total annual costs for the Italian NHS would be limited if ticagrelor prescription volumes would be higher. The total cost is predicted to increase by 0.07% if ticagrelor prescription goes up to 75%, while the reduction of cardiovascular events is estimated to be considerably lower than -4.9%.
Conclusions
Utilization of ticagrelor, as an alternative to generic clopidogrel to prevent cardiovascular events in patients with ACS, could represent an effective, low-cost treatment option for the Italian NHS.
Keywords
Introduzione
Le sindromi coronariche acute (SCA) costituiscono una delle principali cause di mortalità e morbilità, contribuendo a causare circa il 20% di tutti i decessi (1, 2). Il principale meccanismo fisiopatologico che determina l'evento coronarico acuto è costituito dall'occlusione coronarica aterotrombotica (parziale o completa) che, a sua volta, genera una riduzione della perfusione coronarica e ischemia miocardica protratta fino alla necrosi (3). Le SCA, in base alla valutazione elettrocardiografica iniziale, vengono suddivise in due macro-categorie: con o senza sopraslivellamento persistente del tratto ST (STEMI e NSTEMI) (1).
Le Linee Guida della European Society of Cardiology (ESC) e della European Association for Cardio-Thoracic Surgery (EACTS) raccomandano (classe I, livello di evidenza A) nei soggetti con SCA (NSTEMI o STEMI), la somministrazione di una terapia antiaggregante con aspirina (acido acetilsalicilico, ASA) oltre all'aggiunta di un inibitore del recettore P2Y12 (clopidogrel, prasugrel o ticagrelor), mantenuta per 12 mesi a meno che non ci siano controindicazioni, come un eccessivo rischio di sanguinamento (4, 5). Viene inoltre segnalato che la terapia con ticagrelor e prasugrel, se non controindicata, è da preferirsi rispetto a quella con clopidogrel, che andrebbe utilizzato solo in situazioni ben codificate o quando gli altri due inibitori del recettore P2Y12 non siano disponibili.
Lo studio PLATO (PLATelet inhibition and patient Outcomes) ha mostrato come nei soggetti con SCA l'utilizzo per 12 mesi di ticagrelor migliori significativamente l’endpoint principale [decessi per cause cardiovascolari (CV), infarto miocardico e ictus] rispetto a clopidogrel (9,8% vs 11,7%; p <0,001) (6). Gli endpoint secondari hanno inoltre evidenziato differenze significative a favore di ticagrelor in termini di infarto miocardico (ticagrelor: 5,8%; clopidogrel: 6,9%; p = 0,005) e decessi per cause CV (ticagrelor: 4,0%; clopidogrel: 5,1%; p = 0,001), ma non per l'ictus (ticagrelor: 1,5%; clopidogrel: 1,3%; p = 0,22) (6). Nessuna differenza significativa è stata trovata per i sanguinamenti maggiori (ticagrelor: 11,6%; clopidogrel: 11,2%; p = 0,43) (6).
I risultati di successive analisi economiche, basate sui dati raccolti nello studio PLATO, hanno mostrato come nei 12 mesi di trattamento ticagrelor sia in grado di determinare una riduzione dei consumi sanitari (interventi chirurgici, esami ecc.) rispetto a clopidogrel (7, 8).
Data la comprovata efficacia evidenziata dallo studio PLATO (6) e le successive indicazioni emerse dall'analisi dei consumi sanitari (7, 8), ci è sembrato più che mai opportuno valutare l'impatto finanziario di ticagrelor rispetto a clopidogrel a carico del Servizio Sanitario Nazionale (SSN) italiano. È stata quindi condotta un'analisi di budget impact (Budget Impact Analysis, BIA) finalizzata a stimare l'impatto economico di un maggiore utilizzo di ticagrelor (in aggiunta ad ASA) rispetto a clopidogrel (in aggiunta ad ASA) nel trattamento di pazienti con SCA. Il modello di budget impact (Budget Impact Model, BIM) utilizzato per condurre la BIA non si è limitato a fornire una stima dei soli costi farmacologici, ma ha considerato anche altri costi quali interventi chirurgici, esami diagnostici e gestione dei sanguinamenti.
Metodi
Il BIM è stato sviluppato considerando la prospettiva del SSN. I consumi sanitari inseriti nel modello (farmaci, interventi chirurgici, esami diagnostici e trasfusioni) intendono descrivere per i pazienti con SCA il costo di trattamento, di monitoraggio e di gestione degli eventi avversi a carico del SSN. Il modello non ha considerato altri costi diretti sanitari (es. progressione della malattia) o costi indiretti (es. perdita di produttività). La BIA ha coperto un orizzonte temporale di 1 anno.
La Figura 1 illustra schematicamente la struttura del BIM. L'analisi è stata condotta osservando quanto indicato dalle Linee Guida dell’International Society for Pharmacoeconomics and Outcomes Research (ISPOR) per la conduzione di BIA (9, 10).
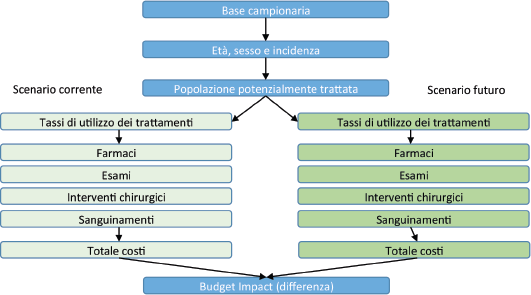
Struttura del modello di budget impact.
Assunzioni del modello
La stima del numero di pazienti oggetto della BIA è stata effettuata partendo dalla popolazione residente in Italia al 1° gennaio 2016 (base campionaria) (11). Di questa, escludendo le fasce di età 0-24 anni e >84 anni, è stata considerata la popolazione potenzialmente trattata di età compresa fra i 25 e gli 84 anni. Tale selezione è stata fatta affinché la popolazione oggetto del BIM fosse omogenea rispetto a quella considerata nello studio epidemiologico che ha fornito il dato di incidenza annua dei pazienti con SCA (1).
La scelta di confrontare ticagrelor con il solo clopidogrel, escludendo quindi dall'analisi prasugrel (terzo inibitore del recettore P2Y12 presente sul mercato), è basata su diverse motivazioni cliniche, metodologiche ed economiche. Poiché in letteratura non esistono studi di confronto diretto tra ticagrelor e prasugrel, ma solo studi di confronto diretto tra prasugrel e clopidogrel (12, 13) con endpoint e risultati diversi rispetto allo studio PLATO (6), non è stato possibile condurre un confronto indiretto tra i tre inibitori. In particolare, nello studio TRITON-TIMI 38 (12) i pazienti con pregresso TIA, sottopeso e di età >75 anni hanno presentato effetti sfavorevoli con prasugrel, mentre nel trial TRILOGY-ACS (13) in pazienti con NSTEMI non è stato dimostrato alcun beneficio di prasugrel rispetto a clopidogrel. Dal punto di vista clinico, inoltre, per ticagrelor e clopidogrel è possibile considerare nei pazienti a rischio molto elevato un trattamento protratto per 36 mesi. Le motivazioni di natura economica che hanno portato alla scelta di confrontare ticagrelor con clopidogrel sono due: a) clopidogrel e ticagrelor vengono attualmente somministrati in circa l’80% dei pazienti italiani con SCA (14); b) clopidogrel è l'unica molecola ad avere perso la copertura brevettuale e pertanto determina il minore costo farmacologico per giornata di trattamento (15).
Dalla stima dei costi di trattamento farmacologico sono stati esclusi quelli associati ad ASA poiché, indipendentemente dall'inibitore utilizzato, tutti i soggetti la ricevono a un medesimo dosaggio giornaliero (75-100 mg) (6).
Oltre al caso base, che è servito a dare una dimensione della spesa generata dall'utilizzo di clopidogrel e ticagrelor nel trattamento dei pazienti con SCA, la BIA ha valutato altri scenari nei quali è stato ipotizzato un incremento del market share di ticagrelor.
Il BIM ha fornito infine anche una stima del numero annuo di eventi associati alle due strategie terapeutiche. In questo specifico caso non è stato considerato l’outcome primario composito, ma i singoli outcome secondari (valutati anch'essi nello studio PLATO) per i quali si sia manifestata nei 12 mesi una differenza significativa (decessi per cause CV e infarti miocardici) tra i due gruppi di trattamento (6).
Dati di input del modello
Popolazione
Con la finalità di rispecchiare la coorte arruolata nello studio PLATO, la popolazione di riferimento del modello è costituita da pazienti che sono stati ricoverati per un episodio di SCA. I dati di input utilizzati per la stima della numerosità dei pazienti oggetto della presente BIA sono riportati in dettaglio nella Tabella I (1, 11, 14).
Popolazione oggetto del Budget Impact Model (BIM)
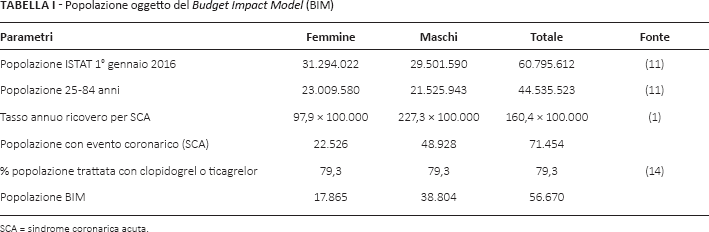
SCA = sindrome coronarica acuta.
Farmaci
Le due strategie terapeutiche prevedono la somministrazione di ticagrelor o clopidogrel in aggiunta ad ASA per un periodo di 12 mesi, in accordo con l'orizzonte temporale dello studio PLATO, il cui disegno e risultati clinici sono stati già ampiamente riportati in letteratura (6). La durata media di trattamento per ticagrelor è stata di 274 giorni a un dosaggio medio/die di 180 mg (due compresse da 90 mg), mentre per clopidogrel il dosaggio medio giornaliero è stato di 75 mg (una compressa) per un totale di 279 giorni di trattamento (6).
I costi per giornata di trattamento inseriti nel BIM sono pari a €2,19 con ticagrelor e a €0,24 con clopidogrel. Questi costi riflettono i rispettivi prezzi ex-factory di cessione al SSN al netto degli sconti obbligatori di legge. Con la finalità di rendere confrontabili i prezzi di cessione dei due inibitori del recettore P2Y12, per ticagrelor è stato considerato un ulteriore sconto del 5% quale proxy della procedura di Pay Back cui il farmaco aderisce.
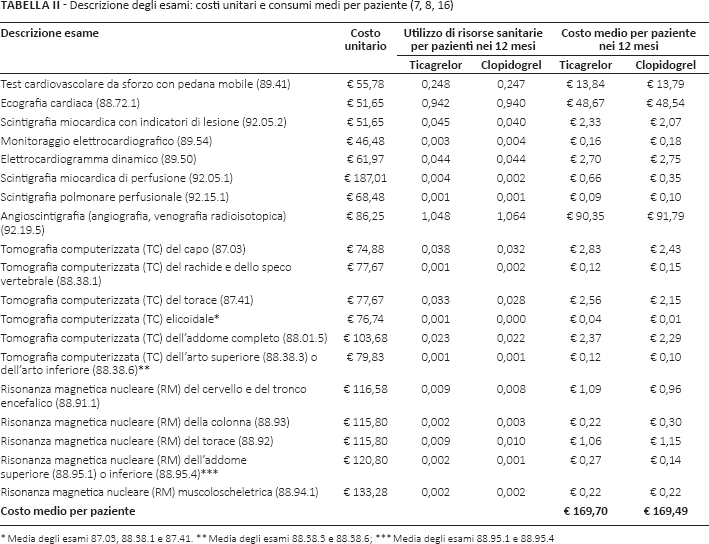
Esami
La Tabella II riporta in dettaglio il consumo medio annuo per paziente delle indagini diagnostiche, distinguendo per strategia terapeutica ricevuta. Queste informazioni derivano dai risultati delle analisi economiche a 12 mesi effettuate sulla base dei risultati dello studio PLATO (7, 8). Ogni singola prestazione è stata poi valorizzata considerando la rispettiva tariffa rimborsata dal SSN (16).
Media degli esami 87.03, 88.38.1 e 87.41.
Media degli esami 88.38.3 e 88.38.6
Media degli esami 88.95.1 e 88.95.4
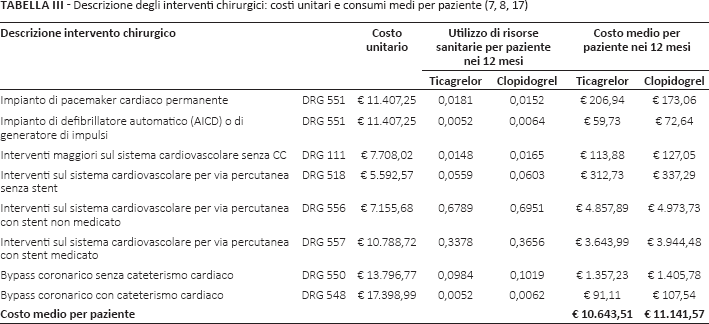
Interventi chirurgici
La Tabella III, utilizzando anch'essa come fonte i risultati delle analisi economiche a 12 mesi (7, 8), descrive la tipologia, la frequenza e il costo degli interventi chirurgici che vengono mediamente effettuati per un paziente con SCA. Poiché, facendo riferimento al contesto nazionale, ognuno degli interventi chirurgici indicati nella Tabella III viene effettuato durante un ricovero ospedaliero, la valorizzazione di questa prestazione sanitaria è avvenuta associando il corrispondente DRG (tariffa) rimborsato dal SSN (17).
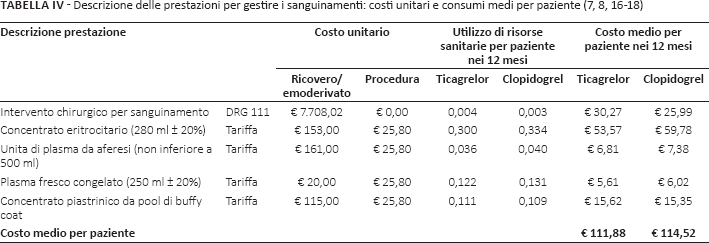
Sanguinamenti
La Tabella IV, seguendo sempre le stesse fonti (7, 8), riporta i consumi e i costi associati alla gestione dei sanguinamenti. In caso di intervento chirurgico, e quindi di ricovero ospedaliero, la valorizzazione della prestazione sanitaria erogata è stata effettuata considerando la tariffa prevista per il DRG 111 (Interventi maggiori sul sistema cardiovascolare senza cc) (17). In caso invece di gestione extra-ricovero dell'episodio, al costo dell'emoderivato è stato aggiunto quello della prestazione ambulatoriale per la procedura di trasfusione (16, 18).
Market share
Le quote di mercato considerate nel caso base rappresentano, al netto dei pazienti trattati con altri farmaci (prasugrel), la percentuale di utilizzo di ticagrelor e clopidogrel nel trattamento dei pazienti con SCA, pari a 50,6% e a 49,4%, rispettivamente. Tali percentuali sono state calcolate facendo riferimento all'ultima serie di dati disponibili (gennaio-dicembre 2014) nella quale il mercato è stato espresso in numero di pazienti con SCA in trattamento farmacologico (ASA in aggiunta a inibitore del recettore P2Y12) (14).
Oltre al caso base, la BIA ha valutato anche altri due scenari nei quali è stato ipotizzato un market share per ticagrelor del 75% e del 100%.
Dati clinici
La stima del numero annuo di eventi associati alle due strategie terapeutiche è riferita agli indicatori clinici che nei 12 mesi di trattamento hanno evidenziato una differenza significativa: infarto miocardico (ticagrelor: 5,8%; clopidogrel: 6,9%; p = 0,005) e decessi per cause CV (ticagrelor: 4,0%; clopidogrel: 5,1%; p = 0,001) (6).
Dati di output del modello
Budget Impact
La BIA, sulla base della popolazione trattabile e del costo medio annuo stimato per il paziente in terapia con ticagrelor o clopidogrel, fornisce lungo un orizzonte temporale di 1 anno la differenza di spesa generata dal mercato corrente rispetto a due nuovi scenari nei quali è stato ipotizzato un aumento del market share di ticagrelor al 75% e al 100%. L'adozione, per condurre la BIA, di un orizzonte temporale di 1 anno è stata effettuata con l'obiettivo di rendere la stima finanziaria coerente con i dati di efficacia a 12 mesi prodotti dallo studio PLATO (6) senza effettuare alcuna estrapolazione. La successiva scelta di presentare differenti scenari, rispetto a quello base, riguardanti l'incremento di utilizzo di ticagrelor rispettando il vincolo dei 12 mesi di osservazione, è stata attuata con l'intento di riprodurre un effetto similare a quello che si sarebbe ottenuto facendo variare (di anno in anno) le quote di mercato di ticagrelor lungo un orizzonte temporale maggiore (es. 3, 4 o 5 anni).
Infine, oltre al dato di spesa, il BIM fornisce per gli stessi confronti anche la variazione del numero di eventi evitati (decessi per cause CV e infarti miocardici).
Analisi di sensibilità
È stata condotta un'analisi deterministica (a una via) per stimare la sensibilità del modello alla variazione di alcuni dei dati di input. La BIA è stata inoltre replicata escludendo l'assunzione fatta per il prezzo di ticagrelor, ovvero l'aggiunta di un ulteriore sconto del 5% quale proxy del Pay Back. Tutti i consumi di risorse sanitarie (esami, interventi chirurgici e sanguinamenti) sono stati fatti variare incrementando o riducendo del 10% il valore considerato nel caso base. Infine, la spesa a carico del SSN e il numero di eventi sono stati ricalcolati in funzione di scenari che prevedono il trattamento di tutti i pazienti con una o l'altra strategia terapeutica.
Risultati
Costo per paziente trattato
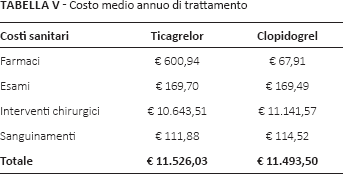
Il costo medio annuo per paziente trattato è risultato pressoché sovrapponibile per le due strategie esaminate (ticagrelor: €11.526,03; clopidogrel: €11.493,50) con una minima differenza a favore di clopidogrel (€32,53) (Tab. V). Ticagrelor determina un maggior costo per la terapia farmacologica (€533,03), quasi completamente controbilanciato dal minore ricorso agli interventi chirurgici (-€498,07). Le differenze per le altre voci di costo (esami e sanguinamenti) sono risultate minime.
Costo medio annuo di trattamento
Spesa a carico del SSN
La spesa annuale a carico del SSN, calcolata sul numero stimato dal BIM di pazienti in trattamento con le due strategie terapeutiche (clopidogrel: n = 27.993; ticagrelor: n = 28.677), è risultata pari a €652.265.296, di cui €321.737.847 generati da clopidogrel ed €330.527.449 da ticagrelor (Fig. 2). Il numero di eventi che si verificherebbero durante l'anno sarebbe pari a 6169, di cui 2575 decessi per cause CV e 3595 infarti miocardici (Fig. 3).
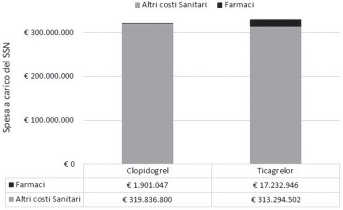
Spesa a carico del Sistema Sanitario Nazionale (SSN): scenario corrente.
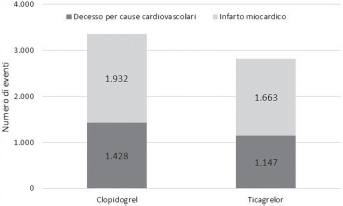
Numero di eventi: scenario corrente.
In corrispondenza di un aumento del market share di ticagrelor che, rispetto allo scenario attuale, porterebbe a trattare il 75% o il 100% dei pazienti con SCA, si avrebbe un sensibile aumento del numero di eventi evitati [ticagrelor 75%: -4,9% (304 eventi); ticagrelor 100%: -10,0% (616 eventi)] a fronte di un lieve aumento della spesa a carico del SSN [ticagrelor 75%: 0,07% (€449.743); ticagrelor 100%: 0,14% (€910.586)] (Fig. 4).
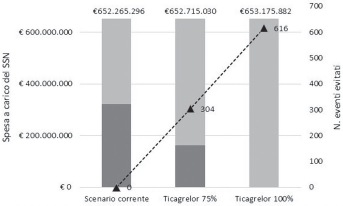
Spesa a carico del Sistema Sanitario Nazionale (SSN): scenario corrente vs aumento del “market share” di ticagrelor.
Analisi di sensibilità
La Tabella VI riporta i principali risultati dell'analisi di sensibilità. L'esclusione dello sconto del 5% del Pay Back dal prezzo di ticagrelor determina un incremento dello 0,14% della spesa dello scenario corrente rispetto a quello del caso base. Risulta invece più sensibile la variazione della spesa dello scenario corrente alla luce della riduzione o dell'aumento dei consumi sanitari (±9,7%).
Analisi di sensibilità
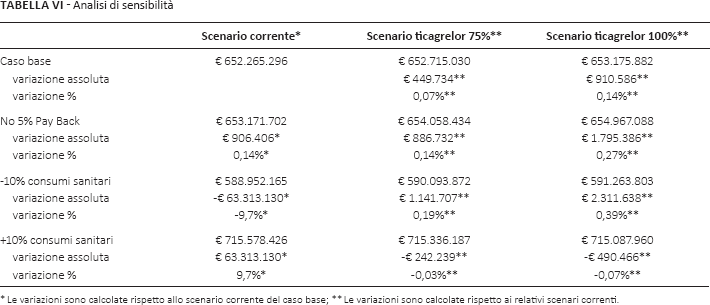
Le variazioni sono calcolate rispetto allo scenario corrente del caso base
Le variazioni sono calcolate rispetto ai relativi scenari correnti.
Considerando invece gli scenari nei quali viene ipotizzato un aumento dei pazienti trattati con ticagrelor (75% e 100%), le variazioni delle variabili “esclusione del Pay Back” o “variazione dei consumi sanitari” non determinano sensibili variazioni rispetto ai risultati (seconda e terza colonna della Tab. VI).
Infine, nell'ipotesi che tutti i pazienti vengano trattati con clopidogrel, la spesa a carico del SSN sarebbe pari a €651.332.473 a fronte di 6800 eventi (di cui 2890 decessi per cause CV e 3910 infarti miocardici). Nell'ipotesi opposta (tutti i pazienti in trattamento con ticagrelor), la spesa salirebbe a €653.175.882 (+0,28%), mentre il numero di eventi scenderebbe a 5554 (-22,4%) (di cui 2267 decessi per cause CV e 3287 infarti miocardici).
Discussione e conclusioni
In virtù della maggiore efficacia di ticagrelor rispetto a clopidogrel evidenziata nello studio PLATO (6), ci è sembrato opportuno valutarne anche l'impatto finanziario a carico del SSN. È stata quindi condotta un'analisi di budget impact (BIA) nell'ipotesi di un maggiore utilizzo di ticagrelor (75% o 100% dei pazienti trattati) rispetto allo scenario corrente in cui le quote di mercato, al netto dei pazienti trattati con altri farmaci, sono del 50,6% per ticagrelor e del 49,4% per clopidogrel (14).
Con l'obiettivo di fornire uno scenario realistico della spesa sostenuta dal SSN per la gestione di questi pazienti, il BIM non si è limitato a fornire una stima finanziaria dei soli costi farmacologici ma, in un'ottica più estesa, ha considerato anche i costi associati agli esami, alla gestione dei sanguinamenti e agli interventi chirurgici. È così emerso come i costi farmacologici incrementali determinati dal maggiore utilizzo di ticagrelor vengano quasi completamente controbilanciati dal minore ricorso agli altri consumi sanitari (soprattutto interventi chirurgici). Infatti, i risultati della BIA dimostrano che l'aumento di utilizzo di ticagrelor determinerebbe solo una minima crescita della spesa sanitaria a carico del SSN (ticagrelor 75%: +0,07%; ticagrelor 100%: +0,14%) a fronte di una sensibile riduzione del numero di decessi per cause CV (ticagrelor 75%: -5,9%; ticagrelor 100%: -12,0%) e di infarti del miocardio (ticagrelor 75%: -4,2%; ticagrelor 100%: -8,6%).
Purtroppo, in assenza di altre esperienze simili condotte in ambito nazionale o internazionale, non è stato possibile confrontare i presenti risultati con analoghi studi di altri Paesi europei.
Come accade ogni qualvolta sia necessario utilizzare un modello di simulazione, è opportuno leggere i risultati alla luce di alcune limitazioni. Tra queste, la più significativa è rappresentata dall'assenza di prasugrel tra le strategie considerate. Tale esclusione deriva principalmente dalla mancanza di uno studio clinico di confronto diretto con ticagrelor e dall'impossibilità di realizzarne uno indiretto tra i tre inibitori del recettore P2Y12 in considerazione dei diversi risultati ottenuti in differenti tipologie di pazienti. Infatti solo ticagrelor risulta superiore a clopidogrel negli anziani, nei pazienti con insufficienza renale, nei pazienti con NSTEMI (in particolare nei pazienti non trattati con interventistica coronarica) e nei pazienti sottoposti a bypass aortocoronarico.
Il BIM ha utilizzato le giornate di trattamento così come calcolate dallo studio PLATO (circa il 75% di compliance) (6), le quali potrebbero non essere rappresentative della realtà italiana. A parziale giustificazione di ciò, si ricorda che, dei 743 Centri arruolati nello studio PLATO, una trentina erano italiani. L'eventuale modifica delle durate di trattamento dovrebbe però prevedere la disponibilità dei relativi dati di efficacia; in assenza di tali dati si è preferito mantenere quanto stimato dallo studio PLATO (6). La medesima riflessione riguarda il consumo delle altre risorse sanitarie associato ai pazienti considerati nel BIM. In mancanza di dati reali nazionali, si è preferito considerate quanto raccolto dalle analisi economiche a 12 mesi effettuate sulla base dei risultati dello studio PLATO (7, 8).
Nel BIM è stato considerato che circa l’80% dei pazienti con SCA venga trattato con clopidogrel (49,4%) o ticagrelor (50,6%). Tali percentuali sono riferite all'anno 2014. Nonostante siano le ultime disponibili, si ritiene che tali quote di mercato non si siano sensibilmente modificate.
Il modello fornisce lungo un orizzonte temporale di 1 anno la differenza di spesa generata dal mercato corrente rispetto a due differenti scenari nei quali viene ipotizzato un aumento del market share di ticagrelor al 75% e al 100%. Tutto ciò viene fatto assumendo che la popolazione oggetto d'analisi sia statica durante l'anno di osservazione e non dinamica, ovvero non è stata considerata un'eventuale riduzione della numerosità della popolazione a causa della mortalità.
L'analisi di sensibilità ha cercato di ovviare, per quanto possibile, ai limiti associati alle ipotesi adottate; tutte le analisi hanno sostanzialmente confermato i risultati del caso base.
In conclusione si ritiene quindi che la presente analisi, pur con i suoi limiti, sia riuscita a presentare uno scenario attendibile derivante dall'utilizzo di clopidogrel e ticagrelor; ovviamente è auspicabile, in un prossimo futuro, poter riscontrare tale risultato con quanto verrà evidenziato dalla pratica clinica. Dati ricavati da registri potranno infatti valorizzare in maniera definitiva le analisi provenienti da modelli di budget impact.
Footnotes
Financial support: This research was made possible by an educational grant from AstraZeneca.
Conflict of interest: G.P.P. and R.R. declare that they have no conflicts of interest in this research. A.R. is a full-time employee of AstraZeneca.