Abstract
Introduction:
Urinary Incontinence (UI) is a chronic condition affecting mainly elderly people, thus the budget to deal with is foreseen to grow significantly, especially in Italy, where there is a combination of private and public buying. In 2015, the Italian National Health System (NHS) spent 355 million Euros to provide pads to UI, while the out-of-pocket expenditure for the patients was 233 million Euros. The study aims to evaluate the impact of two different UI buying pathway by performing a Budget Impact Analysis (BIA) vs current model.
Methods:
Three different scenarios were compared over a period of 3 years. Scenario 1 (“As is”), based on current model (2016-2017 expenditure), was compared to the: Scenario 2 (“Voucher”), implying the introduction of vouchers to entitle patients to acquire pads in the private channel without NHS tenders; Scenario 3 (“Tender management Optimization”) is based on an optimization of provided from NHS pads, according to patients UI severity.
Results:
Scenario 2 implies increase of NHS expenditure of 262 million Euros in the 2020, while Scenario 3 generates 21 million of savings vs scenario 1.
Conclusions:
The study indicates that the introduction of a new pathway in managing UI such as Scenario 3, could be sustainable for NHS and generate significant savings both for NHS and patient perspective.
Introduzione
L’Incontinenza Urinaria (IU), definita dall’International Continence Society (ICS) come “qualsiasi perdita di urine, con tre principali sottotipi: IU da urgenza, IU da stress e IU mista”, è una patologia che colpisce principalmente i pazienti anziani. (1-2) L’IU può influenzare significativamente il benessere fisico, psicologico e sociale di chi ne soffre determinando, nelle forme più gravi, isolamento e sentimenti di inferiorità. (3) Dati di letteratura evidenziano come il 57,2% delle persone affette tende a non manifestare tale disagio a parenti ed amici e solo il 25% si rivolge ad un medico. (3)
L’epidemiologia di questa patologia risulta alquanto variabile, sia a livello nazionale che internazionale. Le prime evidenze di letteratura sul tema risalgono al 1980, quando Thelema Thomas et al. avevano stimato che la prevalenza varia, in rapporto all’età, dal 4,5% al 37%, con una media del 18%. Tutte le indagini epidemiologiche successive hanno in media confermato queste percentuali, indipendentemente dal criterio di indagine utilizzato. Ad esempio, Herzog e Fultz (1990) riferiscono percentuali di prevalenza tra il 7% ed il 42% (4); una meta-analisi del 1997 su 10 studi di prevalenza nella popolazione di età media (da 30 a 60 anni), riporta una prevalenza compresa tra il 14% ed il 41%, con una media del 24,5% (4). Evidenze più recenti riferiscono una prevalenza compresa tra il 25% (5-6) e il 27,6% (7). Per quanto concerne l’Italia, uno studio del 1990, condotto nell’ambito dell’ULSS 21 di Padova riportava una prevalenza globale di IU pari al 13% con una maggiore prevalenza nel sesso femminile. (8) Un altro studio italiano multicentrico, su 5 città italiane (Milano, Modena, Roma, Udine, Varese) completato nel corso del 1997, invece riferiva una prevalenza del 7,8% nella popolazione generale e anche in questo caso con maggiore prevalenza nel sesso femminile. (9) Secondo recenti stime di Federanziani, gli adulti (pazienti con età maggiore di 18 anni) affetti da IU in Italia al 2016 erano circa 4,5 milioni, con una maggior prevalenza delle donne (12,3%) rispetto agli uomini (1,8%). (10) La classe maggiormente colpita è rappresentata dagli over 70 (15,3%), seguita dalla fascia d’età 55-70 anni (9,8%). (10) Da questo punto di vista, considerando il progressivo invecchiamento della popolazione, si sottolinea come il problema legato all’ IU sia inevitabilmente destinato ad accrescere le proprie dimensioni: infatti, dalle più recenti proiezioni ISTAT (2017) emerge come, a fronte di una popolazione complessiva in lieve crescita (+3,1% al 2050), la fascia di popolazione over 65, che ad oggi rappresenta poco più del 20% del numero totale, possa superare la soglia del 30% entro il 2040 e spingersi intorno al 33% nel 2050.
La letteratura disponibile sul cost of illness dell’IU si riferisce principalmente al contesto americano. Già nel 1984, il costo economico totale dell’IU, diretto ed indiretto, era stimato negli USA in 8,1 miliardi di dollari: 6,6 miliardi per i costi diretti e 1,5 per i costi indiretti, con un costo anno/caso stimato di circa 2.000 dollari. (4) Dopo 11 anni, Wagner T.H. riporta un costo economico diretto dell’IU per la popolazione di età maggiore di 65 anni di 26,3 miliardi di dollari, con un costo anno/caso di 3.565 dollari che corretto per l’inflazione (tra gli anni 1984 e 1995) mostra un incremento reale del 92%. (4) Tale dato è confermato da una recente revisione sistematica della letteratura che evidenzia un costo complessivo dell’IU negli USA al 2012 pari a 73 milioni, di cui 56,9 di costi diretti e 16,2 di costi indiretti. (8) Uno degli studi inclusi nella revisione mette in luce come i costi a carico dei pazienti incidano notevolmente sulla spesa complessiva, in particolare per quanto riguarda l’acquisto degli ausili. (8)
Gli ausili per l’IU consistono in cateteri e prodotti assorbenti, con funzione di raccolta dell’urina. L’acquisto degli ausili vede due possibilità: la fornitura a carico del Servizio Sanitario Nazionale (SSN) che avviene tramite procedure di gara, e l’acquisto a carico dei pazienti.
Per quanto riguarda il contesto italiano, il recente studio di Federanziani ha pubblicato il dato relativo alla spesa sostenuta per ausili dal SSN, pari a 355.104.105 Euro al 2015. (10) Per quanto riguarda invece la spesa per ausili sostenuta dai cittadini per l’acquisto direttamente tramite il canale delle farmacie / parafarmacie e della Grande Distribuzione Organizzata (GDO), secondo i dati IMS ed IRI, al 2016 era pari a 233.719.273 Euro (prezzo al pubblico), di cui 135.040.267 Euro del mercato delle farmacie / parafarmacie e 98.679.006 Euro della GDO. (Dati di vendita IMS giugno 2016 e IRI maggio 2016)
I principali riferimenti normativi che a livello nazionale influenzano l’approvvigionamento degli ausili per l’IU da parte del SSN sono:
D.M. 332/1999 che stabilisce cosa il SSN dovrebbe garantire: (i) tipi di ausilio e relative caratteristiche quali la velocità di acquisizione, il rilascio di umi-dità e la capacità assorbente specifica, (ii) quantitativi massimi (120 pezzi al mese a paziente, 150 per il pannolone rettangolare per adulti), (iii) tempi di consegna (5 giorni dall’autorizzazione alla fornitura da parte dell’ASL). È previsto l’obbligo di gara, distinguendo quelle per l’assistenza domiciliare da quelle per l’assistenza ospedaliera.
Il D.M. 321/2001 definisce (modificando la normativa precedente): (i) chi ne ha diritto: le persone affette da IU stabilizzata (insieme ad altre categorie), non includendo le richieste di “invalidità civile”; (ii) l’iter per ottenere gli ausili, caratterizzato da prescrizione (massimo per un anno, rinnovabile) di uno specialista del SSN che indica “i dispositivi necessari e appropriati” e autorizzazione dell’ASL, che deve prevedere “modalità di consegna frazionate”.
DPCM del 23 aprile 2008 e successive ridefinizioni dei Livelli Essenziali di Assistenza (LEA) confermano le disposizioni, raccomandando “qualità delle forniture, capillarità della distribuzione, disponibi-lità di modelli per le specifiche esigenze”.
Tuttavia, frequentemente, non vengono assicurati idonei livelli di assistenza, qualitativi e quantitativi, nella fornitura degli ausili ai pazienti in necessità, tanto da portare nel tempo ad un incremento della quota acquistata nel canale privato da pazienti o dai caregiver.
Le gare per l’acquisto degli ausili nel regime SNN nella maggior parte dei casi, vengono di fatto eseguite nella logica della proposta economicamente più vantaggiosa, a discapito della qualità. I criteri per l’aggiudicazione della gara sono basati su: i) valutazione del prezzo a pezzo oppure del costo medio giornaliero della fornitura; ii) utilizzo di indicatori che, a seconda della Regione, possono prevedere un peso diverso per il prezzo e per la qualità.
L’acquisto degli ausili nel canale privato, invece, avviene direttamente da parte del paziente o del caregiver nel canale farmacia / parafarmacia o GDO.
L’esistenza della duplice via di acquisto degli ausili (canale pubblico vs privato), genera dei differenti prezzi di acquisto che per il SSN sono appunto definiti dall’esito della gara, in una logica di contenimento dei costi, mentre per il canale della farmacia / parafarmacia e GDO, visto che il paziente è libero di scegliere dove acquistare, viene seguita la logica della migliore offerta per il cittadino. L’acquisto nel canale privato, per volumi inferiori rispetto ai volumi acquistati in gara, avviene quindi ad un prezzo/ausilio notevolmente superiore rispetto a quanto acquistato dal SSN. Tale sistema genera un conseguente impatto anche sul prezzo effettivo di acquisto dell’ausilio da parte del cittadino che spesso (31% dei casi), per difficoltà burocratiche oppure per le scarse quantità / qualità dispensate dal SSN si trova costretto a far fronte all’approvigionamento a proprie spese, secondo quanto riportato in un recente comunicato stampa della Federazione Italiana Incontinenti Disfunzioni del Pavimento Pelvico (FINCOPP). (11)
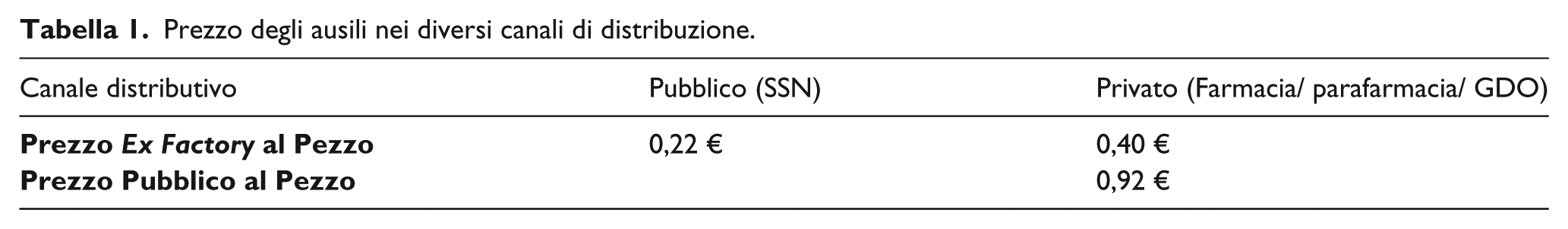
Il prezzo ex factory al pezzo degli ausili nel canale SSN, secondo un’analisi effettuata sulle ultime aggiudicazioni di gare pubbliche in Regione Lombardia nel 2016, dalle quali è stato escluso il prezzo degli ausili per bambini, è risultato pari a 0,22 Euro, mentre il prezzo al pubblico nel canale privato, è risultato 0,92 Euro, circa 4 volte maggiore (Tabella 1). Il valore 0,92 Euro al pezzo, corrisponde a quanto paga il cittadino per l’acquisto di un ausilio (prezzo al pubblico) ed è stato ricavato tramite un’analisi dei dati IMS, relativi al mercato degli ausili per IU, aggiornati a giugno 2016. A partire dai prezzi per confezione ed escludendo i prodotti che non riguardano l’IU lieve non rimborsata dal SSN, è stato ottenuto il prezzo per ausilio, che, ponderato per i volumi di vendita, ha restituito il prezzo medio per ausilio per IU. Il prezzo ex factory nel canale privato invece corrisponde al prezzo di acquisto per la farmacia / parafarmacia e GDO che viene direttamente negoziato con i produttori, applicando uno sconto al prezzo al pubblico. Tale sconto è stato stimato pari a circa -57% del prezzo al pubblico, tramite un’analisi dei listini di vendita delle aziende proprietarie delle prime 10 referenze alto-vendenti di ausili per IU. Applicando tale sconto al prezzo di acquisto per il cittadino, il prezzo ex factory sostenuto nel canale privato risulta pari a 0,40 Euro, quasi il doppio rispetto al canale pubblico (Tabella 1).
Prezzo degli ausili nei diversi canali di distribuzione.
Le Regioni stanno adottando due tipi di strategie ri-spetto alle quantità che possono essere fornite ai pazienti: da un lato, la maggior parte delle Regioni ha adottato provvedimenti per definire un numero massimo mensile di ausili per la fornitura ai pazienti (es. Toscana, Liguria, Sardegna), dall’altro Regioni come Piemonte e Marche hanno dato indicazioni sul numero massimo concedibile di ausili in funzione del livello di gravità dell’IU. La differenziazione tra le Regioni e all’interno della stessa Regione interessa anche le modalità di gestione delle gare e di distribuzione degli ausili.
Per quanto riguarda le modalità di distribuzione degli ausili le possibili soluzioni sono tre: distribuzione in capo all’ASL, presso la quale in giorni stabiliti i pazienti o i loro familiari possono recarsi per il ritiro dei prodotti; distribuzione in capo alle farmacie; distribuzione in capo alle imprese che provvedono alla consegna dei prodotti direttamente al domicilio del paziente. (12)
Il modello più diffuso nelle diverse Regioni prevede che la prescrizione degli ausili per IU debba essere fatta dal medico di medicina generale (MMG) oppure dallo specialista che lavora in ambito SSN, tramite apposita modulistica. La richiesta va consegnata presso uno dei distretti sanitari ed entro 25/30 giorni gli ausili vengono conse-gnati direttamente presso il domicilio del paziente, previa verifica da parte della ASL, tramite il Servizio Assistenza Protesica, dell’appropriatezza della prescrizione. Il modello si basa sul limite massimo di ausili prescrivibile al mese, pari a 120 pannoloni.
Diverso è il modello applicato in Regione Piemonte, dove si prevedono tre livelli di intensità di cura, con centri di 1°, 2° e 3° livello a seconda della gravità e con un primo filtro sul territorio rappresentato dal MMG. La prescrizione avviene tramite la compilazione della scheda di diagnosi e prescrizione, che ha validità annuale. Il sistema, avendo individuato dei tetti di spesa in funzione della gravità, consente inoltre ai pazienti di poter scegliere la tipologia di ausilio in base alle proprie preferenze.
Altro modello ancora è quello applicato all’interno dell’ATS (Agenzia di Tutela della Salute) di Milano. La prescrizione formulata dal MMG (caso prevalente) oppure dal medico specialista dà diritto ad accedere a una consulenza infermieristica presso l’ATS durante la quale si stende il piano terapeutico e si individua la tipologia di ausilio più adatta alle esigenze del singolo. Il canale di-stributivo scelto è quello della farmacia. Tutte le farmacie sono collegate al sistema informatizzato con il quale è possibile leggere le indicazioni date a ciascun paziente. I pazienti (o loro caregiver) possono scegliere la marca che preferiscono tra le due ditte che si sono aggiudicate la fornitura per conto del Servizio Sanitario Regionale (SSR), all’interno di qualsiasi farmacia del territorio dell’ATS. Il modello si basa su un meccanismo che individua un tetto di spesa massimo mensile per paziente (che attualmente si attesta a 31,28 Euro (iva esclusa), calcolato tenendo conto di un utilizzo di quattro ausili mutandina misura grande al giorno (al prezzo di gara aggiudicato più basso).
Obiettivi
L’obiettivo del presente lavoro è quello di analizzare l’effetto finanziario di due diverse modalità di acquisto e gestione degli ausili in Italia, in un’ottica di ottimizzazione della spesa garantendo tuttavia l’approvvigionamento al cittadino di ausili di elevata qualità.
Metodi
È stata sviluppata un’analisi di impatto sul budget (BIA), nella prospettiva del SSN, con un orizzonte temporale di 3 anni, per valutare i possibili impatti di differenti scenari alternativi nella gestione di acquisto degli ausili per l’IU.
Il modello si basa sul confronto di uno scenario “caso base” di gestione degli ausili rappresentato da un modello di distribuzione degli stessi esclusivamente tramite il canale pubblico (seguendo il modello distributivo attualmente più utilizzato in Italia), verso possibili scenari futuri di distribuzione degli ausili, includendo come variabile economica solo il costo diretto rappresentato dal prezzo unitario di acquisto degli ausili.
L’impostazione dei principali parametri del “caso base” e degli scenari futuri è stata modellata sulla base di una ricerca di letteratura sulle principali normative e sui modelli distributivi vigenti nelle diverse Regioni italiane e successivamente discussa e validata da un panel multi-stakeholder tramite l’organizzazione di un expert meeting. Il panel multi-stakeholder era costituito da 8 esperti, con diverso profilo professionale: un rappresentante istituzionale, un farmaco-economista, un infermiere, un clinico, un farmacista ospedaliero, un medico di medicina generale, un paziente ed un consulente di azienda. Nella scelta dei singoli esperti si è cercato di tenere conto della loro provenienza geografica per evitare una concentrazione solo su alcune realtà regionali.
Caso base
I dati di input dello scenario “caso base” sono rappresentati da (Tabella 2):
Spesa SSN per ausili. Il dato di spesa SSN per ausili è stato ricavato dal libro Bianco pubblicato dal CERGAS Bocconi, che riporta un valore di 355.104.105 Euro al 2015 (10). Tale dato è stato rivalutato al 2016, pari a 356.169.417 Euro. (13) Visto che questo dato di spesa include anche quella parte di pazienti ospedalizzati che usufruisce degli ausili durante il ricovero, la spesa per la distribu-zione in regime ospedaliero è stata sottratta dalla spesa complessiva SSN. Secondo un’analisi degli esiti di una recente gara condotta in Regione Lombardia (Analisi gara ARCA, 2016 Regione Lombardia), il consumo in ambito ospedaliero è risultato pari al 14% del totale acquistato in gara, e quindi la spesa SSN per ausili al 2016 è risultata pari a 306.305.699 Euro.
Spesa privata per ausili. Il dato di spesa privata per ausili include la spesa registrata tramite il canale farmacia / parafarmacia e quella nel canale GDO. Il primo dato è stato ricavato dai dati IMS aggiornati a giugno 2016 che riferivano una spesa per ausili pari a 135.040.267 Euro. Il secondo dato è stato ricavato dai dati IRI aggiornati a maggio 2016, che riferivano una spesa per ausili pari a 98.679.006 Euro. Visto che tali dati sono elaborati sulla base del prezzo al pubblico, per confrontarli con la spesa SSN, sono stati immessi nel modello con una riduzione del 50% in modo da considerare la spesa privata sulla base del prezzo ex factory.
Consumo giornaliero di ausili. Da una ricerca online è emerso che molte ASL/Regioni, in linea con le indicazioni nazionali, hanno definito il limite massimo mensile di ausili pari a 120 pezzi, mentre altre, come il Piemonte e l’ASL di Fermo definiscono il limite mensile in funzione della gravità (30 per livello lieve, 60 per moderato, 90 per grave e 120 per gravissimo). In assenza di dati epidemiologici relativi ai diversi gradi di severità, e considerando che solo nei casi più seri si consumano 4 pezzi al giorno, è stato assunto un consumo medio giornaliero pari a 3 pezzi. La robustezza di tale assunzione è stata testata con l’analisi di sensibilità.
Prezzo ex factory degli ausili nel canale pubblico pari a 0,22 Euro.
Numero di pazienti con IU e con prescrizione di ausili. Considerando le previsioni della popolazione over 65 fornite dall’ISTAT, abbiamo calcolato il tasso di crescita medio della popolazione dal 2016 al 2020. La popolazione di pazienti trattati per IU negli anni successivi al primo è stata definita moltiplicando la popolazione all’anno precedente per il tasso medio di incremento annuo dei pazienti over 65, pari all’1,12%. (14) Non essendo disponibili dati sui pazienti eleggibili alla dispensazione degli ausili, abbiamo ottenuto tale dato dividendo la spesa SSN per il prezzo ex factory medio, per il consumo giornaliero in 365 giorni.
Dati di input dei tre scenari di analisi.
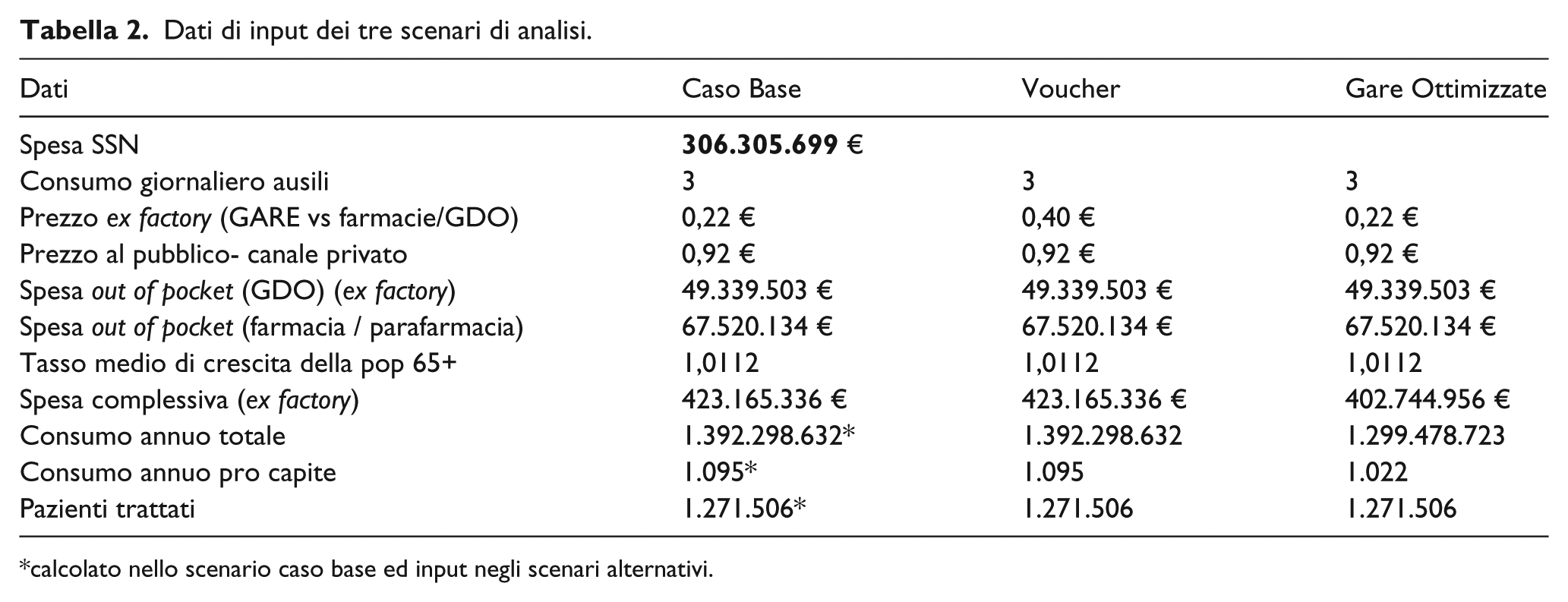
calcolato nello scenario caso base ed input negli scenari alternativi.
Lo scenario caso base è stato confrontato con due scenari alternativi di gestione dell’acquisto / finanziamento degli ausili: “Scenario Voucher” e “Scenario Gare Ottimizzate”.
Scenario “voucher”
Lo scenario voucher si basa sull’ipotesi in cui il SSN, tramite le ASL, emetta dei voucher, con un tetto massimo di spesa a paziente, in assenza di gara. Ciascun paziente è libero di spendere tale voucher nel canale privato ovvero presso le farmacie, parafarmacie e GDO. Il SSN pertanto dovrà rimborsare i centri di distribuzione, che agiscono per suo conto, ad un prezzo ex factory pari al valore medio speso ad oggi. È stata inoltre ipotizzata una introduzione di tale sistema graduale nel tempo, con una sostituzione rispetto allo scenario caso base del 50% al primo anno, fino a raggiungere il 100% al terzo anno dall’introduzione.
I dati di input di questo scenario sono rappresentati da (Tabella 2):
Prezzo al pubblico canale privato pari a 0,92 Euro.
Prezzo ex factory canale privato pari a 0,40 Euro.
Numero di pazienti e consumo medio di ausili sono stati considerati pari al caso base, rispettivamente uguali a 1,2 milioni di pazienti e tre pezzi al giorno.
Quota di mercato dello scenario voucher, pari al 50% al primo anno, 75% al secondo e 100% al terzo.
A partire da questi dati di input, è stata calcolata la spesa complessiva per lo scenario voucher (pari alla spesa SSN più quella out of pocket), e confrontata con quella del caso base, a parità di spesa SSN.
Scenario “gare ottimizzate”
Lo scenario ‘‘gare ottimizzate’’ si basa sul modello di gestione degli ausili adottato dalla Regione Piemonte (15) che individua un “tetto massimo diversificato” di ausili mensili a seconda della gravità / entità dell’IU.
Di conseguenza, questo scenario assume che, ottimizzando la gestione delle gare sulla base dei livelli di gravità dei pazienti, si possano destinare le risorse adeguate ai pazienti che hanno maggiore necessità di ausili, riducendo gli sprechi a fronte di una maggiore qualità.
I dati di input del modello sono rappresentati da (Tabella 2):
Consumo medio giornaliero di ausili. Nello specifico è stata considerata la distribuzione percentuale dei pazienti per livello di gravità (esclusi i pazienti di grado lieve): gravissimo (16%), grave (15%), medio (28%) (10) e il consumo massimo mensile a paziente definito dalla Regione Piemonte (15) rispettivamente pari 60, 90, 120 pezzi. La media ponderata tra pazienti e consumo massimo mensile fornisce una media di pezzi giornalieri pari a 2,8.
Numero di pazienti, pari ai pazienti annuali calcolati nel caso base.
Prezzo ex factory degli ausili nel canale pubblico pari a 0,22 Euro.
A partire da questi dati di input, sono state calcolate la spesa complessiva e quella SSN per lo scenario gare ottimizzate e confrontate con quelle del caso base.
Rappresentazione dei risultati e analisi di sensibilità
I risultati dell’analisi sono presentati come differenza annua della stima della spesa complessiva per ausili (spesa SSN più spesa out of pocket) dello scenario caso base rispetto agli scenari alternativi di confronto. Inoltre sono stati confrontati anche i volumi, in termini di pezzi per ausilio, erogati dal SSN, in ciascuno scenario analizzato.
Al fine di verificare la robustezza delle assumption del caso base è stata condotta un’analisi di scenario variando il dato di spesa SSN per ausili, con il valore riportato da FINCOPP – Assobiomedica pari a 311.305.206 Euro (con esclusione della distribuzione ospedaliera). (11)
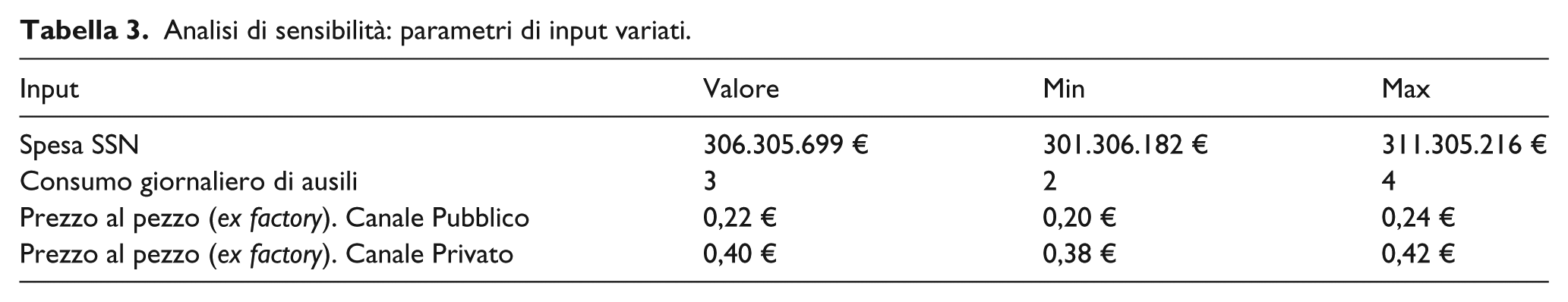
Il dato di budget impact sulla spesa complessiva per i due possibili scenari, invece, è stato testato tramite un’analisi di sensibilità ad una via, modificando per cia-scuno scenario i seguenti parametri di input del modello ( Tabella 3 ):
La spesa per ausili SSN per il 2016, variando il valore del caso base di +/- 2%, visto che il dato di Spesa SSN riportato da FINCOPP – Assobiomedica, risulta pari a 311.305.206 Euro (con esclusione della distribuzione ospedaliera). (11)
Il consumo medio giornaliero, assumendo una variazione compresa nel range da 2 a 4 pezzi al giorno.
il prezzo ex factory del canale distributivo privato variando il valore del caso base di +/- 9%, visto che secondo i dati riportati dal CERGAS il prezzo ex factory risulta pari a 0,38 Euro, e pertanto è stata testata la variazione in positivo e in negativo rispetto al valore del caso base. (10)
il prezzo ex factory del canale distributivo pubblico variando il valore del caso base di +/- 5%, visto che secondo i dati riportati dal CERGAS il prezzo ex factory risulta pari a 0,24 Euro, e pertanto è stata testata la variazione in positivo e in negativo rispetto al valore del caso base. (10)
Analisi di sensibilità: parametri di input variati.
Risultati
Caso base
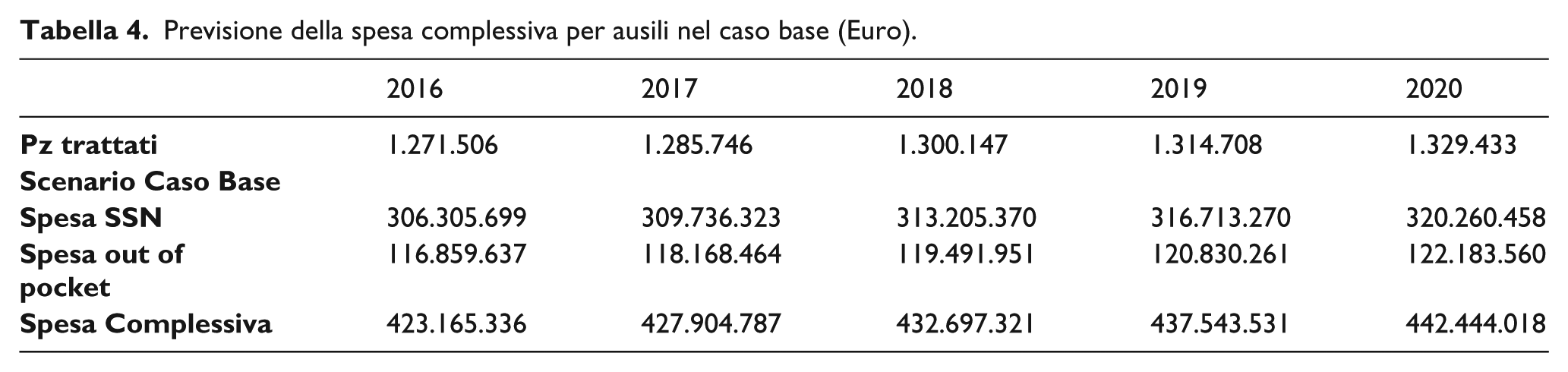
Partendo da un numero di pazienti trattati nel 2016 di 1.271.506, e considerando il tasso di crescita della popolazione, si prevedono 1.329.433 pazienti trattati nel 2020. ( Tabella 4 ) Considerando l’aumento dei pazienti affetti da IU, e mantenendo stabile sia il consumo annuo pro-capite degli ausili che il prezzo unitario, si può vedere come la spesa SSN per IU nel caso base cresca da 306.305.699 Euro del 2016 a 320.260.458 nel 2020, a fronte di un aumento anche della spesa complessiva (SSN + out of pocket), che passa da 423.165.336 Euro nel 2016 a 442.444.018 nel 2020. ( Tabella 4 )
Previsione della spesa complessiva per ausili nel caso base (Euro).
Caso base vs Scenario Voucher
L’introduzione nel mercato del voucher a valore fisso genera un rilevante aumento della spesa complessiva per ausili, che risulterebbe paria 560.826.790, 631.890.310, 704.475.303 Euro nei tre anni successivi all’introduzione (2018-2020). Tale aumento di spesa, corrisponde ad un impatto sul budget di 128.129.469, 194.346.779, 262.031.284 Euro, rispettivamente al 2018, 2019, 2020, che a spesa costante per il SSN, pari al caso base, si traduce in un significativo aumento della spesa a carico dei pazienti. ( Tabella 5 )
Spesa complessiva per ausili negli scenari voucher e gare ottimizzate (Euro).
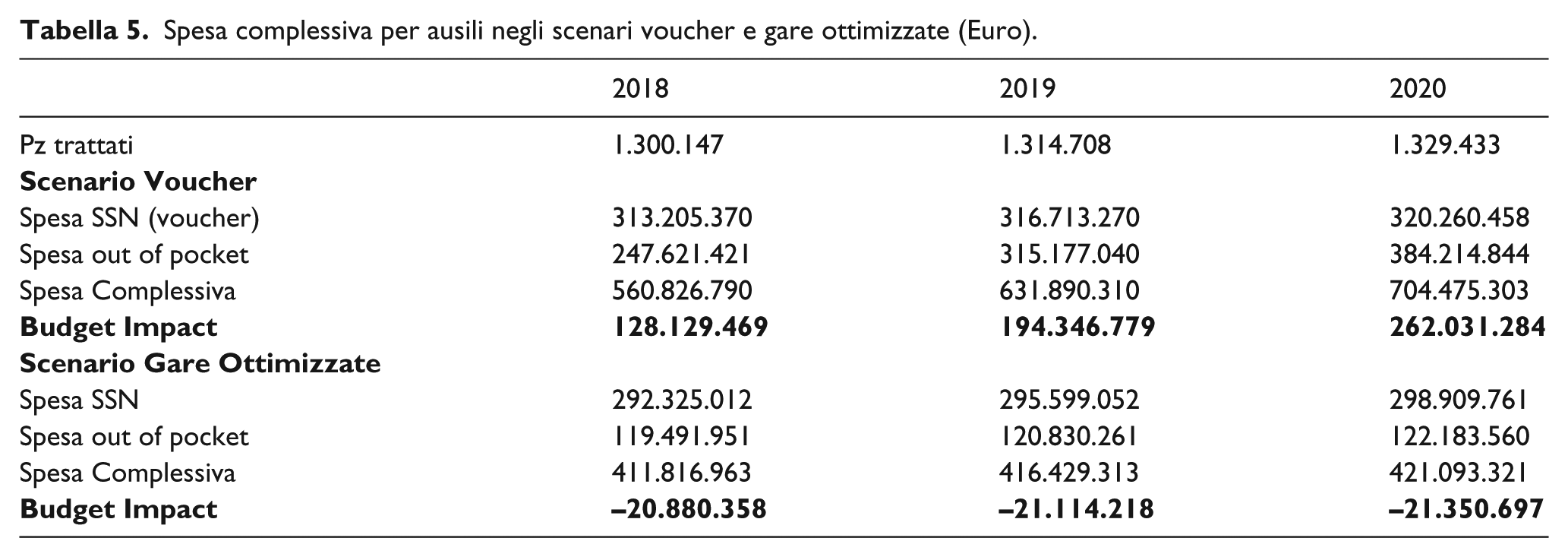
Inoltre, nei tre anni di introduzione del voucher, come prevedibile i volumi erogati in regime SSN si ridurrebbero del 45% rispetto al caso base, perché il prezzo di acquisto per il SSN è maggiore.
Caso base vs Scenario Gare Ottimizzate
L’introduzione di un sistema di gestione delle gare ottimizzato per l’acquisto degli ausili genera una riduzione della spesa complessiva per ausili, che risulta pari a 411.816.963, 416.429.313, 421.093.321 Euro nei tre anni successivi all’ introduzione (2018-2020).
In questo scenario si evidenzia la possibilità di ottenere risparmi per il SSN, con una riduzione della spesa di -20.880.358, -21.114.218 -21.350.697 Euro rispettivamente al 2018, 2019, 2020. ( Tabella 5 ). Nello specifico la spesa a carico del SSN al terzo anno dall’introduzione diminuirebbe di poco meno del 7%.
Inoltre, nei tre anni di osservazione, come prevedibile, unitamente ad una riduzione della spesa per il SSN, si osserva una riduzione dei volumi erogati in regime SSN del 7% rispetto al caso base, perché il consumo giornaliero è minore.
Analisi di sensibilità
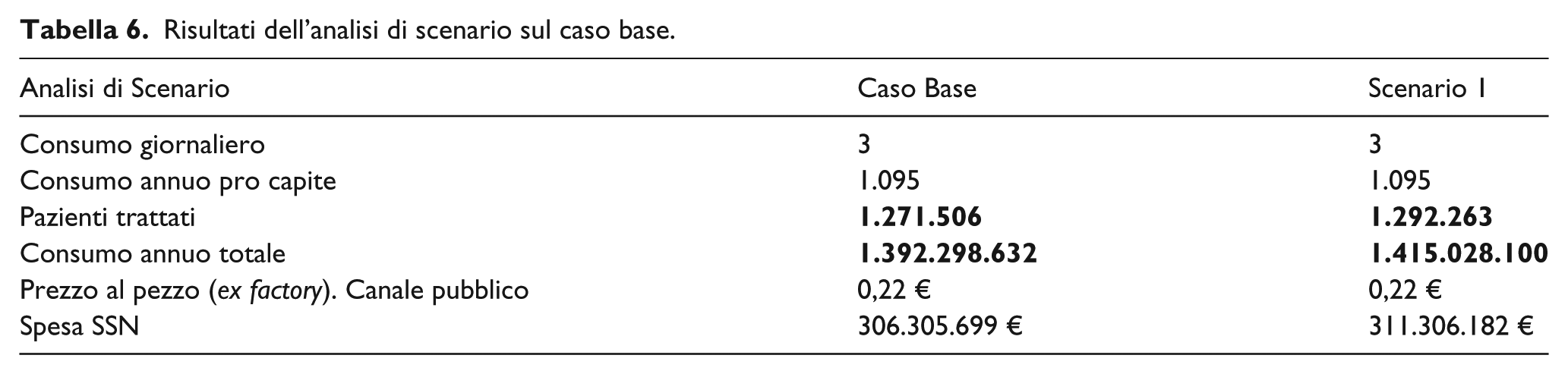
I risultati dell’analisi di scenario, condotta variando la spesa SSN nel caso base, mostrano che all’aumentare della spesa per ausili, si ha un incremento del numero di pazienti con IU (+2% rispetto al caso base). ( Tabella 6 )
Risultati dell’analisi di scenario sul caso base.
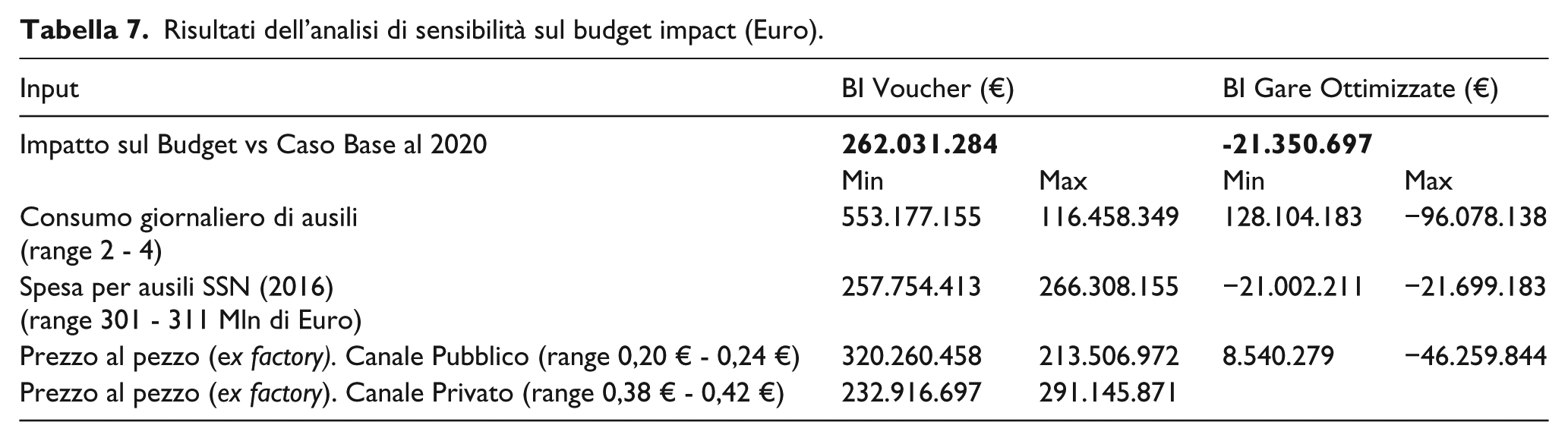
L’analisi di sensibilità, come mostrato in tabella 7, evidenzia che l’impatto sulla spesa complessiva in entrambi gli scenari dipende dal consumo medio giornaliero e dal prezzo al pezzo ex factory del canale distributivo pubblico.
Risultati dell’analisi di sensibilità sul budget impact (Euro).
Discussione
La dimensione socio-economica dell’IU in Italia, legata all’elevata incidenza e prevalenza nella popolazione generale, alla sua condizione sommersa e misconosciuta ed all’impatto sui costi sociali e sulla qualità della vita, rappresenta ancora oggi un importante problema socio-assistenziale. L’aumento progressivo della prevalenza dell’IU in entrambi i sessi, che emerge sempre di più con l’allungarsi della vita media, pone problemi organizzativi sempre più pressanti.
La presente analisi ha testato due possibili scenari futuri di gestione e trattamento del paziente fragile con IU, quali quello basato sul rilascio di voucher al paziente e quello basato sulla gestione delle gare ottimizzate.
Il primo caso analizzato ha riguardato la possibile introduzione di un voucher di spesa per il paziente, che avrebbe facoltà di acquistare autonomamente in uno dei centri di distribuzione desiderati. In questo contesto, alla libertà di scelta del paziente si associa un rischio di prezzo ben più elevato per l’acquisto degli ausili, che potrebbe generare un incremento elevato della spesa da parte del paziente, il quale, con un numero limitato di voucher, usufruirebbe comunque di un minor numero di pezzi annui. Questo è dovuto principalmente a tre fattori: (i) il valore del voucher non differenziato per singolo paziente (a gravità differenti corrispondono bisogni differenti), (ii) un consumo medio pro capite degli ausili di 3 pezzi al giorno che deve essere garantito e (iii) un buono spesa utilizzabile per acquisti sia in farmacia che in GDO, dove i prezzi non sono omogenei né minimamente paragonabili a quanto potrebbe garantire una gara pubblica. In particolare lo scenario voucher genera un incremento di spesa che a parità di spesa per il SSN, grava direttamente sul paziente (out of pocket), ed è causato sia da un prezzo medio ex factory più alto in farmacia rispetto alle gare (0,40 Euro al pezzo rispetto a 0,22 Euro delle gare) sia dal prezzo al pubblico realmente sostenuto dal paziente (0,92 Euro al pezzo). Al contrario, se il valore del voucher fosse completamente rimborsato dal SSN per contenere la spesa a carico del SSN, il valore del voucher dovrebbe diminuire nel tempo, spostando tuttavia ulteriori costi a carico del paziente.
Nel secondo caso analizzato, è stata ipotizzata l’implementazione di un modello virtuoso tramite l’ottimizzazione delle attuali procedure di acquisto per gara che tenga conto del numero di utenti in base alla gravità dell’IU e di conseguenza del numero massimo di ausili da fornire mensilmente. Tale sistema, che si è dimostrato economicamente sostenibile per il SSN, dovrebbe prevedere:
Forniture differenziate in funzione della gravità del paziente
Elevati standard qualitativi richiesti per gli ausili e certificati da enti autorizzati
Aggiudicazione per costo al pezzo su base Regionale / CONSIP
Gare con consegna domiciliare trimestrale per favorire il monitoraggio dei consumi.
Ad oggi tuttavia sono ancora molte le criticità e gli ostacoli da superare per rendere possibile l’implementazione di un sistema di governance del paziente affetto da IU.
Nei nuovi LEA, ad esempio, sono stati eliminati gli standard qualitativi degli ausili per IU previsti nelle gare regionali, per cui il principio su cui si basa l’assistenza erogata è puramente economico. In aggiunta, le diverse forme di distribuzione degli ausili per IU rappresentano un punto cruciale nella mancata appropriatezza ed equità del sistema. Nel caso della distribuzione supportata dal SSN, non si applicano purtroppo logiche di appropriatezza (numero e tipologia di ausili) correlate alla gravità del livello di IU, ma esistono ancora aree di inappropriatezza prescrittiva, che determinano conseguentemente un sensibile incremento della spesa a carico del paziente. In aggiunta la ge-stione integrata del paziente con IU, non è ancora effettiva e i servizi offerti ai pazienti risultano estremamente frammentati, congiuntamente ad una gestione monoculare da parte delle strutture. Un’ indagine del 2009 riporta infatti che per più del 20% dei cittadini gli ausili per IU sono un servizio difficile da ottenere, la cui consegna presso il domicilio subisce spesso dei ritardi e di conseguenza quando l’ ASL non riesce ad essere tempestiva o a rispettare la tempistica di consegna, il diritto all’assistenza si trasforma in esborso di denaro per dover provvedere in maniera privata. (12)
Alla luce delle criticità esposte, eventuali soluzioni per favorire una gestione efficace del paziente con IU potrebbero essere:
elaborare un approccio unitario ed organico alla gestione del paziente, assicurando continuità terapeutica ed assistenziale fra le strutture interessate, e definendo allo stesso tempo l’ownership della go-vernance del paziente con IU. A tutt’oggi ruoli di rilievo possono essere rappresentati dall’urologo, dal ginecologo, dall’andrologo e dal case manager;
adottare misure per implementare l’appropriatezza terapeutica da parte del SSN, note la reale entità del problema e la necessità di favorire l’inversione di tendenza di crescita della spesa a carico del cittadino;
promuovere la qualità dell’ausilio per IU, che è di fondamentale importanza per la corretta gestione del paziente e che dovrebbe essere certificata da un ente esterno;
sostenere una formazione integrata ed un maggiore coinvolgimento di tutte le figure professionali che interagiscono con il paziente.
In assenza di altri studi nazionali o internazionali di impatto sul budget relativo ai modelli di acquisto degli ausili per IU non è stato possibile confrontare i presenti risultati con quelli di studi analoghi. Tuttavia una riflessione importante su questi aspetti è stata affrontata nel recente studio pubblicato da Federanziani. (10)
Questo studio (10) si è posto l’obiettivo di raccogliere evidenze sui modelli attuali di gestione dell’IU in Italia, valutare l’impatto economico di questa condizione diffusa, fornire informazioni riguardo ai modelli di fornitura dei servizi esistenti e formulare ipotesi su quelli da attivare in futuro.
Tra i modelli virtuosi, analizzati nello studio, spiccano quello piemontese, per intensità di cura e quello lombardo, che si basa su un meccanismo di assegnazione di un tetto di spesa massimo per paziente. Tali modelli possono essere rispettivamente collegati agli scenari analizzati nel mo-dello di gare ottimizzate e voucher.
Lo studio propone, a partire dall’analisi degli aspetti critici che caratterizzano l’attuale sistema di gestione dell’IU, un modello per il trattamento del paziente affetto da IU che mira a fissare standard comuni validi per tutte le Regioni, sulla base della normativa nazionale, pur la-sciando a ogni realtà regionale la flessibilità di definire gli aspetti di dettaglio relativi ai servizi correlati. Il modello proposto partendo dalla necessità di (i) unificare la di-stribuzione a carico del SSN, tramite un hub di riferimento per Regione, (ii) garantire equità nell’accesso a tutti i potenziali pazienti, (iii) non alterare la spesa complessiva, (iv) assicurare una presa in carico continuativa e complessiva oltre che un’assistenza personalizzata, si basa sui se-guenti elementi:
accreditamento dei fornitori e definizione di accordo quadro in funzione della sostenibilità del sistema, di competenza nazionale;
prezzo definito ex ante in funzione anche della qualità dell’ausilio;
budget assegnato al singolo paziente in funzione della gravità;
piattaforma distributiva unica, che può agire o tra-mite il canale farmacie o a domicilio, di competenza regionale;
possibilità di counselling per il cittadino e scelta e valutazione dell’ausilio;
implementazione di un sistema informativo di monitoraggio.
L’analisi d’impatto sul budget, del presente studio, seppur diversa dal punto di vista metodologico rispetto allo studio sopracitato, giunge a simili conclusioni, ovvero all’urgente bisogno di definire un sistema unitario ed organico della gestione del paziente con IU, assicurando equità nell’accesso, continuità terapeutica e qualità dell’assistenza erogata.
L’analisi soffre tuttavia di alcuni limiti. In primo luogo, l’impatto sul budget dipende, anche se non in modo determinante, dalla dimensione della popolazione eleggibile e dal prezzo al prezzo ex factory del canale pubblico. Per quanto concerne il primo parametro, considerato che in letteratura non sono disponibili dati certi sull’epidemiologia dei pazienti con IU, i dati sulla popolazione target sono stati ricavati come output e validati dal panel multi-stakeholder, ma i dati effettivi potrebbero essere leggermente diversi da quanto previsto. In maniera analoga anche il dato sul prezzo al prezzo ex factory del canale pubblico, relativo alla Regione Lombardia e validato dal panel di esperti, potrebbe non essere rappresentativo della realtà italiana.
In secondo luogo non si è tenuto conto dell’introduzione di una nuova tecnologia in uno specifico mercato di riferimento né delle relative quote di mercato, come specificato da gran parte delle linee guida finora prodotte sulle BIA, ma piuttosto di scenari alternativi di confronto di gestione del paziente con IU.
Conclusioni
Il presente studio, pur con le sue limitazioni, auspica che si possa implementare un modello che unifichi la distribu-zione degli ausili per l’IU tramite un hub di riferimento per Regione, garantisca equità nell’accesso a tutti i potenziali pazienti, assicurando una presa in carico continuativa e complessiva oltre che un’assistenza personalizzata e che non alteri la spesa complessiva con distribuzioni inappropriate e conseguente impatto sulla spesa a carico del cittadino.
Ringraziamenti
Si desidera in primo luogo ringraziare gli esperti del panel per aver accettato di partecipare allo studio e per il loro fondamentale contributo al progetto, benché abbiano preferito l’anonimato.
In particolare si ringrazia, Elisabetta Costantini (Professore associato Clinica Urologica ed Andrologica, Università degli studi di Perugia); Francesco Diomede (Presidente FINCOPP) per il loro contributo allo svolgimento di questo progetto.
Si ringrazia Santex per aver fornito un grant incondizio-nato per la conduzione della ricerca. Si segnala che non sussiste alcun conflitto di interesse per gli autori.
Footnotes
Declaration of Conflicting Interest
The authors declare that there is no conflict of interest.
Funding
This article was made possible by an unconditional grant from Santex.
