Abstract
Objective:
To estimate the burden of disease and to describe healthcare pathways and costs of type-2diabetes (DMT2) patients at high cardiovascular risk (HRCV).
Methods:
A real-world analysis was performed by using a subset of the AR-CO database, containing administrative health data of >4.3 million of inhabitants. A cohort of adult patients with DMT2 and HRCV was selected in 2013, and followed for 1 year. Through this period, information on antidiabetic and cardiovascular therapies, other co-treatments, hospitalisations, and outpatient services, was collected and analysed. The costs associated with each variable were assessed to estimate the integrated health care expenditure.
Results:
Overall, 7,167 patients with DMT2 and HRCV were identified, corresponding to 3.1% of all diabetic patients and 0.2% of adult population. During the 1-year follow-up, 90.1% of the cohort received at least a prescription of an antidiabetic drug, 98.0% of a cardiovascular medication and 95.9% used at least an outpatient service. 44.5% had an admission during the follow-up period, especially for cardiovascular events. The integrated cost analysis showed that the overall average cost for each subject was € 13,567. Hospitalisations generated 86.8% of this expenditure, followed by drugs (7.7%) and by outpatient services (5.5%).
Conclusions:
Although patients with DMT2 and HRCV represent a small percentage of the overall population with diabetes, they generate very high costs for National Healthcare System. These costs are mainly due to the hospitalisations, especially for cardiovascular events. New therapeutic strategies involving these patients should allow reduction of hospital admission, resulting in savings for National Healthcare System.
Keywords
L’onere della malattia, risorse sanitarie e costi dei pazienti con diabete di tipo 2 ad elevato rischio cardiovascolare: un’analisi “real world”
Introduzione
Il diabete genera ingenti costi per i sistemi sanitari nazionali, sia diretti che indiretti (1). Accanto all’incidenza in costante aumento di questa patologia, dovuto all’invecchiamento della popolazione e all’aumentata capacità diagnostico-terapeutica, anche i costi ad essa correlati stanno crescendo in modo esponenziale.
Le stime dell’International Diabetes Atlas riportano che in Europa il diabete nel 2015 è costato il 9% della spesa sanitaria complessiva (1). Inoltre, si prevede che entro il 2030 si verificherà un ulteriore crescita del 20% della spesa sanitaria per questa patologia (2).
Relativamente al territorio italiano, le stime più recenti dell’Osservatorio ARNO sul diabete, riportano che il costo annuale complessivo di un paziente con diabete è pari a € 2.783 (3). Diversi studi concordano sul fatto che la spesa di maggior entità per questa patologia è rappresentata dalle ospedalizzazioni (3-6). Pertanto, le complicanze del diabete, in particolare quelle che necessitano dell’istituzionalizzazione del paziente, rappresentano il principale driver della spesa correlata a questa condizione patologica (7). Di conseguenza. il costo medio diretto annuo di un paziente con diabete è altamente variabile in base alle complicanze riscontrate e può oscillare da oltre € 2.000 a oltre € 7.000 (8).
Tra le diverse complicanze, quelle cardiovascolari (CV) hanno un impatto rilevante nella vita delle persone con diabete; la mortalità per cause CV è doppia tra le persone con diabete rispetto a quelle non affette da questa patologia (9). Infatti, l’aspettativa di vita dei pazienti con queste due condizioni patologiche risulta tragicamente ridotta (10). I pazienti con diabete e complicanze CV, quindi, necessitano di un’attenzione clinica specifica. A ciò, inevitabilmente, si associa un aumento della spesa sanitaria complessiva, dovuta ai trattamenti farmacologici, alle prestazioni specialistiche e alle eventuali ospedalizzazioni richieste per la gestione di questi soggetti. Uno studio ha dimostrato che i pazienti con diabete ed eventi aterotrombotici sono più costosi (+12,3%) rispetto a quelli che non li presentano, sia sotto il profilo della spesa farmaceutica (per farmaci CV: +19,8% e per farmaci non-CV +53,84%), sia sotto quella ospedaliera +8,4%) (11).
Dal punto di vista della terapia antidiabetica, occorre considerare che i pazienti adulti con diabete che approdano al trattamento con insulina consumano maggiori risorse (4) e, pertanto, diventa essenziale ritardare il più possibile la necessità dell’insulina, ricorrendo a tutte le strategie terapeutiche disponibili. L’adeguato controllo terapeutico, infatti, rappresenta la chiave di volta per la prevenzione degli eventi CV sia tra le persone con diabete e precedenti eventi CV sia tra quelli che non hanno sperimentato tali eventi (12).
L’eterogeneità delle comorbidità e dei fattori di rischio riscontrabili all’interno della popolazione con diabete è strettamente correlata a diverse necessità cliniche; ciò si traduce in differenze nel nell’impiego delle risorse economiche e sanitarie. Pertanto, risulta di estrema importanza condurre analisi ad hoc su specifici gruppi di pazienti con diabete.
In tale contesto, il presente studio si pone l’obiettivo di (a) stimare la prevalenza dei soggetti con diabete considerati ad elevato rischio CV e (b) definire il loro reale impatto sul sistema sanitario italiano in termini di impiego di risorse sanitarie e di costi integrati.
Metodi
È stato condotto uno studio ‘real world’ che, mediante l’analisi delle banche dati sanitarie di Regioni e ASL, ha fornito informazioni sul reale impatto dei pazienti con diabete mellito di tipo 2 (DMT2) ad alto rischio CV (HRCV: High Risk CardioVascular) con i relativi costi assistenziali per il Sistema Sanitario Nazionale (SSN).
Nello specifico è stato realizzato un disegno osservazionale di coorte storica, ossia basato su dati già precedentemente raccolti nei flussi sanitari e analizzati in maniera prospettica.
Fonte dei dati
Per il presente studio è stato impiegato il database AR-CO, nato dalla collaborazione tra CORE e CINECA, che integra, per singolo paziente, i dati provenienti dai seguenti database amministrativi: anagrafica assistiti, prescrizioni farmaceutiche erogate al cittadino e rimborsate dal SSN, schede di dimissione ospedaliera, prestazioni specialistiche e diagnostiche ambulatoriali. Il database AR-CO attualmente contiene i dati degli assistibili residenti in 9 Regioni, di cui 5 che aderiscono con tutte le rispettive ASL e 4 con parte delle loro ASL, rappresentative del Nord del Centro e del Sud Italia. La popolazione del database AR-CO risulta completamente sovrapponibile, in termine di genere e fasce d’età, a quella generale descritta dall’ISTAT; ciò consente di condurre studi epidemiologici sulla base di questa fonte di dati.
I dati confluiscono nel database AR-CO dopo essere stati anonimizzati alla fonte dai rispettivi proprietari dei dati e tracciati attraverso un codice paziente univoco, in accordo alle direttive italiane in materia di protezione della privacy. Per questo studio non è richiesta l’approvazione del Comitato Etico in quanto esso impiega dati amministrativi già precedentemente raccolti, anonimizzati e analizzati per rispondere a scopi istituzionali, in base agli accordi e programmi esistenti con le rispettive istituzioni sanitarie (Regioni e ASL).
L’analisi relativa al presente lavoro è stata condotta su 4,3 milioni di assistibili, di cui 3,6 milioni ≥18 anni, con dati completi e di buona qualità per tutti i flussi sopra descritti per gli anni 2012-2014.
Selezione della coorte
È stata selezionata una coorte di pazienti adulti affetti da DMT2 considerati ad alto rischio cardiovascolare (HRCV). A tal fine, sono stati selezionati tutti i soggetti che, nel 2013 (anno di accrual), rispondevano ai seguenti criteri di inclusione/esclusione:
Età ≥ 18 anni.
Presenza di DMT2, definito dalla presenza del codice specifico di esenzione per patologia (013. 250), oppure dalla presenza di prescrizione a livello territoriale di almeno un farmaco per il diabete, quali ipoglicemizzanti orali e/o insuline (codici ATC: A10A - Insuline e analoghi e A10B - Ipoglicemizzanti orali), oppure dalla presenza di un ricovero ospedaliero con diagnosi primaria e/o secondaria di DMT2 (per maggiori dettagli sulle codifiche impiegate si veda Tabella 1S nel Materiale Supplementare).
Presenza di HRCV, definita dalla presenza di almeno un ricovero ospedaliero con diagnosi principale e/o secondaria relativa ad un evento cardiovascolare maggiore nel corso del biennio 2012-2013 (per maggiori dettagli sugli eventi cardiovascolari selezionati e sulle relative codifiche si veda Tabella 2S nel Materiale Supplementare).
Assenza di insufficienza renale grave e/o dialisi. A tale scopo sono stati esclusi dalla coorte i pazienti in emodialisi o con ricoveri ospedalieri riconducibili a insufficienza renale grave (per maggiori dettagli sulle codifiche impiegate si veda Tabella 3S nel Materiale Supplementare).
La coorte così selezionata è stata caratterizzata in base alle informazioni demografiche (età e sesso) e alla tipologia di evento cardiovascolare alla base della definizione di HRCV (un soggetto poteva presentare uno o più eventi che denotavano un elevato rischio CV).
Disegno dello studio
Per ogni paziente selezionato nella coorte, il primo evento CV di interesse osservato nel periodo di accrual (2013) è stato individuato come evento indice con la relativa data indice. Ogni soggetto è stato quindi seguito dalla data indice per 12 mesi. Durante tale periodo di follow-up sono state analizzate le informazioni su: (i) le terapie farmacologiche antidiabetiche e CV, (ii) gli eventuali trattamenti con altri farmaci, (iii) le ospedalizzazioni in regime ordinario e in day-hospital con la relativa causa di ospedalizzazione, (iv) le prestazioni specialistiche e diagnostiche ambulatoriali. Inoltre, in tutto il periodo di follow-up sono stati valutati i costi associati a ogni singola variabile, al fine di calcolare il costo assistenziale medio integrato per paziente, derivante cioè da tutte le prestazioni effettuate attraverso il SSN.
Analisi statistiche
Per la valutazione del burden of disease è stata valutata la prevalenza dei soggetti affetti da DMT2 e HRCV all’interno della popolazione di assistibili adulti (≥18 anni). Inoltre è stata valutata la quota di soggetti HRCV all’interno della popolazione adulta con DMT2.
La coorte di pazienti con DMT2 e HRCV è stata caratterizzata mediante analisi di statistica descrittiva, al fine di delinearne la distribuzione per sesso ed età. Inoltre, sono stati valutati i singoli contributi, in termini di frequenza, delle diverse diagnosi e interventi impiegati per la definizione della condizione di HRCV. Nell’anno di follow-up, per tutta la coorte analizzabile, sono state descritte le distribuzioni di frequenza dell’impiego di terapie farmacologiche (antidiabetici, farmaci CV e altri co-trattamenti), delle ospedalizzazioni e delle prestazioni specialistiche ambulatoriali. Infine, è stata condotta un’analisi dei costi per il SSN, sia considerando singolarmente le voci di spesa sopraelencate, sia in maniera integrata, ossia analizzando contemporaneamente tutte le risorse impiegate. Per le singole voci in esame (farmaceutica, ospedalizzazioni, prestazioni specialistiche) la spesa è stata espressa come media pro-capite (conside-rando l’intera coorte in studio) e come media per paziente trattato (considerando solo la quota di soggetti che avevano beneficiato di una data risorsa sanitaria). L’analisi dei costi integrati è stata espressa come spesa media annuale per unità di popolazione, tenendo conto dell’intera popolazione in studio a partire dalla data indice (compreso il costo dell’evento indice) per tutto l’anno di follow-up.
Risultati
Prevalenza del DMT2 HRCV
A partire da una popolazione di assistibili presenti nel database AR-CO di 4.352.955 individui, di cui 3.637.827 adulti (≥18 anni), sono stati selezionati 233.436 pazienti affetti da DMT2; tra questi, 7.167 sono risultati ad alto rischio CV (HRCV) ( Figura 1 ). La prevalenza di soggetti con DMT2 e HRCV è risultata pari a 2,0 x 1000 abitanti adulti. Complessivamente, il 3,1% dei soggetti affetti da DMT2 presentava un elevato profilo di rischio CV. Dopo esclusione dei 463 pazienti con insufficienza renale grave e/o dialisi, si è giunti a una coorte in studio pari a 6.704 pazienti. All’interno di questa coorte, l’elevato rischio CV era stato definito da una diagnosi di sindrome coronarica acuta (48,3% dei casi), di complicanze vascolari degli arti periferici (32,0%), di arteropatia obliterante periferica (PAD) (19,9%), di un intervento di CABG/PCI (Coronary Artery Bypass Grafting/Percutaneous Coronary Intervention)(14,6%), di un intervento di amputazione arto/piede (9,1%) ed infine da una diagnosi di ictus/TIA (7,1%) ( Figura 1 ).
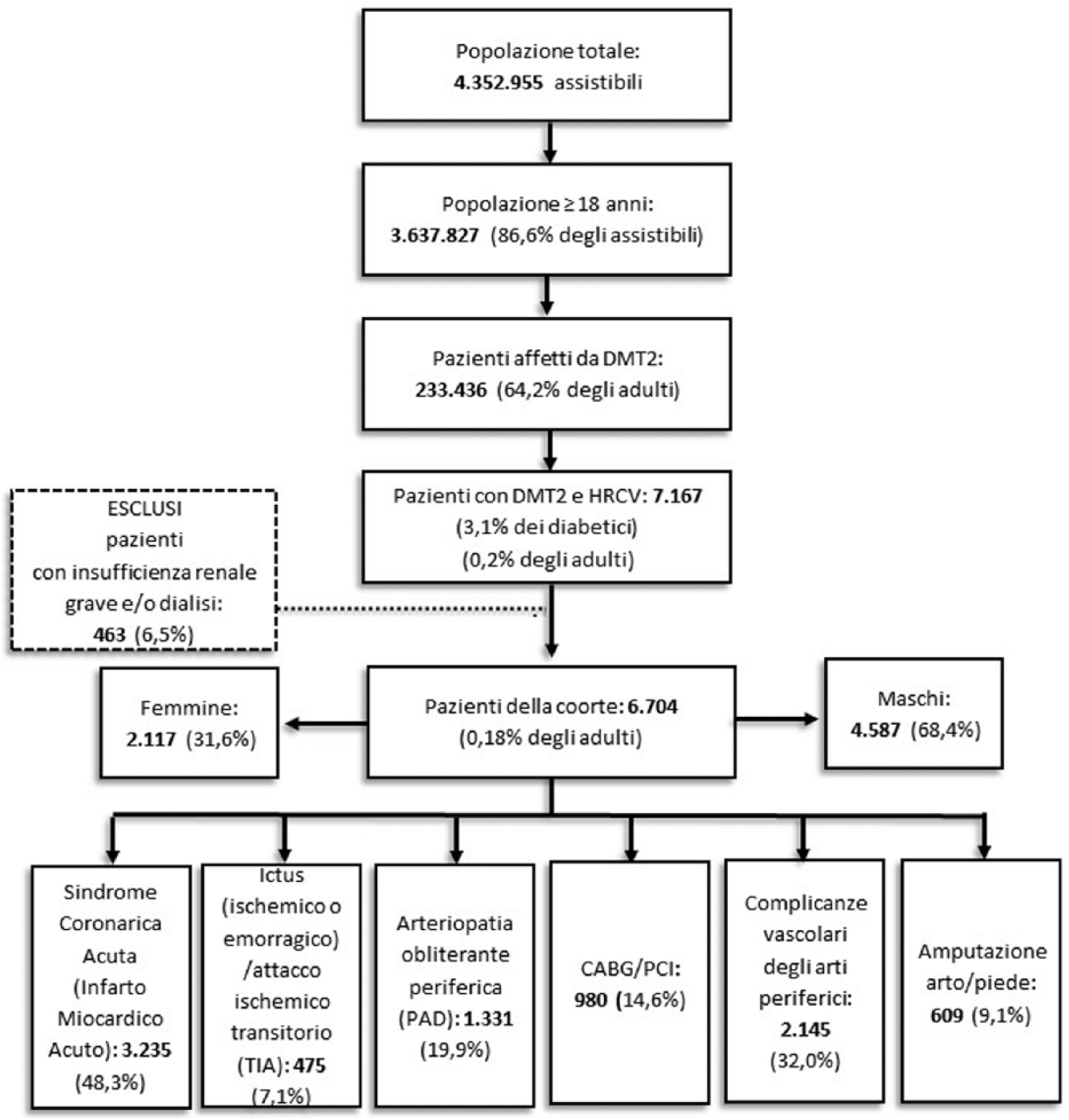
Selezione della coorte di pazienti con DMT2 e HRCV e contributi delle diagnosi/interventi alla definizione del rischio CV (non mutuamente esclusive).
La coorte di soggetti con DMT2 e HRCV presentava un’età media di 72 anni ed era costituita da uomini nel 68,4% dei casi. La prevalenza della condizione clinica in esame era oltre doppia tra gli uomini rispetto alle donne (2,6 vs. 1,1 x 1.000 abitanti adulti). La distribuzione per sesso e fasce d’età mostrava che tale condizione clinica aumentava con l’incremento dell’età in entrambi i sessi, raggiungendo il picco tra gli uomini nella fascia 70-79 anni (8,9 x 1000 abitanti adulti) e tra le donne nelle ultra-80enni (4,3 x 1000 abitanti adulti) ( Figura 2 ).
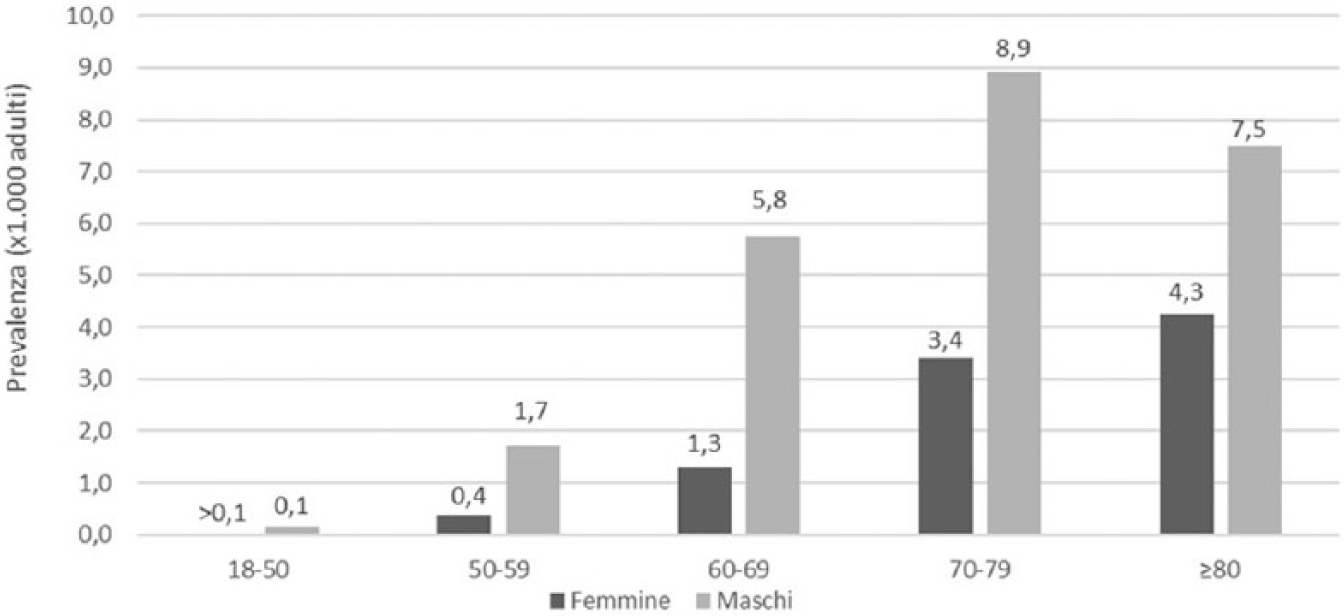
Prevalenza di pazienti con DMT2 e HRCV (x 1.000 assistibili adulti). Distribuzione per sesso e fasce d’età.
Impiego dei trattamenti farmacologici
L’analisi dell’impiego di risorse sanitarie è stata condotta su 6.618 soggetti dei 6.704, in quanto 86 soggetti risultavano persi al follow-up, ossia non erano più presenti nei database amministrativi (es. per trasferimento in altra Regione o per morte extra ospedaliera).
Il 90,1% dei pazienti valutabili al follow-up presentavano almeno una terapia antidiabetica, dispensata a livello territoriale, durante l’anno di follow-up, con una spesa media pro-capite (ossia considerando l’intera coorte) di € 330 e una spesa per trattato (ossia considerando solo i soggetti che ricevevano almeno un trattamento antidiabetico) di € 366. Nello specifico, il 67,8% dei pazienti della coorte assumevano ipoglicemizzanti orali e il 42,0% insuline e analoghi. Tra gli ipoglicemizzanti orali le biguanidi erano impiegate nel 43,4% dei soggetti della coorte, le sulfaniluree nel per il 17,4%, gli inibitori DDP-4 nel 3,5%, gli antagonisti GLP-1 nell’1,0% e gli inibitori SLGT2 in meno dello 0,1% dei casi. Analizzando la spesa dovuta ai farmaci antidiabetici, la maggior quota di spesa è stata registrata per le insuline (71,6%), mentre i farmaci ipoglicemizzanti orali che hanno pesato per il 28,4% della spesa ( Tabella 1 ).
Trattamenti antidiabetici (raggruppati per ATC) erogati a livello territoriale ai pazienti con DMT2 e HRCV nell’anno di follow-up. Prevalenza d’uso e spesa per classi terapeutiche e singoli principi attivi.
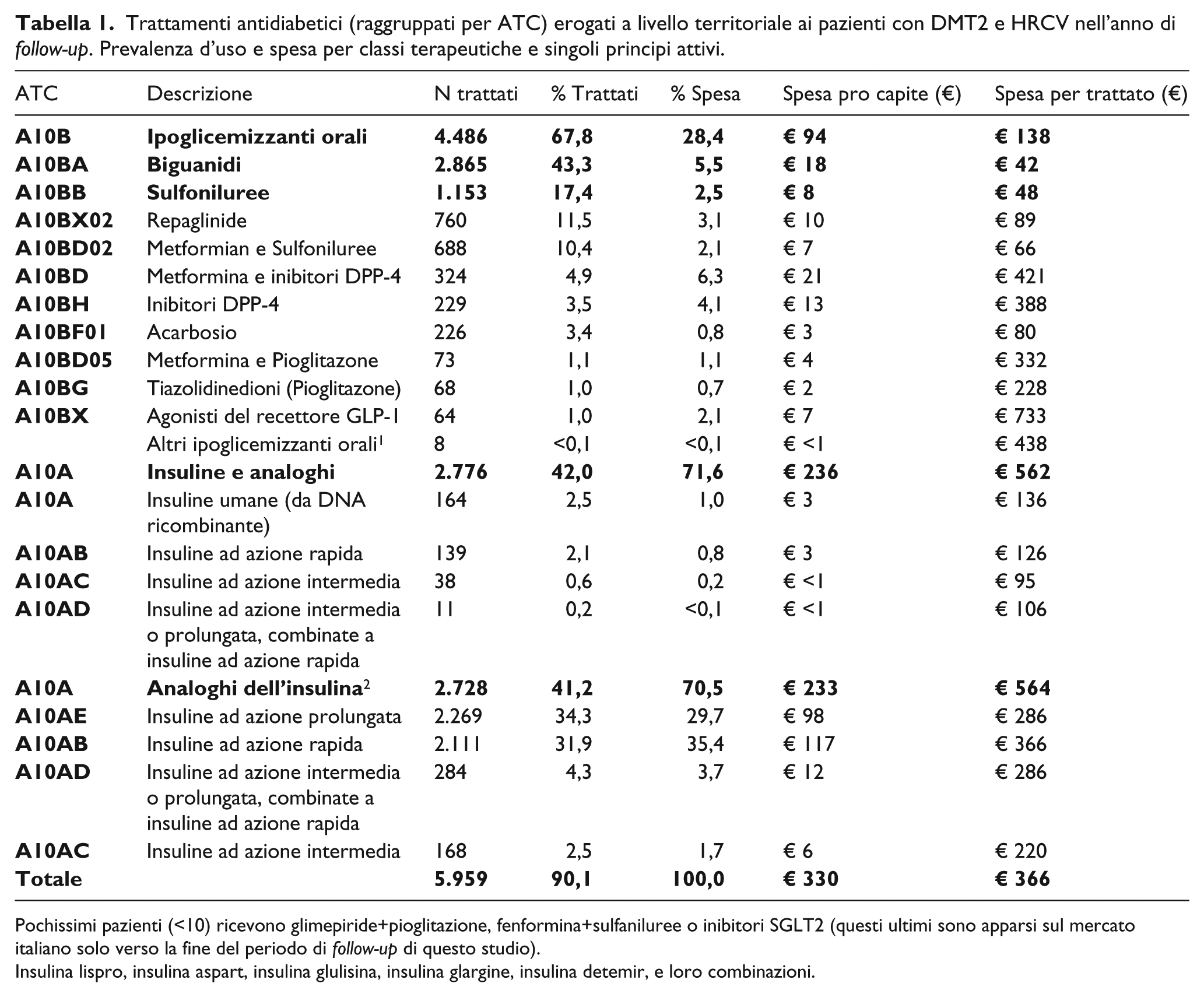
Pochissimi pazienti (<10) ricevono glimepiride+pioglitazione, fenformina+sulfaniluree o inibitori SGLT2 (questi ultimi sono apparsi sul mercato italiano solo verso la fine del periodo di follow-up di questo studio).
Insulina lispro, insulina aspart, insulina glulisina, insulina glargine, insulina detemir, e loro combinazioni.
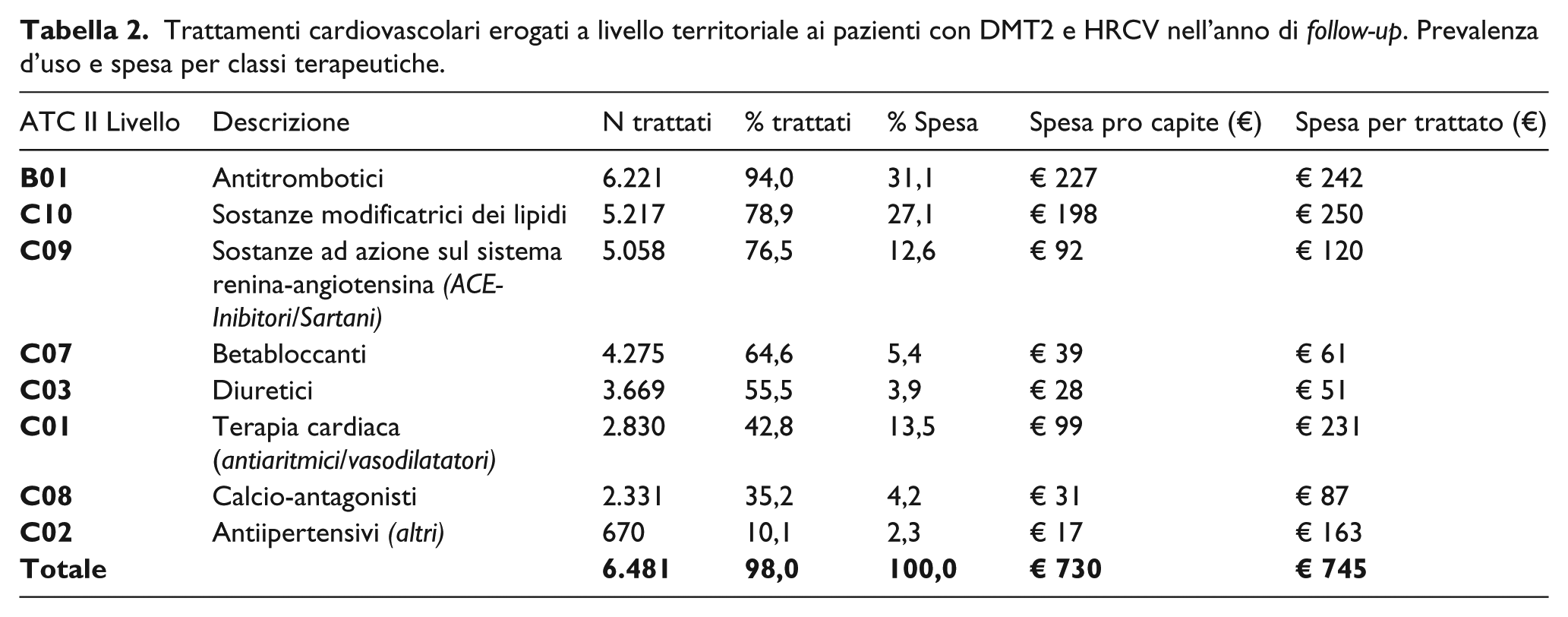
Dei 6.618 pazienti valutabili al follow-up, il 98,0% presentava almeno un farmaco cardiovascolare, erogato a livello territoriale, nel corso dell’anno di follow-up, con una spesa pro capite relativa a queste terapia di € 730 e una spesa per trattato di € 745. In particolare, il 94,0% della coorte in studio assumeva antitrombotici, il 78,9% farmaci ipolipemizzanti, il 76,5% ACE-inibitori/sartani, il 64,6% beta-bloccanti, il 55,5% diuretici, il 42,8% antiaritmici/vasodilatatori, il 35,2% calcio antagonisti e il 10,1% altri antipertensivi. La quota di spesa maggiore, nell’ambito delle risorse economiche impiegate per questi farmaci, è stata registrata per gli antitrombotici (31,1%, con una spesa pro capite di € 227), mentre la spesa per trattato maggiore è risultata quella per i farmaci ipolipemizzanti (€ 250) ( Tabella 2 ). All’interno di queste classi di farmaci, l’acido acetilsalicilico è stato il farmaco impiegato nella quota maggiore di pazienti analizzati (71,4%), mentre il clopidogrel è risultato il farmaco che ha generato la quota di spesa più rilevante (8,1%).
Trattamenti cardiovascolari erogati a livello territoriale ai pazienti con DMT2 e HRCV nell’anno di follow-up. Prevalenza d’uso e spesa per classi terapeutiche.
L’analisi di eventuali co-trattamenti erogati a livello territoriale, diversi da quelli precedentemente analizzati, ha mostrato che la coorte di pazienti selezionata riceveva nell’85,1% un trattamento con farmaci antiacidi, nel 64,1% con antibatterici per uso sistemico e nel 30,1% con farmaci antinfiammatori non steroidei e antireumatici e, in percentuali minori, con altre classi terapeutiche. Tra questi co-trattamenti, i farmaci antiacidi, oltre ad essere quelli maggiormente impiegati, erano quelli che generavano la quota maggiore di spesa (7,4%).
Impiego di ricoveri ospedalieri
Il 44,5% della coorte in studio ha subito almeno un ricovero ospedaliero per qualsiasi causa durante il periodo di follow-up, generando una spesa pro-capite (ossia considerando l’intera coorte in studio) di € 4.519 e una spesa per ricoverato (ossia considerando solo i soggetti che hanno subito almeno un ricovero nel periodo di follow-up) di € 10.152. La diagnosi principale maggiormente presente nelle schede di dimissione di questi soggetti è risultata quella di “insufficienza cardiaca (scompenso cardiaco)” che ha interessato il 6,3% dei pazienti analizzati con una spesa pro capite di € 368 e una spesa per ricoverato di € 5.790. Tuttavia, a pesare maggiormente sulla spesa complessiva dei ricoveri sono stati i ricoveri per “altre forme di cardiopatia ischemica coronarica” che ha generato il 10,7% della spesa per ospedalizzazione, coinvolgendo il 4,7% dei pazienti della coorte ( Figura 3 ).
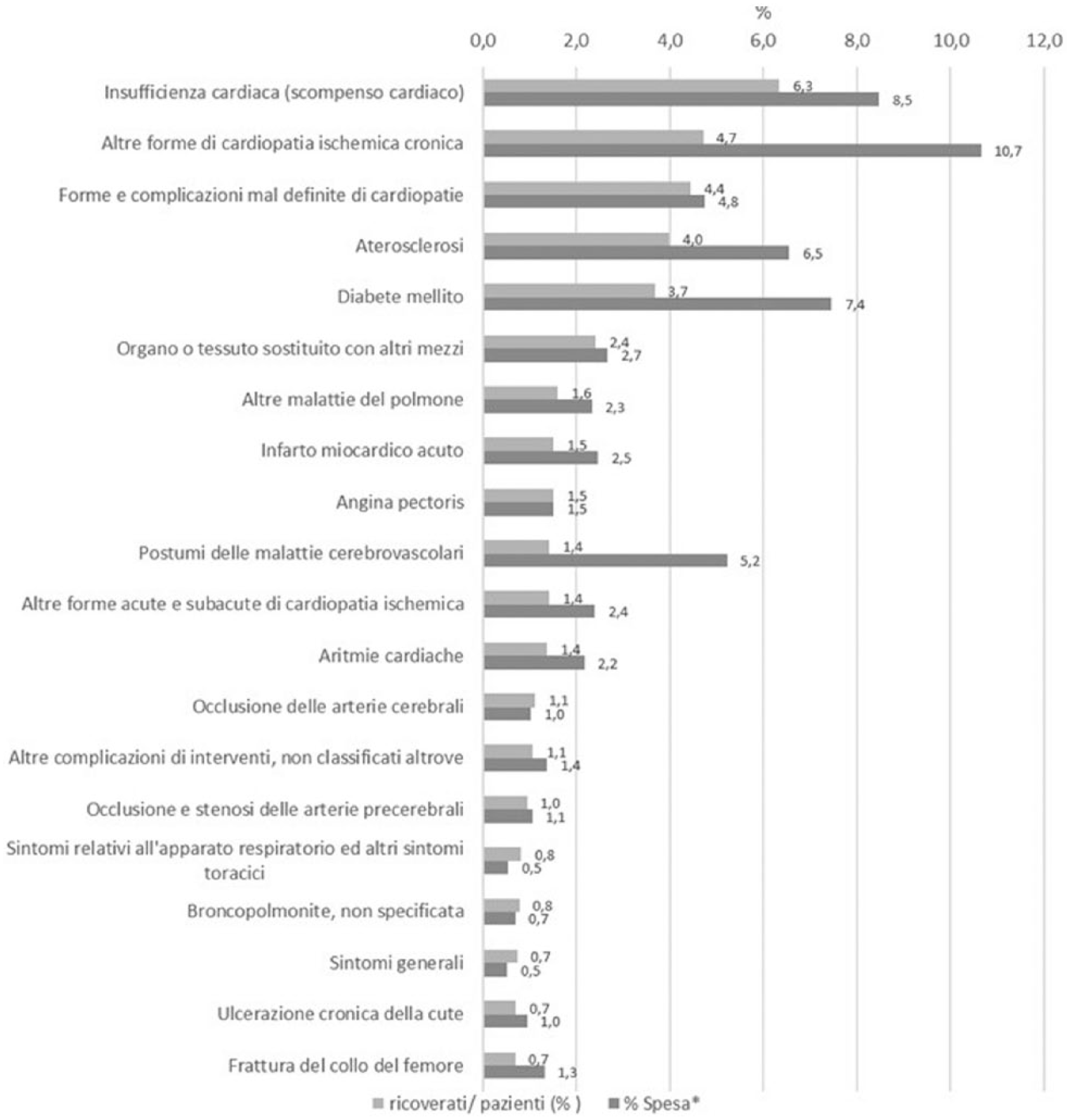
Diagnosi principali di dimissione nell’anno di follow-up tra i pazienti con DMT2 e HRCV. Distribuzione per quota di ricoverati e relativa spesa.
Impiego delle prestazioni specialistiche ambulatoriali
Analizzando le prestazioni specialistiche ambulatoriali erogate durante l’anno di follow-up per la coorte di 6.618 soggetti con DMT2 e HRCV, è emerso che il 95,9% ha ricevuto almeno una prestazione, per una spesa pro capite di € 744 e una spesa per utilizzatore di € 790.
Tra le prestazioni erogate, il “prelievo di sangue venoso ha riguardato l’85,0% della coorte e, di conseguenza, gli esami laboratoristici per la quantificazione del glucosio, emocromo, emoglobina glicata, creatinina, colesterolo totale e trigliceridi hanno riguardato oltre il 70% della coorte in studio. In termini di spesa, tuttavia, le “visite generali” hanno generato la maggior quota di spesa per le prestazioni specialistiche (3,4%), con una spesa pro capite di € 26 e una spesa per utilizzatore di € 74 ( Figura 4 ).
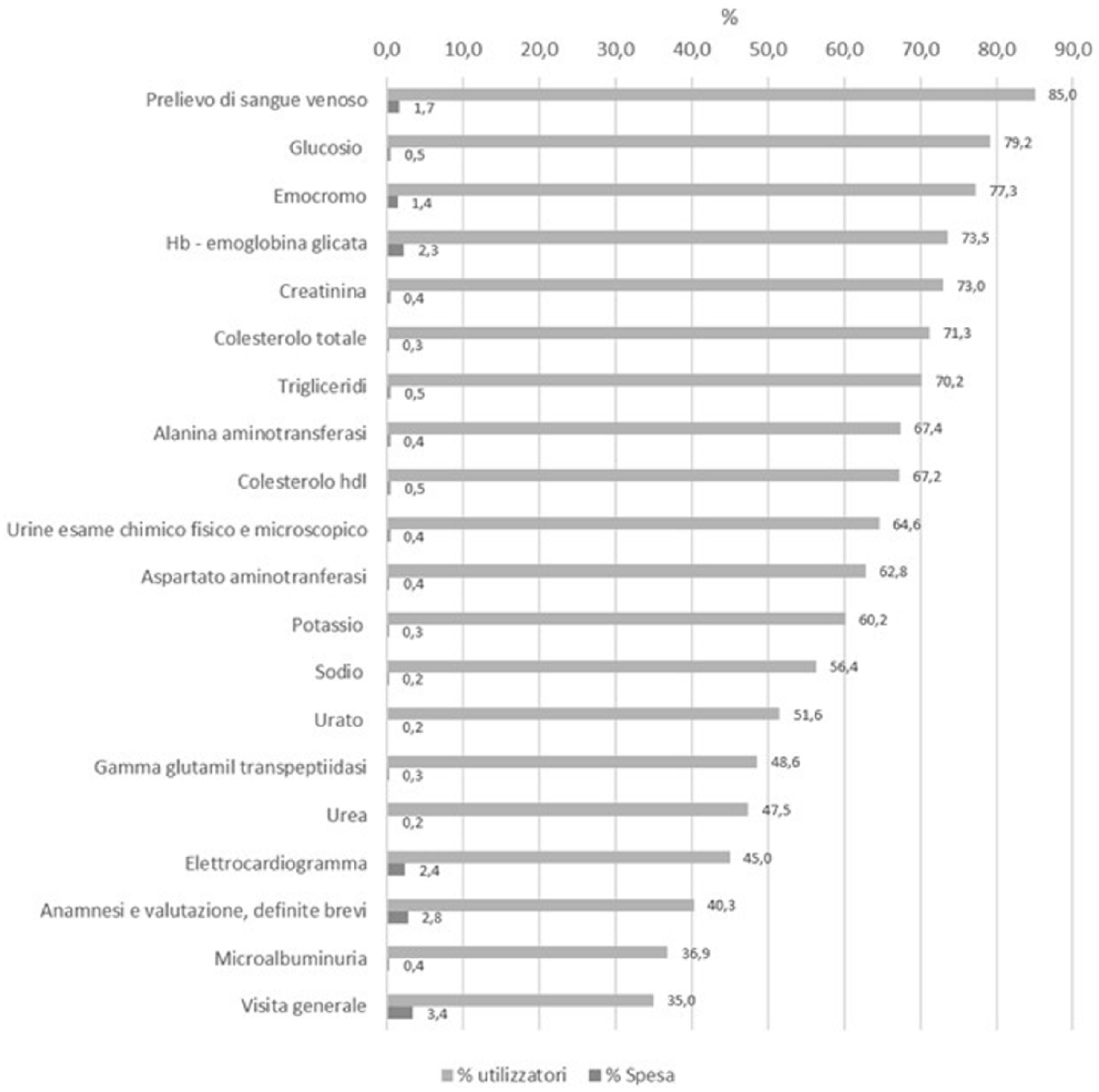
Prestazioni specialistico-ambulatoriali erogate nell’anno di follow-up ai pazienti con DMT2 e HRCV. Distribuzione per quota di utilizzatori di ogni prestazione e relativa spesa.
Analisi dei costi integrati
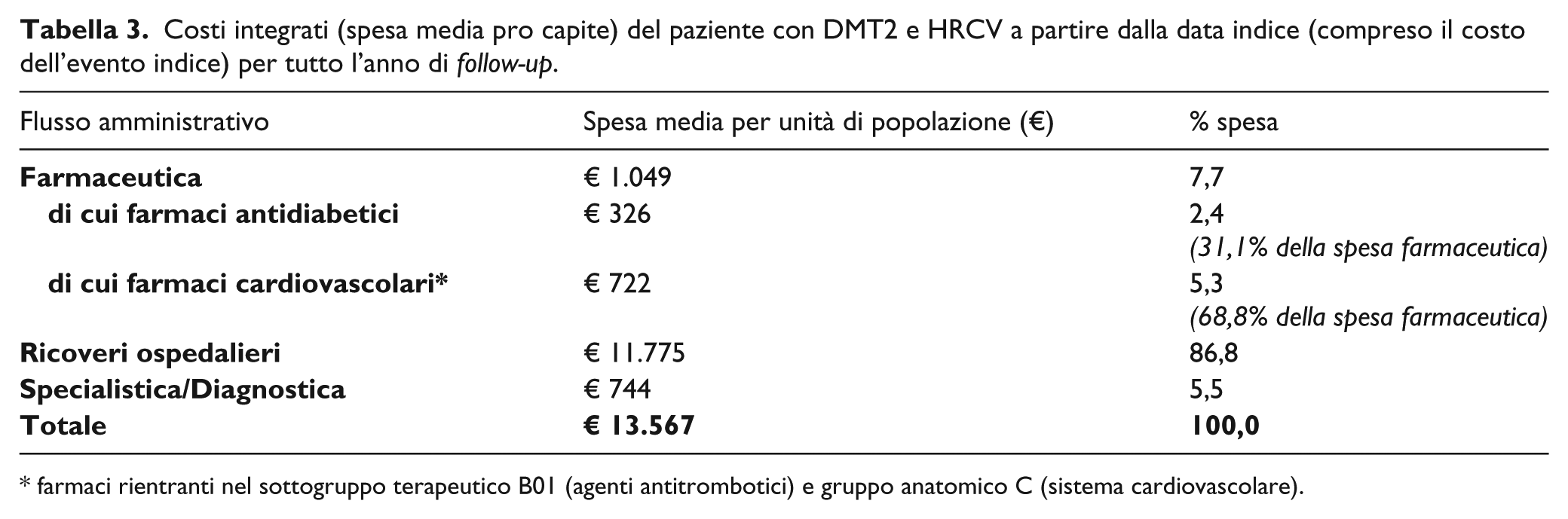
Analizzando nel complesso i costi generati dalla coorte in studio, è emerso che in media un paziente con DMT2 e HRCV genera un costo annuo per il SSN pari a € 13.567. Tale spesa per l’86,8% (€ 11.775) è da imputare ai ricoveri ospedalieri, per il 7,7% (€ 1.049) ai costi della farmaceutica e, per il restante 5,5% (€ 744) ai costi dovuti alle prestazioni specialistiche ambulatoriali ( Tabella 3 ).
Costi integrati (spesa media pro capite) del paziente con DMT2 e HRCV a partire dalla data indice (compreso il costo dell’evento indice) per tutto l’anno di follow-up.
farmaci rientranti nel sottogruppo terapeutico B01 (agenti antitrombotici) e gruppo anatomico C (sistema cardiovascolare).
Discussione
Lo studio fornisce un quadro dettagliato della popolazione di pazienti con diabete mellito e alto rischio cardiovascolare. Tale quadro, derivando dai dati amministrativi di un’ampia fetta della popolazione italiana, consente di stimare il reale impatto di questa particolare condizione clinica.
Lo studio ha rilevato che, sebbene i pazienti con diabete e ad alto rischio CV rappresentino il 3,1% dell’intera popolazione con diabete e lo 0,2% dell’intera popolazione adulta, essi assorbono una quota ingente di risorse sanitarie. Infatti, l’analisi dei costi integrati ha concluso che in media un paziente con DMT2 e HRCV genera un costo diretto per il SSN di oltre € 13.500, valore almeno 4 volte più elevato rispetto al costo medio di un paziente diabete, stimato tra € 2.500 e i € 3.000 (3).
Il risultato di questo studio, analogamente a precedenti analisi sulla popolazione italiana con diabete (7;8), conferma che l’aumento della complessità comporta inevitabilmente un aumento di impiego di risorse e, quindi, di costi. È, infatti, il rischio CV molto elevato di questa frazione di popolazione a costituire il principale determinante dei costi sanitari. Inoltre, l’analisi delle singole voci di spesa ha evidenziato che il principale driver dei costi per questa categoria di pazienti è rappresentato dalle ospedalizzazioni che costituiscono oltre l’86% della spesa complessiva. Questo dato è in linea con tutti gli studi che hanno affrontato il tema dei costi del diabete in diversi setting e impiegando differenti metodologie e fonti di dati (13-21).
In riferimento alle diagnosi di dimissione maggiormente presenti nella coorte analizzata, si osserva come queste siano connesse soprattutto a problemi di tipo cardiocircolatorio (scompenso cardiaco, cardiopatie ischemiche, aterosclerosi), pertanto, le nuove strategie terapeutiche per il controllo della glicemia dovrebbero avere l’obiettivo di ridurre il numero di eventi CV, in particolare nei soggetti a elevato rischio, come quelli analizzati nel presente studio. In questo modo sarà possibile ridurre il numero di ospedalizzazioni e, di conse-guenza, il costo ad esse associato.
I risultati derivanti dall’analisi delle singole variabili considerate, ossia farmaceutica, prestazioni specialistiche/ambulatoriale e ospedalizzazione, descrivono in maniera dettagliata tutte le risorse sanitare impiegate in un anno di tempo dai pazienti con la condizione cliniche oggetto dello studio.
Il presente studio presenta tutti i punti di forza e i limiti degli studi basati sui dati reali. Tra i punti di forza si annovera l’ampia popolazione di partenza e la possibilità di tracciare le prestazioni realmente ricevute dai pazienti. Ciò consente di superare i limiti intrinseci degli studi clinici e permette di analizzare proprio quei soggetti con multimorbidità che impattano maggiormente sul SSN. Altro punto di forza è rappresentato dal focus specifico sul gruppo di pazienti con diabete considerati ad alto rischio CV. L’alto rischio CV è stato individuato mediante la presenza di almeno un ricovero ospedaliero per evento CV maggiore e non impiegando il proxy dell’impiego di farmaci per malattia CV, frequentemente condivisi con problemi minori (es. ipertensione arteriosa); tale scelta metodologica consente di selezionare la popolazione di interesse in maniera più precisa.
Inoltre, a differenza dei precedenti studi che hanno analizzato la popolazione con diabete nella sua totalità, questo studio consente di descrivere un particolare gruppo di pazienti, ovvero la popolazione target dei nuovi approcci terapeutici. Pertanto, proprio partendo dall’analisi dei costi descritta in questo studio è possibile giungere a una valutazione dell’impatto dei costi delle nuove terapie e delle relative analisi di costo/efficacia. Ciò è possibile solo abbandonando la logica dei costi sanitari per “silos” e considerando il costo della patologia nella sua complessità e secondo il reale percorso diagnostico e terapeutico del paziente (22).
Di contro, lo studio è inevitabilmente affetto dai limiti propri degli studi osservazionali condotti sui dati amministrativi. Primo fra tutti il ricorso a proxy (mediante apposite codifiche) per l’individuazione di specifiche caratteristiche cliniche dei soggetti. Tale strategia metodologica, tuttavia, risulta indispensabile in quanto i dati amministrativi non raccolgono informazioni sui risultati clinici degli esami laboratoristici che consentirebbero una caratterizzazione clinica del paziente più accurata. Altro limite, correlato alla fonte di dati impiegata nel presente studio, è dovuto al fatto di considerare l’erogazione di un farmaco come l’effettiva assunzione da parte del paziente. Se da un lato alcune erogazioni possono non corrispondere all’assunzione della terapia, dall’altro i numeri elevati analizzati nello studio consentono di minimizzare questo limite. Un ulteriore limite potrebbe risiedere nell’aver escluso dalla coorte i pazienti con insufficienza renale grave e/o in dialisi. Sebbene anche questi soggetti siano a elevato rischio CV, la scelta di non includerli nell’analisi deriva dal fatto che la loro specifica condizione clinica, con i relativi costi dei trattamenti dialitici, rappresenterebbe l’elemento assistenziale specifico e costante che pesa cronicamente sull’assistenza, rischiando di confondere il valore di “costo medio integrato” della popolazione con DMT2 e HRCV che lo studio intende documentare. Un ulteriore limite dello studio risiede nel non avere incluso nell’analisi i pazienti persi al follow-up in quanto non presenti nei database amministrativi per tutto il periodo di osservazione. Sebbene tale limite possa aver influenzato lievemente i risultati, esso interessa solo l’1% dell’intera coorte in studio. Da ultimo, un altro punto potenzialmente critico è rappresentato dall’avere considerato la coorte prevalente di pazienti con DMT2 e HRCV senza distinzione sul numero di precedenti eventi CV. Se da un lato tale limite può influenzare l’interpretazione di alcuni risultati, in particolare per alcune prestazioni e ospedalizzazioni, dall’altro risponde all’obiettivo dello studio di fornire l’impatto reale su un anno di tempo di questa specifica condizione clinica.
Conclusioni
Lo studio dimostra che, sebbene i pazienti affetti da diabete mellito di tipo 2 con elevato rischio CV rappresentino il 3,1% dei soggetti diabetici, essi generano costi molto elevati per il SSN. Tali costi sono dovuti in maniera preponderante alle ospedalizzazioni che questi pazienti richiedono, soprattutto per eventi a carico del sistema cardiocircolatorio. Nuove strategie terapeutiche che si sono dimostrate efficaci nel ridurre il rischio di eventi CV dovrebbero consentire una riduzione delle ospedalizzazioni con conseguenti risparmi per il SSN.
Supplemental Material
Supplementary_Material – Supplemental material for Burden of disease, healthcare pathways and costs of cardiovascular high-risk patients with type 2 diabetes: a real world analysis
Supplemental material, Supplementary_Material for Burden of disease, healthcare pathways and costs of cardiovascular high-risk patients with type 2 diabetes: a real world analysis by Carlo Piccinni, Letizia Dondi, Giulia Ronconi, Antonella Pedrini, Nello Martini and Giulio Marchesini in Global & Regional Health Technology Assessment
Footnotes
Declaration of Conflicting Interest
The authors declare that there is no conflict of interest.
Funding
This research received no specific grant from any funding agency in the public, commercial, or not-for-profit sectors.
Notes
References
Supplementary Material
Please find the following supplemental material available below.
For Open Access articles published under a Creative Commons License, all supplemental material carries the same license as the article it is associated with.
For non-Open Access articles published, all supplemental material carries a non-exclusive license, and permission requests for re-use of supplemental material or any part of supplemental material shall be sent directly to the copyright owner as specified in the copyright notice associated with the article.
