Abstract
Activity-based costing and budget analysis of vedolizumab versus conventional treatments in ulcerative colitis and Crohn's disease
Objective
To assess the organizational impact of the introduction of vedolizumab compared to the biotechnological anti-TNF alternatives to date available in Italy for the management of Ulcerative Colitis (UC) and Crohn's Disease (CD).
Methods
A questionnaire aimed at acquiring data about the Italian real practice concerning the management of patients affected by UC and CD was administered to a panel of expert clinicians from three Italian centers of excellence. The determination of the cost of the therapies was realized through an Activity-Based Costing (ABC) analysis which identified the differential between the use of vedolizumab and the alternatives.
Results
The reduced time of infusion of vedolizumab allows a total cost/infusion of €97.89, with savings vs. infliximab of €39.60 (UC and CD). Vedolizumab implies an expenditure of €17,229.84 (UC) and €17,459.63 (CD) in the first year which allows, compared to Infliximab originator (€17,739.60), a saving/patient of €509.76 and €279.97 for UC and CD respectively. In the following years, vedolizumab implies an expenditure of €13,870.55 and €14,049.95 for UC e CD, lower than infliximab (€14,284.73), with a differential of €414.18 for UC and €234.78 for CD. In the comparison with infliximab biosimilar, the results are the same with regard to the administration costs, but the combined cost administration + drug is lower than that of vedolizumab due to the lower expenditure for drugs.
Conclusions
Vedolizumab implies a reduction of the time spent by the professionals involved in the provision of the treatment, allowing a reallocation of the saved resources.
Keywords
Introduzione
Le malattie infiammatorie croniche intestinali (MICI) sono caratterizzate dalla presenza di flogosi cronica in assenza di eziologia infettiva. Le due più importanti del gruppo sono la malattia di Crohn (MC) e la colite ulcerosa (CU). Il decorso della patologia è tipicamente cronico con fasi di attività spesso intervallate da periodi più o meno lunghi di remissione della sintomatologia (1). Sebbene l'incidenza maggiore si raggiunga nei Paesi industrializzati, nell'ultimo decennio la presenza di queste malattie ha cominciato a essere registrata anche tra i Paesi emergenti. In USA si stimano più di un milione di pazienti, 2,5 milioni in Europa e in Italia circa 200.000 (2). Tuttavia, in mancanza di registri nazionali ufficiali, si assume una sottostima dei dati relativi alla loro diffusione. In particolare, secondo un recente studio (3), la prevalenza nel Centro Italia della malattia è pari a 17.201 casi, di cui 10.509 di CU e 5241 di MC e 1.451 di malattia infiammatoria non specificata. Lo studio sottolinea anche come una percentuale maggiore di pazienti affetti da MC tenda a essere ospedalizzata per complicanze associate alla patologia rispetto ai pazienti affetti da CU. All'aumentare dell'età, la prevalenza delle MICI tende ad aumentare in entrambi i sessi, con un incremento più accentuato per la CU; dalla quarta decade dall'insorgenza della patologia, l'aumento tende a essere maggiore per gli uomini. Per quanto riguarda l'incidenza, nel biennio 2008-09 il tasso medio di nuovi casi è stato pari a 22,8/100.000 individui per i maschi e di 19,3/100.000 per le femmine. In particolare, per la CU l'incidenza è pari a 14,5 e 12,2 nuovi casi ogni 100.000 per individui di sesso maschile e femminile, rispettivamente, mentre per la MC si sono registrati 7,4 e 6,5 nuovi casi per individui di sesso maschile e femminile rispettivamente.
La MC è una MICI che può colpire qualsiasi parte del tratto gastrointestinale e causa dolori addominali, diarrea, vomito o perdita di peso. È considerata una malattia autoimmune, in cui il sistema immunitario aggredisce il tratto gastrointestinale provocando l'infiammazione. Tende a presentarsi inizialmente negli adolescenti, con un picco di incidenza anche tra i cinquanta e i settant'anni (1). Solitamente il dolore addominale è il primo sintomo della MC, spesso accompagnato da diarrea, più o meno sanguinosa in base al segmento dell'intestino tenue o del colon coinvolti. Prurito o dolore intorno all'ano possono suggerire infiammazione, fistolizzazione o il formarsi di un ascesso locale (4). Sussistono prove di una predisposizione genetica per la malattia e questo porta a considerare gli individui con rapporti di parentela con soggetti ammalati tra i soggetti a più alto rischio (5).
Il Crohn's Disease Activity Index (CDAI) è considerato il gold standard per la valutazione dello stadio di evoluzione di questa patologia. È costituito da un questionario in cui viene assegnato un peso a ciascuna risposta data circa i sintomi riferiti dal paziente e gli esami effettuati dal medico. Il risultato di questo test consente di collocare il paziente in uno dei quattro stadi di salute in cui è suddivisa la gravità della patologia:
Remissione: CDAI < 150
Ricaduta: 150 < CDAI <220
Moderato-severo: 220 < CDAI < 450
Severo: CDAI > 450 (6).
Al momento non esiste una cura definitiva per la MC, con risposte alla terapia e temporanee remissioni che possono protrarsi per un periodo più o meno lungo di tempo. Adeguatamente controllata, la MC non incide in modo sostanziale sulla vita quotidiana del paziente affetto (7). La terapia consiste nell'uso di farmaci che possono variare dai sintetici e semisintetici (derivati dell'acido 5-aminosalicilico, immunosoppressori, corticosteroidi, antibiotici, anticolinergici, antidiarroici) passando per i più recenti farmaci biotecnologici (anticorpi monoclonali) per arrivare, in caso di fallimento di queste terapie, all'intervento chirurgico (resezione dell'intestino, colectomia subtotale o totale, drenaggio dei focolai settici).
La CU è una malattia intestinale autoimmune di tipo infiammatorio, caratterizzata da fasi di attività alternate a fasi di remissione, che interessa zone della mucosa del retto e/o del colon. I fattori di rischio restano attualmente sconosciuti, ma si ipotizza che siano implicati molteplici fattori tra cui quelli genetici, infettivi e immunologici (8). La CU determina un aumentato rischio di cancro al colon-retto decorsi 8-10 anni dalla sua insorgenza. La malattia può insorgere a tutte le età, ma l'incidenza aumenta in soggetti sopra i 30 anni (9). I pazienti affetti da CU lamentano generalmente sanguinamento rettale, fuoriuscita di mucosa, feci frequenti, dolore al basso addome, disidratazione e stati febbrili.
Alcuni dei sintomi sopra citati sono utili al medico per valutare la gravità della patologia mediante l'utilizzo del Mayo Score: il medico, grazie al punteggio assegnato in ogni risposta ai sintomi riscontrati dal paziente (ad esempio: frequenza evacuazione, sanguinamento rettale) e al risultato dell'endoscopia, può determinare lo stadio della patologia distinguendo tra diversi livelli di morbosità:
Remissione: Mayo score 0-2
Ricaduta: Mayo score 3-5
Moderato-severo: Mayo score 6-10
Severo: Mayo score > 10 (10).
La terapia per la CU varia a seconda dello stato della patologia (secondo il Mayo Score): negli stati meno critici si utilizzano farmaci antinfiammatori derivati dell'acido salicilico per ridurre la flogosi o steroidi a livello sistemico nel caso in cui la patologia non risponda agli antinfiammatori. Per gli stadi più gravi sono in uso corticosteroidi o farmaci detti “biologici” (adalimumab, infliximab, golimumab, vedolizumab). Nei casi critici, la soluzione chirurgica può prevedere colectomia totale, ileostomia, ricostruzione ileoanale, anastomosi ileo-rettale o colectomia sub-totale (11). I trattamenti farmacologici tradizionali comprendono l'utilizzo di amminosalicilati, corticosteroidi e immunomodulatori (12). In caso di fallimento delle alternative terapeutiche tradizionali, l'attuale pratica clinica prevede l'utilizzo in seconda e in terza linea dei farmaci biologici adalimumab, infliximab e golimumab per pazienti che risultino intolleranti o abbiano fallito la terapia basata sui farmaci tradizionali (13). Tra i farmaci biologici è poi doverosa una distinzione tra quelli che possono essere somministrati per via sottocutanea (adalimumab e golimumab) e quelli che invece prevedono la somministrazione per via endovenosa (infliximab e vedolizumab): mentre i primi, al netto delle infusioni della fase di induzione (prime 6 settimane di terapia), non necessitano della presenza del paziente in ospedale (il paziente può provvedere autonomamente alla somministrazione del farmaco), infliximab e vedolizumab prevedono che il paziente si rechi in ospedale a ogni infusione.
La presente analisi mira a determinare l'impatto organizzativo dell'introduzione di vedolizumab in soggetti affetti da CU e da MC nel confronto con le terapie biologiche attualmente in uso, attraverso la stima del differenziale di costo tra vedolizumab e i trattamenti correnti determinato dal minore tempo di infusione di vedolizumab e dal conseguente minor tempo dedicato dal personale sanitario e amministrativo alla gestione del paziente.
Metodi
Disegno dello studio
La presente analisi si focalizza sulle alternative biotecnologiche disponibili, sulle quali è a oggi basata la terapia dei pazienti affetti da CU e MC in caso di fallimento del trattamento convenzionale con farmaci sintetici. Di questa famiglia fanno parte:
infliximab: anticorpo monoclonale con funzione Fattore Alfa di Necrosi Tumorale (TNF-α) che agisce sulla lisi delle cellule T e dei macrofagi;
adalimumab: anti-TNFα che interferisce con i processi infiammatori mediati da citochine (14);
vedolizumab: anticorpo monoclonale che impedisce all'integrina alfa-4-beta-7 presente sulla superficie dei globuli bianchi di contribuire a causare l'infiammazione (15);
golimumab: indicato solo in CU, è un anticorpo monoclonale con attività immunosoppressiva, concepito per riconoscere e legare il TNF-alfa.
Un gruppo di esperti clinici provenienti dal Policlinico di Tor Vergata, dal Policlinico Universitario Agostino Gemelli e dall'Azienda Ospedaliera San Camillo-Forlanini di Roma, è stato coinvolto nell'analisi mediante un questionario finalizzato ad acquisire informazioni circa la pratica clinica italiana per la gestione del paziente affetto da CU o MC. In particolare, per ciascuna struttura, sono stati sottoposti all'indagine un medico, un infermiere, un farmacista e un componente del personale amministrativo.
La presente valutazione adotta la prospettiva delle aziende ospedaliere; sono stati quindi esclusi dall'analisi i costi indiretti imputabili alla perdita di produttività del paziente dovuta al suo non ottimale stato di salute. I costi, oltre che per molecola e assorbimento di risorse in termini di professionisti e materiali impiegati, sono stati suddivisi per fase della terapia, distinguendo: induzione (prime 6 settimane di trattamento), mantenimento all'anno 1 (dalla fine dell'induzione alla settimana 52) e mantenimento negli anni successivi di terapia. Per adalimumab e infliximab sono stati considerati tutti i regimi terapeutici riscontrati in letteratura: somministrazione standard e regimi con aumento di dose ottenuto mediante aumento della posologia e/o riduzione dell'intervallo temporale tra le somministrazioni.
Activity-based costing
L'analisi ha applicato le metodiche tipiche dell’Activity-Based Costing (ABC) (16) al fine di identificare i driver di costo associati a ciascuna terapia attualmente utilizzata in Italia. La tecnica dell'ABC consente di calcolare il costo pieno di un prodotto/servizio attraverso la misurazione del costo di ciascuna singola attività/risorsa a esso collegata. Grazie al metodo dell'ABC, i costi dei centri ausiliari non sono attribuiti ai centri di produzione sulla base di un'imputazione soggettiva, ma direttamente alle attività che li generano, intese come determinanti effettivi dell'entità dei costi.
L'analisi ABC è stata suddivisa in tre distinte fasi:
Identificazione delle risorse, in cui tutte le risorse necessarie all'erogazione delle terapie per CU e MC prese in considerazione nell'analisi sono state identificate, che ha consentito la determinazione dei professionisti che attivamente intervengono nel processo di erogazione della terapia, distinguendone i ruoli e le tempistiche in ciascuna fase nonché i segmenti in cui è scomponibile il processo, permettendo di associare il costo relativo a ciascuna operazione effettuata o unità di materiale utilizzata e consentendo di calcolare il costo pieno di tali sub-attività.
Misurazione dei costi: una volta identificate le risorse necessarie all'erogazione dei trattamenti considerati, è stata effettuata la misurazione del costo di tali driver: per ogni professionista sanitario è stato calcolato il costo medio distinto per categoria ed è stata identificata la spesa media per i materiali utilizzati.
Valorizzazione dei risultati: i valori monetari, così come estrapolati dalle Tariffe DRG e dal Tariffario delle Prestazioni Ambulatoriali, sono stati attribuiti ai rispettivi driver di costo. I dati riguardanti i costi aziendali medi di ciascuna categoria professionale coinvolta nell'erogazione dei trattamenti considerati sono stati impiegati al fine di valorizzare i driver di costo espressi in termini di dispendio di tempo per professionista sanitario. In tale fase è stato dunque possibile associare, sulla base della determinazione avvenuta nello step di identificazione delle risorse, il costo sostenuto dalla struttura per ciascuna unità di materiale utilizzata così come per ciascuna operazione effettuata dai professionisti sanitari, in modo da poter determinare il valore pieno di ciascuna azione realizzata e del processo di erogazione nel suo complesso.
Risultati
Identificazione delle risorse
L'analisi ha portato alla determinazione di nove distinte fasi legate all'erogazione dei trattamenti oggetto dell'analisi, che si differenziano in base alla natura del farmaco considerato e alla fase (induzione o mantenimento) che si sta analizzando (Tab. I).
Fasi per l'erogazione delle terapie per la gestione del paziente affetto da colite ulcerosa e malattia di Crohn suddivise per tipologia di farmaco e fase della cura
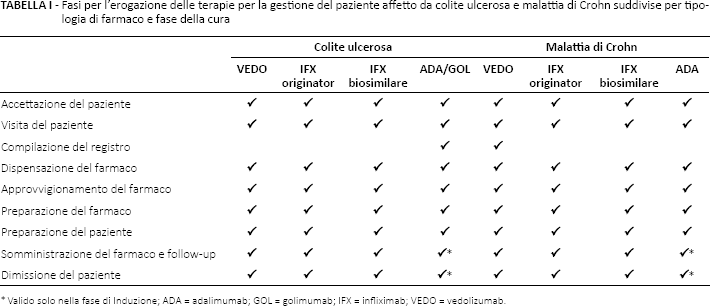
Valido solo nella fase di Induzione; ADA = adalimumab; GOL = golimumab; IFX = infliximab; VEDO = vedolizumab.
Tali processi sono ripetuti a ciascuna somministrazione del farmaco al paziente, e prevedono il coinvolgimento di quattro figure professionali all'interno dell'ospedale:
Medico gastroenterologo
Infermiere
Farmacista
Supporto amministrativo.
Ciascun professionista viene impiegato secondo tempistiche diverse in base al suo ruolo, in base a uno schema (riportato nella Tabella Supplementare S1, disponibile on line a www.grtha.com) differente per ciascun farmaco e per ciascuna fase oggetto dell'analisi. I valori riportati nella Tabella Supplementare S1 sono da intendersi come le medie dei tempi indicati da ciascun professionista coinvolto nell'analisi. Da notare come il tempo dedicato all'approvvigionamento del farmaco da parte del farmacista ammonti a 15 minuti per i farmaci sottocutanei adalimumab e golimumab, mentre sia pari a zero nel caso degli infusivi infliximab e vedolizumab. Tale differenza è dovuta al fatto che, nell'ambito di ciascuna visita in concomitanza della quale il paziente trattato con adalimumab o golimumab provvede a ritirare l'approvvigionamento di farmaco per il periodo di terapia successivo, egli debba recarsi personalmente presso la farmacia ospedaliera e impegnare il farmacista, al fine dell'erogazione dell'esatta posologia, per un tempo medio di 17 minuti (15 di approvvigionamento e 2 di dispensazione del farmaco); un paziente trattato con infliximab o vedolizumab si reca, invece, direttamente in reparto ed è cura dell'infermiere, prima dell'arrivo del paziente, recapitare in reparto la posologia per l'infusione preventivamente predisposta dal farmacista, attività che impegna l'infermiere per un tempo medio di un minuto.
Dall'analisi dei dati di real-practice, emerge che il follow-up (120 minuti) necessario alla verifica della non nocività del trattamento per il paziente (insorgenza di reazioni avverse o complicanze), sussiste per tutti i farmaci limitatamente alla fase di induzione. Si assume, dunque, che il paziente che non è incorso in reazioni avverse durante la fase iniziale del trattamento, non presenterà intolleranze alla terapia nella fase di mantenimento.
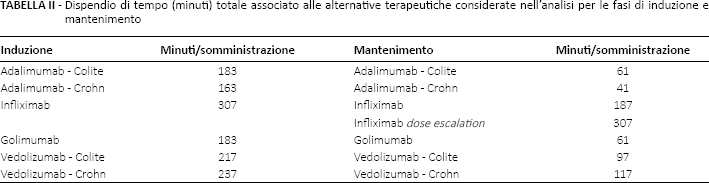
I risultati riportati nella Tabella Supplementare S1 (sintetizzati nella Tab. II), mostrano come i farmaci sottocutanei adalimumab e golimumab siano quelli associati al minore consumo di risorse in termini di tempo speso da ciascun professionista, con un tempo totale stimato pari a 183 minuti nella fase di induzione per la CU (163 per la MC, dove non sussiste obbligo di compilazione registro), che prevede la somministrazione del farmaco al paziente presso l'ospedale, e 61 minuti per ciascuna somministrazione nella fase di mantenimento (41 per MC). Infliximab e vedolizumab comportano un dispendio complessivo in termini di tempo pari a 307 e 217 minuti rispettivamente per ciascuna infusione nella fase di Induzione e 187 e 97 minuti in quella di mantenimento. Il diverso regime di compilazione del registro da parte del medico per vedolizumab, presente nel caso di MC, assente nella terapia per la CU, porta ad avere un tempo di somministrazione più alto nella MC (237 minuti nella fase di induzione, 117 nella fase di mantenimento).
Dispendio di tempo (minuti) totale associato alle alternative terapeutiche considerate nell'analisi per le fasi di induzione e mantenimento
Il ridotto tempo di infusione associato a vedolizumab (30 minuti a fronte dei 120 di infliximab) consente di ottenere risparmi dell'ordine di 90 minuti per ciascun paziente trattato nel confronto con infliximab (originator e biosimilare) sia in CU che in MC (Tab. III).
Dispendio di tempo (minuti) per singola somministrazione per la gestione del paziente affetto da CU e MC trattato mediante vedolizumab e infliximab (originator e biosimilare)
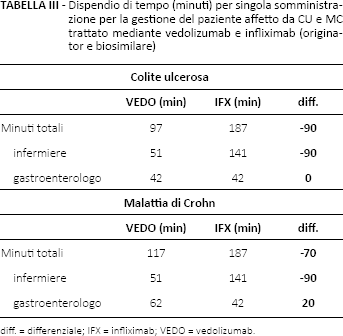
diff. = differenziale; IFX = infliximab; VEDO = vedolizumab.
In particolare, in CU tale significativa riduzione di tempo si ripercuote sul tempo destinato al paziente dall'infermiere (141 vs 51 minuti), il quale vede così notevolmente ridursi il carico di lavoro per ciascun paziente trattato. Nella MC, il risparmio di 90 minuti si ripercuote sempre sull'infermiere, ma il beneficio netto è di 70 minuti, poiché 20 sono impiegati mediamente dal clinico per la compilazione del registro (Tab. III).
Assumendo un regime di trattamento standard, senza dose escalation sia per infliximab (originator e biosimilare) che per vedolizumab, con una media di sei somministrazioni annuali per ciascuna terapia in CU, l'impiego di vedolizumab si traduce in un risparmio medio annuale in termini di tempo impiegato dall'infermiere per l'erogazione della cura dell'ordine dei 540 minuti (9 ore), in cui tale figura professionale può essere impiegata per l'adempimento di mansioni diverse all'interno dell'ospedale. Nel caso della MC, tale risparmio si riduce a 420 minuti (7 ore) a causa dell'obbligo di compilazione del registro da parte del gastroenterologo.
Delle quattro alternative terapeutiche analizzate, due di esse (adalimumab e infliximab) prevedono la possibilità di aumentare la posologia somministrata in caso di perdita della risposta terapeutica da parte del paziente.
L'aumento di dose di infliximab si sostanzia in varie strategie di dose escalation scelte dal medico in base alla risposta del paziente:
aumento della frequenza di somministrazione (intervallo tra le infusioni da 8 a 4 settimane) mantenendo la dose per kg a 5 mg;
aumento della dose a 10 mg/kg lasciando invariata la frequenza di somministrazione;
aumento della frequenza di somministrazione a 4 settimane con aumento della dose a 10 mg/kg.
Per adalimumab, la terapia prevede, nella fase di induzione, due regimi diversi a seconda che si stia curando un paziente affetto da CU o MC: nel primo caso la terapia prevede una somministrazione ogni 2 settimane con dosi progressivamente ridotte da 160 mg a 80 mg a 40 mg; nel caso della MC, il regime prevede una prima dose di 80 mg con dosi successive dimezzate a 40 mg. Il mantenimento può essere realizzato a seconda dell'occorrenza o meno di una perdita di risposta terapeutica, con somministrazioni da:
40 mg a settimane alterne
40 mg ogni settimana
80 mg ogni settimana.
Golimumab prevede una prima infusione pari a 200 mg con somministrazioni successive dimezzate fino a una fase di mantenimento di 50 mg per somministrazione ogni 4 settimane.
Il 48% dei pazienti che vengono sottoposti a trattamento con infliximab non necessita di dose escalation. Per quel gruppo di pazienti che vengono invece sottoposti a dose escalation, si stima che per il 50% di essi il medico disponga un aumento della frequenza di somministrazione, per il 40% un aumento della dose a 10 mg/kg e il restante 10% venga sottoposto sia a un aumento della frequenza che a un raddoppio della dose (17). La modalità di dose escalation per infliximab, che prevede un aumento della dose a 10 mg/kg, determina una somministrazione più lunga per ciascuna infusione, portando il tempo di infusione per ciascuna somministrazione a 307 minuti, di cui 261 destinati al paziente dall'infermiere.
Focalizzando l'analisi sul confronto tra le due terapie infusive considerate e assumendo una distribuzione dei pazienti soggetti a dose escalation derivata dalla letteratura per infliximab (originator e biosimilare), con un regime annuale medio di 6,5 infusioni, l'introduzione di vedolizumab tra le terapie volte alla gestione della CU comporterebbe un dispendio annuale per ciascun paziente di 10,5 ore di cui 5,5 impiegate nella gestione del percorso terapeutico da parte dell'infermiere e 4,5 da parte del gastroenterologo, a fronte delle 30,63 ore necessarie al completamento del ciclo terapeutico annuale: tale risultato è ottenuto considerando la durata media di infusione (187 minuti) di infliximab, che sale a 307 minuti in caso di paziente a cui, a seguito di perdita della risposta terapeutica, è stata prescritta una dose escalation mediante raddoppio della dose 1 ed equivale a una riduzione del tempo destinato dai professionisti sanitari all'erogazione della terapia del 65,71% (Tab. IV). Nel confronto riguardante le stesse due terapie per la gestione del paziente affetto da MC, l'abbattimento del tempo dedicato dai professionisti sanitari alla gestione del paziente è inferiore ma comunque consistente, con un complessivo risparmio di 17,95 ore nel confronto con infliximab e una riduzione percentuale del 58,62% (Tab. IV). In quest'ultima analisi si constata, però, che, sebbene il risultato globale dato dal confronto tra i due farmaci risulti a favore di vedolizumab, il tempo impiegato dal gastroenterologo per la cura del paziente basata su tale farmaco comporta un maggiore lasso di tempo sul ciclo terapeutico annuale, pari a 0,74 ore, cioè un 12,41% di tempo in più dedicato da tale figura professionale al paziente. Tale maggiore dispendio di tempo è dato dal diverso regime di compilazione del registro: nel caso della MC, infatti, e a differenza della CU, vi è l'obbligo da parte del medico specialista di compilazione del registro delle infusioni erogate al paziente, per cui il gastroenterologo impiega 20 minuti in media. Nella MC per infliximab tale obbligo non sussiste.
Dispendio di tempo (ore) annuale per la gestione del paziente affetto da CU e MC con vedolizumab e con infliximab originator e biosimilare considerando le percentuali di dose escalation della letteratura (15)
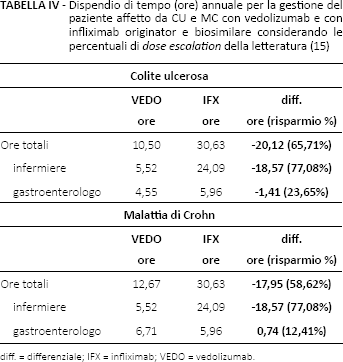
diff. = differenziale; IFX = infliximab; VEDO = vedolizumab.
Misurazione dei costi
Nella seconda fase del processo di applicazione delle metodiche dell'ABC, è stata realizzata la misurazione dei costi delle risorse individuate, mediante estrapolazione da dati INPS 2014 (18): dal costo orario delle figure professionali coinvolte nel processo di erogazione è stato ottenuto il costo al minuto, più confacente alle tempistiche proprie del trattamento terapeutico oggetto dell'analisi (Tab. V). Inoltre si è determinato, per la realizzazione delle terapie a base di infliximab e vedolizumab, il costo dei materiali utilizzati nell'erogazione della terapia: soluzione fisiologica, cotone idrofilo, alcool, soluzione di cloruro di sodio, sacca per infusioni, set infusionale, pompa lifecare, guanti di plastica sterili, siringa e ago a farfalla. A tali risorse è stata associata una spesa per infusione pari a €14,99.
Costo al minuto delle figure professionali coinvolte nell'erogazione dei trattamenti terapeutici oggetto dell'analisi. Fonte: dati INPS 2014 (18)

Valorizzazione delle risorse
Le fasi dell'analisi precedentemente descritte hanno portato alla determinazione del costo totale associato alle figure professionali che intervengono nel processo di erogazione delle terapie di induzione e mantenimento (Tab. VI). Il costo/infusione rimane fisso per adalimumab, golimumab e vedolizumab, giacché i primi due sono farmaci a uso sottocutaneo e all'aumento della dose non corrisponde un incremento del tempo impiegato da un particolare professionista sanitario per la loro somministrazione: il paziente, al netto delle infusioni che avvengono nella fase di induzione, è in grado di somministrarsi autonomamente il farmaco e il costo sostenuto dall'ospedale è quello relativo al mero processo di preparazione e provvigione della posologia necessaria alla terapia. Per vedolizumab, il costo/infusione non muta in quanto non sono previste per questo farmaco strategie di dose escalation.
Costo per fase di erogazione delle cure a base di adalimumab, infliximab, golimumab e vedolizumab per singola somministrazione senza dose escalation
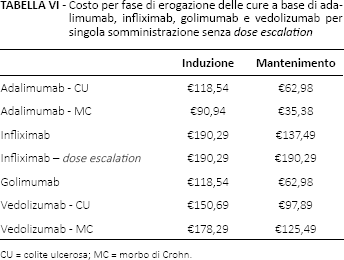
CU = colite ulcerosa; MC = morbo di Crohn.
Pesando i risparmi di tempo di vedolizumab per le figure professionali coinvolte nella gestione del paziente affetto da CU e MC per il costo al minuto di tali figure professionali, è possibile misurare l'impatto economico della sua introduzione per ciascun paziente trattato sia nella fase di induzione che nel mantenimento: tale risparmio risulta pari, nel confronto con infliximab, a €39,60 e a €12 in CU e MC, rispettivamente.
L'unico farmaco per cui si assiste a un aumento del costo della somministrazione all'aumentare della dose è infliximab giacché, a seguito del raddoppio della dose, il paziente è trattenuto in ospedale per un periodo di 4 ore a fronte delle 2 iniziali, per una spesa totale in tale regime di infusione pari a €190,29 a fronte dei €137,49 della somministrazione base (Tab. VI).
In Italia il costo delle quattro terapie a base di adalimumab, infliximab, golimumab e vedolizumab è pari rispettivamente a (prezzo ex-factory): €482,18, €515,04 (€386,28 per la versione biosimilare), €1.044,18, €2.036,04, per le posologie da, rispettivamente, 40 mg, 100 mg, 50 mg e 300 mg. Considerando le tariffe e i driver di costo determinati, sono stati identificati i costi relativi alla fase di induzione delle quattro alternative terapeutiche (Tab. VII). L'unica terapia che prevede una posologia diversa a seconda del peso del paziente è infliximab, con una somministrazione base di 5 mg/kg; nell'analisi dei costi si è considerato un peso medio del paziente pari a 70 kg. Inoltre, è stato considerato il differente costo di induzione di adalimumab per CU e MC, dal momento che le dosi iniziali per le due patologie sono differenti: la terapia per la CU implica un consumo di otto fiale all'induzione, mentre per la MC il consumo di fiale è pari a cinque unità.
Costo totale per molecola, fase del trattamento (Induzione/Mantenimento Anno 1/Mantenimento Anni Successivi) e assorbimento di personale sanitario
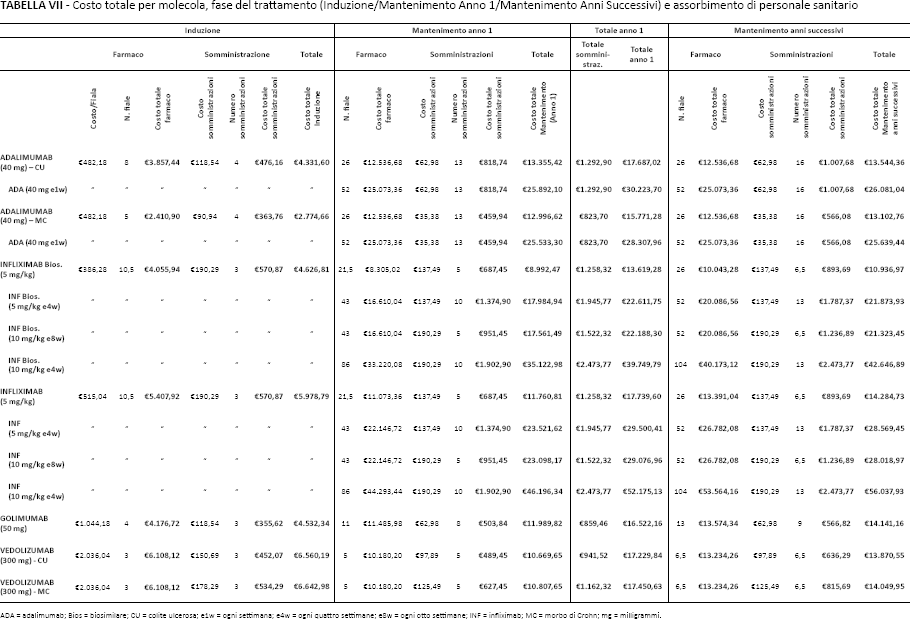
ADA = adalimumab; Bios = biosimilare; CU = colite ulcerosa; e1w = ogni settimana; e4w = ogni quattro settimane; e8w = ogni otto settimane; INF = infliximab; MC = morbo di Crohn; mg = milligrammi.
Dai risultati ottenuti in merito alla fase di induzione, calcolata considerando un periodo di 6 settimane dalla prima infusione (in linea con la metodica adottata dal National Institute for Health and Care Excellence (19) per la comparabilità dei costi tra le linee terapeutiche), si evince che il farmaco associato al livello di costo più basso sia adalimumab, con un costo totale di €4.331,60 in CU ed €2.774,66 in MC. Il costo totale per l'induzione associato a golimumab risulta essere uguale a €4.532,34, con una differenza significativa rispetto al costo di adalimumab: tale maggiore assorbimento di risorse è determinato dal più elevato costo di golimumab (€1.044,18) rispetto ad adalimumab (€482,18), a parità di impatto sulle risorse ospedaliere assorbite. Infliximab originator e vedolizumab si attestano su livelli di costo più alti, determinando una spesa pari rispettivamente a €5.978,79 ed €6.560,19 in CU ed €6.642,98 in MC. Vedolizumab risulta dunque essere il farmaco infusionale con il minore impatto sui costi associati all'utilizzo del personale: con una spesa pari a €150,69 per tre somministrazioni, esso comporta un dispendio di risorse pari a €452,07 in CU (€534,29 in MC), con un differenziale di €118,80 (€36,58 in MC) rispetto alla spesa per infliximab. Tale consumo di risorse risulta in CU più basso anche di quello associato ad adalimumab, il cui costo in termini di impiego di personale è pari a €476,16 (Fig. 1).
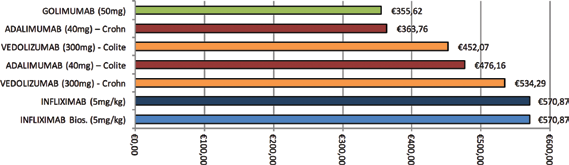
Costi del personale associati all'erogazione delle terapie all'induzione.
Per quanto riguarda la fase di mantenimento al primo anno e successivi, tenendo conto delle indicazioni del panel di clinici coinvolti mediante questionario, si è considerato un numero medio di volte in cui il paziente si reca in ospedale per la visita e l'approvvigionamento del farmaco, nel caso dei farmaci sottocutanei adalimumab e golimumab, o per l'infusione, nel caso di infliximab e vedolizumab. In particolare, si è considerato un numero di visite medio per paziente trattato con golimumab nella fase di mantenimento pari a 8 e 9 visite rispettivamente per il primo anno e per gli anni successivi di trattamento; per adalimumab si è considerata una media di 13 e 16 visite, mentre per infliximab e vedolizumab la frequenza delle visite da parte del paziente, al primo anno di mantenimento e negli anni successivi, dipende dal regime terapeutico assegnato dal medico, considerando una frequenza base di 5 e 6,5 rispettivamente. Per golimumab non sono previsti scenari di dose escalation.
Dai risultati ottenuti è possibile notare come vedolizumab risulti essere il farmaco infusivo associato a un consumo più basso in termini di impiego di risorse ospedaliere per la CU, pari a €941,52 al primo anno di trattamento, al netto del solo sottocutaneo golimumab (€859,46), e si attesta su livelli inferiori di costo anche nel trattamento della MC (€1.162,32), anche qui al netto del solo sottocutaneo adalimumab (€823,70). Infliximab comporta una spesa di €1.258,32, €1.522,32, €1.945,77 e €2.473,77 nelle varie strategie di somministrazione, affermandosi su livelli di spesa superiori a quelli associati a vedolizumab: nel confronto tra i regimi base dei due farmaci infusivi, il differenziale di vedolizumab risulta pari a €316,80 in CU (Fig. 2).
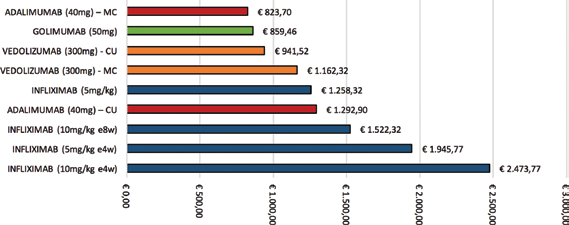
Costi del personale associati all'erogazione delle terapie al mantenimento (Ianno).
Anche dall'analisi dei dati relativi al secondo anno di trattamento emerge come vedolizumab sia il farmaco infusivo associato al dispendio di risorse più contenuto, pari a €636,29: solo adalimumab e golimumab riescono ad avere un assorbimento di risorse più basso (€566,08 in CU per adalimumab, contro gli €815,69 di vedolizumab e i €566,82 per golimumab). Marcata anche la differenza tra vedolizumab e adalimumab: quest'ultimo comporta un assorbimento di risorse pari a €1.007,68, determinando un differenziale nei confronti di vedolizumab di €371,39 in CU. Nel confronto in CU tra vedolizumab e infliximab, quest'ultimo è associato a una spesa di €893,69, comportando un maggiore dispendio di €257,40 nel confronto con vedolizumab per paziente trattato con i regimi base delle due alternative. Vedolizumab comporta una spesa di soli €82,06 superiore a quella del sottocutaneo golimumab per la CU e si attesta su livelli più contenuti di costo anche nella realizzazione della terapia per la MC (Fig. 3).
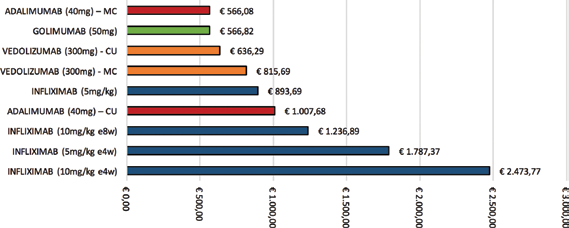
Costi del personale associati all'erogazione delle terapie al mantenimento (anni successivi al primo).
Se nell'analisi si considerano anche i costi dei farmaci, emerge come per la fase di mantenimento al primo anno (Tab. VII) l'assorbimento di risorse totale più basso sia quello associato a infliximab biosimilare, con un costo totale della terapia pari a €8.992,47; a seguire, vedolizumab è il farmaco con il minore impatto sull'assorbimento di risorse, con un costo complessivo della terapia di €10.669,65 per la CU e di €10.807,65 per la MC. Adalimumab, in modalità di somministrazione senza dose escalation, risulta il farmaco più costoso sia in CU (€13.355,42) che in MC (€12.996,62). Considerando anche le strategie di dose escalation, infliximab originator somministrato alla dose da 10 mg/kg ogni 4 settimane è il farmaco che comporta il dispendio di risorse più alto con un costo complessivo per il primo anno di mantenimento di €46.196,34 (Fig. 4).
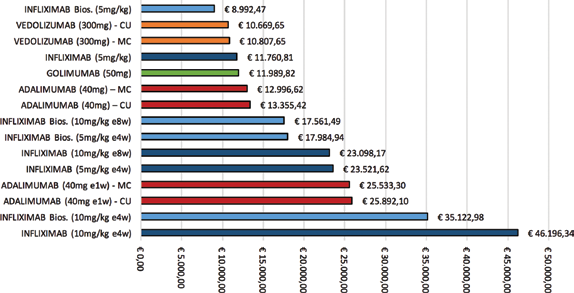
C osti d elle t erapie al primo anno di trattamento (induzione esclusa).
Combinando i costi dell'induzione e del mantenimento al primo anno di trattamento è possibile ottenere il costo totale della terapia al primo anno (Tab. VII); da qui si può constatare come il costo più basso sia quello associato all'impiego di infliximab nella sua versione biosimilare, con una spesa complessiva pari a €13.619,28, più bassa anche dei sottocutanei adalimumab e golimumab che si attestano rispettivamente a €17.687,02 (in CU; in MC la spesa è pari a €15.771,28 ed €16.522,16). Vedolizumab risulta associato a un livello di spesa (€17.229,84 in CU ed €17.450,63 in MC) più contenuto rispetto alla sua controparte endovenosa (infliximab originator, €17.739,60). Inoltre, la spesa associata alla terapia basata su vedolizumab risulta essere sempre più bassa di tutte le altre strategie di dose escalation associate ai farmaci considerati nell'analisi (Fig. 5).
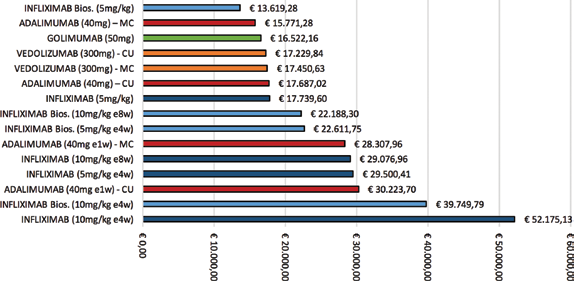
C osti d elle t erapie al primo anno di trattamento (induzione inclusa).
Dall'analisi dei costi totali del secondo anno di trattamento emerge come la spesa più contenuta sia ancora una volta quella associata al trattamento base di infliximab biosimilare, pari a €10.936,97. Adalimumab è associato a una spesa di €13.544,36 in CU e di €13.102,76 in MC. Golimumab comporta un assorbimento di risorse annuale, considerato il costo del farmaco e dei professionisti sanitari, pari a €14.141,16. Vedolizumab è associato a una spesa totale di €13.870,55 in CU e di €14.049,95 in MC e si attesta dunque su un livello di spesa più basso anche rispetto a golimumab, riducendo la forbice di spesa tra farmaci infusivi e sottocutanei. Vedolizumab risulta associato a una spesa più contenuta rispetto a tutte le strategie di dose escalation realizzate con altri farmaci, sia infusivi che sottocutanei (Fig. 6).
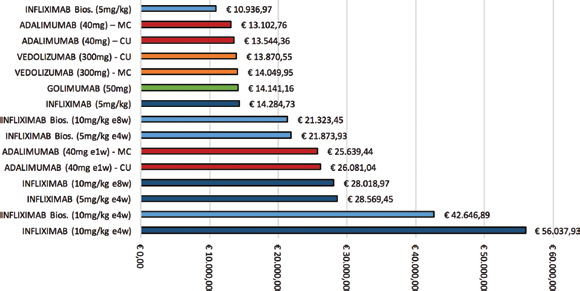
Costi delle terapie al secondo anno di trattamento.
Da tali dati consegue che vedolizumab riesce a competere sin dal primo anno con il dispendio di risorse determinato dalle alternative a somministrazione sottocutanea per CU e MC. Il vantaggio legato all'utilizzo di tale farmaco diviene particolarmente marcato se si confronta con quello necessario per l'erogazione della terapia basata su infliximab originator, sia nel suo regime standard che in aumento di dose. Inoltre, il risparmio di risorse ottenibile con vedolizumab è tanto più elevato quanto maggiore è la porzione di pazienti che necessitano di un aumento della dose, dato l'aumento di spesa associato alla maggiore frequenza di somministrazione delle dosi per infliximab.
Dunque, se i farmaci a somministrazione sottocutanea sono preferibili dal punto di vista delle risorse ospedaliere consumate per ciascuna somministrazione poiché non implicano infusione e permanenza del paziente in ospedale durante il periodo di somministrazione, nel lungo periodo si assiste al mutamento di tale scenario, data l'elevata frequenza di visite che il paziente effettua in ospedale nel periodo di trattamento con un farmaco a somministrazione sottocutanea. Ciò vale in particolar modo per adalimumab: infliximab e vedolizumab risultano associati a una spesa, nelle rispettive somministrazioni senza dose escalation, più bassa e, tra i due farmaci infusionali, la spesa minore è quella determinata da vedolizumab. Infatti, il farmaco dominante, dal punto di vista del tempo impiegato da ciascuna figura professionale nella gestione del paziente, risulta essere vedolizumab, competitivo già considerando la somministrazione senza dose escalation.
Conclusione e discussione
Dall'analisi condotta emerge una profonda differenza dal punto di vista dell'impatto organizzativo tra le due categorie di farmaci attualmente disponibili per la gestione della MC e della CU. I farmaci a somministrazione sottocutanea adalimumab e golimumab (quest'ultimo impiegato nel solo caso della CU) comportano un minore impiego di risorse dal punto di vista dell'impegno profuso nella gestione del paziente da parte delle figure professionali coinvolte nel processo erogativo delle terapie. Il costo per singola somministrazione associato ai due farmaci comporta un consumo di risorse in termini di professionisti coinvolti nel trattamento mediamente più basso rispetto a quello determinato dall'impiego degli infusivi infliximab e vedolizumab. Analizzando l'impiego del personale ospedaliero, dunque, i farmaci adalimumab e golimumab non competono sullo stesso piano dei farmaci a base infusionale, dal momento che non implicano la presenza del paziente in ospedale a ogni somministrazione del farmaco, con una mancata realizzazione di una serie di operazioni (accettazione, preparazione del paziente, dimissione) che alleggerisce il carico di lavoro delle figure professionali coinvolte.
D'altro canto, adalimumab comporta una frequenza di visite e approvvigionamenti del paziente presso la struttura ospedaliera più elevata, determinando un impegno da parte del personale maggiore di quello determinato dall'impiego di infliximab e vedolizumab. Quest'ultimo, in particolare, essendo associato a un tempo minore dedicato dall'infermiere alla gestione del paziente, consente un risparmio di risorse nel confronto con infliximab e una riallocazione delle stesse in grado di aumentare l'efficienza della struttura ospedaliera.
Il vantaggio competitivo associato all'utilizzo di vedolizumab nel confronto con infliximab è tanto più evidente quanto maggiore è la percentuale di pazienti per cui si rende necessaria la dose escalation a seguito di perdita di risposta da parte del paziente: l'impiego di risorse associato a infliximab, nelle varie strategie che il medico ha a disposizione per realizzare la dose escalation, risulta sempre mediamente più alto dell'assorbimento in termini di tempo determinato dall'impiego di vedolizumab. Sulla base dei risultati ottenuti in questa analisi, emerge come la diffusione all'interno delle strutture ospedaliere del farmaco vedolizumab, laddove il medico gastroenterologo reputi necessario l'impiego di una terapia infusionale per la cura delle patologie oggetto di analisi, possa portare, nel confronto con le alternative terapeutiche attualmente disponibili, a migliorare l'impatto organizzativo del trattamento per i pazienti affetti da CU e MC ottimizzando le tempistiche dei professionisti sanitari coinvolti nella cura dei pazienti e minimizzando, con conseguente beneficio del paziente, il tempo necessario in cui è indispensabile trattenerlo presso la struttura per la somministrazione della terapia.
Da considerare come, nella presente analisi – per quanto si sia tentato, mediante la scelta di includere strutture sanitarie che rispecchiassero le dinamiche organizzative di ciascun contesto di riferimento, di riflettere l'effettiva variabilità dei processi di erogazione delle cure oggetto dello studio e riportare risultati che fossero rappresentativi della realtà sanitaria italiana – l'inclusione di sole tre strutture potrebbe essere considerato come un limite dello studio.
Footnotes
1
In particolare, la durata media di 187 minuti dell'infusione di infliximab è stata pesata per una frequenza di 6,5/anno per quel 48% di pazienti che non richiedono dose escalation e per una frequenza di 13 volte per quel 26% di pazienti per cui è necessaria una dose escalation mediante raddoppio della frequenza di somministrazione (ogni 4 settimane, anziché ogni 8). La durata media di 307 minuti di infusione è stata pesata per una frequenza di 6,5 volte per quel 21% di pazienti che richiedono dose escalation mediante raddoppio della dose ma non della frequenza di somministrazione. Infine, la medesima durata (307 minuti) è stata pesata per una frequenza di 13 volte per quel 5% di pazienti che, a seguito della risposta terapeutica, richiedono un aumento della dose sia mediante raddoppio della frequenza che mediante raddoppio della dose somministrata per ciascuna infusione.
Financial support: This research was made possible by an unconditional grant from Takeda Italia S.p.A.
Conflict of interest: The authors declare that they have no conflict of interest related to the article.
