Abstract
Introduction:
Inflammatory bowel disease (IBD) is very disabling condition. Due to the chronic nature of IBDs, it is crucial to better understand the economic burden in a real-world setting.
Methods:
We conducted a retrospective descriptive study using the health information systems of the Agency for Health Protection of the Province of Milan (3.5 million inhabitants) for the period 2011-2015. Average cost per patient was calculated for each disease (ulcerative colitis and Crohn’s disease). Subgroup analyses were performed regarding patients treated with biologics.
A generalized linear model controlling for patient age and Charlson co-morbidity index was used to calculate the adjusted mean costs. Regression analyses were based on dependent variables of individual costs.
Results:
A total of 12,720 IBD cases were studied, 7,981 of ulcerative colitis (UC) and 4,739 of Crohn’s disease (CD). The mean total cost of UC patients was €12,707 and €9,527 for CD patients (euro 2017). The mean total cost of UC patients treated with infliximab was higher compared to patients treated with adalimumab, €16,124 vs. €15,174; conversely, the costs were higher for CD patients treated with adalimumab (€14,440 vs. €13,770). In the total for patients with IBD who were treated with biologics, only duration of disease and comorbidities were significantly correlated with costs.
Discussion and Conclusion:
In this large population-level study in Italy, we estimated all direct medical costs for IBD patients. This cost-of-illness study offers insight into resource utilization and particularly into the use of biologics treatments.
Keywords
Introduzione
La patologia infiammatoria dell’intestino (inflammatory bowel disease, IBD) indica due tipi di infiammazione cronica: l’enterite regionale, malattia di Crohn o colite granulomatosa (MC) e la colite ulcerosa (CU). Si tratta di due affezioni croniche a carattere flogistico, con decorso clinico altalenante caratterizzato da periodi di riacutizzazione e remissione dei sintomi. Il numero di malati in Italia può essere stimato tra 150.000 e 200.000 casi, con un’incidenza annua di circa 10.000 casi. La CU il MC possono manifestarsi a qualsiasi età, ma l’incidenza più elevata è tra i 20 e i 40 anni per la prima e tra i 15 e i 35 anni per la seconda. Uomini e donne ne sono egualmente colpiti, mentre è più alta l’incidenza nel nord Europa e America rispetto all’Europa centrale e meridionale e al sud America. 1 Il MC è un’infiammazione cronica del tubo digerente che coinvolge tutti gli strati della parete intestinale. La CU è una patologia ulcerosa infiammatoria recidivante a carico dello strato mucoso e sottomucoso del colon e del retto.
Questo studio intende rispondere alla crescente esigenza di fornire strumenti utili per la realizzazione di politiche sanitarie basate su dati relativi alla sostenibilità delle cure. Si basa su real- world data 2 al fine di conoscere i percorsi terapeutici e i costi diretti sanitari per il Servizio Sanitario della Regione Lombardia, dei pazienti con MC e dei pazienti con CU. Grazie ai dati reali di popolazione, identifica i costi medi per paziente e per i sottogruppi individuati dall’analisi statistica. L’analisi si configura quindi come un’analisi economica del consumo di risorse sanitarie in MC e CU che non coinvolge in nessun modo il paziente e in cui i dati necessari sono già stati raccolti all’interno dei flussi amministrativi correnti aziendali. Una sotto analisi è stata dedicata ai casi trattati con i farmaci biologici.
Metodi
L’analisi, descrittiva e retrospettiva, si basa su dati rintracciati nei database amministrativi che fanno riferimento ad una popolazione generale di circa 3,5 milioni di assistiti (ATS Milano e Provincia), nel periodo 2011-2015.
Il numero di casi di MC e di CU è stato identificato ricorrendo a variabili proxy quali la presenza di almeno due dei parametri seguenti: l’impiego di specifici trattamenti farmacologici e la presenza di visite specialistiche erogate e di esami di laboratorio effettuati, correlati alle patologie in esame. Le risorse sono state estratte dalle banche dati amministrative delle prescrizioni farmaceutiche, dimissioni ospedaliere, e delle prescrizioni ambulatoriali, e sono state collegate tramite record linkage deterministico per ciascun individuo utilizzando un codice personale univoco. L’utilizzo di un codice così costruito ha la funzione di garantire l’anonimato del paziente e la non riconducibilità e identificazione del singolo individuo trattato. L’analisi dei costi diretti sanitari (sono stati esclusi i costi direttamente a carico dei pazienti, cioè i costi privati in quanto non sono registrati nel database ammnistrativo della ATS) ha tratto utili spunti dalla letteratura economica di riferimento.3–6 Sono stati presi in considerazione anche studi economici applicati specificamente alle IBD.7–12
I costi sono stati suddivisi per le principali categorie di spesa: diagnostica di laboratorio e per immagini, farmaci, ricoveri ospedalieri, visite specialistiche. Ai valori in termini di risorse consumate sono stati associati i costi unitari, prezzi e tariffe specialistiche regionali in relazione alla risorsa specifica (ad esempio prezzi di acquisizione per farmaci e tariffe DRG per i ricoveri e per la diagnostica). Poiché le tariffe DRG non tengono conto dei costi generali di un ospedale, la valutazione è stata integrata con un costo rappresentativo del finanziamento extra DRG degli ospedali, calcolato a partire da un algoritmo che permette di attribuire alla singola giornata di ricovero i costi che rientrano nel finanziamento (extra DRG degli ospedali).
E’ stata effettuata una sotto analisi specificatamente per i trattamenti con i seguenti farmaci biologici, sia nella CU sia nel MC: 1. infliximab (L04AB02); 2. adalimumab (L04AB04); 3. golimumab (L04AB06).
Un modello lineare generalizzo (GLM) è stato costruito controllando per l’età del paziente, la durata della malattia e un indice di comorbidità, l’indice di Charlson 13 al fine di calcolare i costi medi. Con il GLM si sono individuati i maggiori predittori della spesa, cioè del costo medio totale per trattamento e dei singoli costi medi quali il costo dei farmaci, suddivisi fra biologici e non biologici, dei ricoveri, e delle prestazioni ambulatoriali. Le variabili indipendenti incluse come covariate sono le seguenti: età, durata della malattia, livello di istruzione, stato civile, comorbidità).
I costi sono stati attribuiti in euro del 2017 e tutte le analisi sono state effettuate con SAS 9.4. 14
Risultati
Costi di tutti i pazienti con CU e MC
Dall’analisi della coorte di soggetti prevalenti al 1 gennaio 2011, aggiungendo i casi incidenti del periodo 2012-2015, sono stati trovati 7.981 pazienti con CU e 4.739 con MC, per un totale di 12.720 pazienti affetti da IBD. Come era da attendersi, gran parte dei pazienti si concentra nella fascia di età 25-69: l’80,80% dei pazienti con CU e l’80,85% dei pazienti con MC. La prevalenza per genere associa la CU per il 56,15% ai pazienti maschi e il 53,65% sempre ai maschi per la MC. La mortalità durante il periodo considerato è risultata estremamente bassa, il 6,28% per la CU e il 4,81% per il MC, non influenzando pertanto l’analisi di costo della malattia.
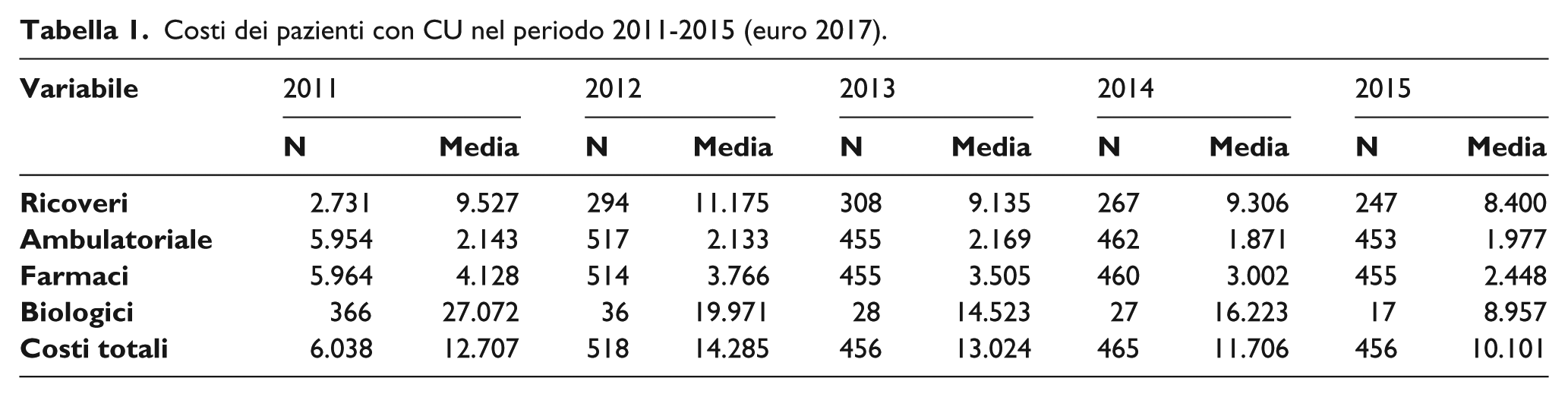
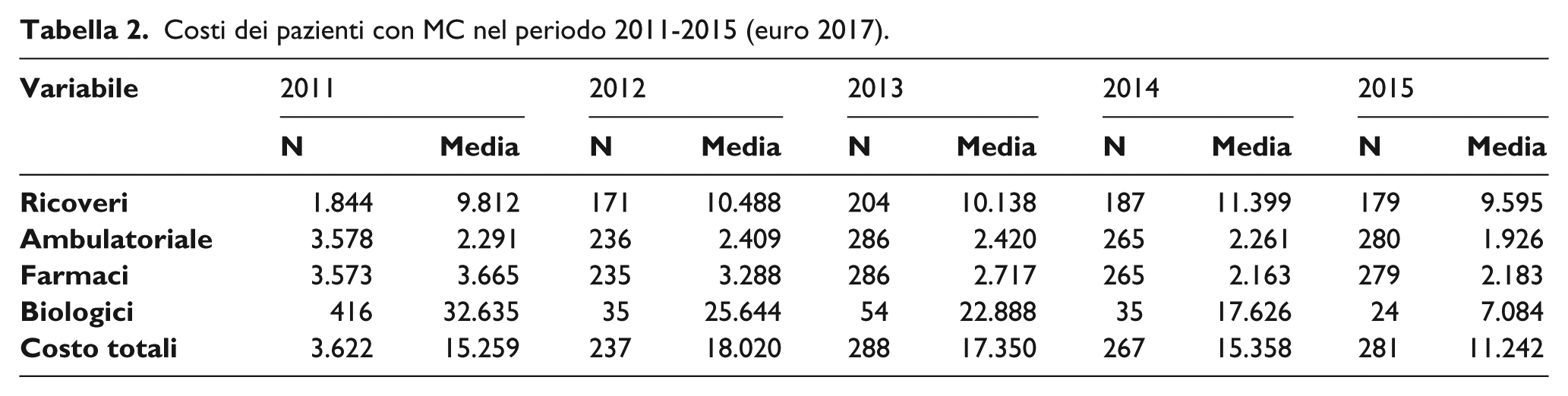
Nel 2011 il costo totale medio su 6.038 pazienti con CU è stato di €12.707 per paziente. I 2.731 pazienti che hanno avuto dei ricoveri ospedalieri hanno avuto un costo medio di €9.527; 5.954 hanno avuto accessi ambulatoriali (visite e diagnostica) con un costo medio paziente di €2.143; la spesa media per farmaci (al di fuori dei biologici) di 5.964 pazienti è stata di €4.128; i 366 pazienti che hanno fatto ricorso a farmaci biologici hanno avuto un costo medio pari a €27.072 (Tabella 1). Per i pazienti con MC, il costo totale medio annuo dei 3.661 pazienti è stato di €15.259. I 1.844 pazienti che hanno avuto dei ricoveri ospedalieri hanno avuto un costo medio di €9.812; 3.578 hanno avuto accessi ambulatoriali (visite e diagnostica) con un costo medio paziente di €2.291; la spesa media per farmaci (al di fuori del file F e dei biologici) di 3.573 pazienti è stata di €3.665; i 416 pazienti che hanno fatto ricorso a farmaci biologici hanno avuto un costo medio pari a €32.365 (Tabella 2). Nelle Tabelle 1 e 2 sono riportati anche i costi relativi ai pazienti incidenti dal 2012 al 2015.
Costi dei pazienti con CU nel periodo 2011-2015 (euro 2017).
Costi dei pazienti con MC nel periodo 2011-2015 (euro 2017).
Costi dei pazienti trattati con biologici
La sotto analisi ha riguardato i pazienti trattati con i seguenti farmaci biologici: infliximab, adalimumab e golimumab.
Al fine di poter effettuare un confronto omogeno fra i tre trattamenti qui considerati, sono stati analizzati i pazienti che hanno avuto un trattamento per almeno un anno continuativamente.
Nelle coorti esaminate si sono trovati 119 pazienti con CU e 134 pazienti con MC trattati con infliximab. Nella CU il costo medio/anno di infliximab per i 119 pazienti è stato pari a €16.124; il costo degli altri farmaci (cortisonici) è stato di €839, quello per gli accessi ambulatoriali (visite e diagnostica) è stato pari a €905, mentre, dato il basso numero di ricoveri, il costo medio è stato di €619.
Nel MC il costo medio/anno di infliximab per i 134 pazienti è stato pari a €13.770; il costo degli altri farmaci (cortisonici) è stato di €495, quello per gli accessi ambulatoriali (visite e diagnostica) è stato pari a €821, mentre per i ricoveri il costo medio è stato di €730.
I pazienti trattati con adalimumab sono stati 68 con CU e 159 con MC. Nella CU il costo medio/anno di adalimumab è stato pari a €15.174; il costo degli altri farmaci (cortisonici) è stato di €1.034, quello per gli accessi ambulatoriali (visite e diagnostica) è stato pari a €889, mentre il costo medio per i ricoveri è stato di €837.
Nel MC il costo medio/anno di adalimumab è stato di €14.440; il costo degli altri farmaci (cortisonici) è stato di €322, quello per gli accessi ambulatoriali (visite e diagnostica) è stato pari a €862, mentre il costo medio per ricoveri è risultato abbastanza elevato, se confrontato con quello dei pazienti trattati con infliximab, pari a €1.494.
I pazienti che dopo almeno un anno di trattamento con infliximab sono passati al trattamento con adalimumab sono risultati 45 nella CU (il 38%) e 81 nel MC (il 60%).
La numerosità del campione di pazienti trattati per un anno con golimumab è molto piccola e non permette analisi soddisfacenti: 21 pazienti trattati per almeno un anno nella CU e solo cinque pazienti trattati nel MC. Di questi, nove sono poi passati al trattamento con infliximab nella CU e due nel MC.
Analisi multivariata
Per ottenere un numero più elevato di pazienti, l’analisi è stata svolta tenendo conto non solo dei pazienti che hanno ricevuto il trattamento per almeno un anno, ma anche coloro che lo hanno ricevuto per un periodo più lungo (ciò non era possibile per confrontare i costi fra i tre trattamenti, e l’analisi, come è stato sopra riportato, si è limitata ad un anno di trattamento per omogeneità di confronto).
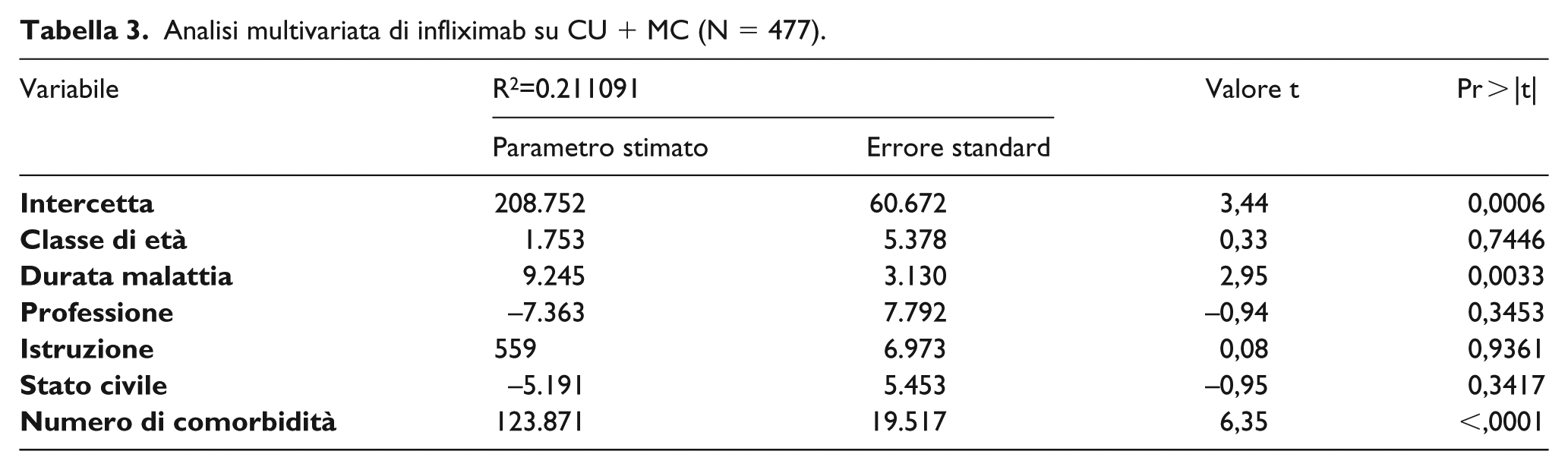
Per i 477 pazienti trattati con infliximab, analizzando il totale CU più MC, si rileva che solamente due variabili spiegano le differenze di costo fra pazienti, sebbene debolmente (R2 = 0,211091) e sono: la durata della malattia e il numero di comorbidità (Tabella 3)
Analisi multivariata di infliximab su CU + MC (N = 477).
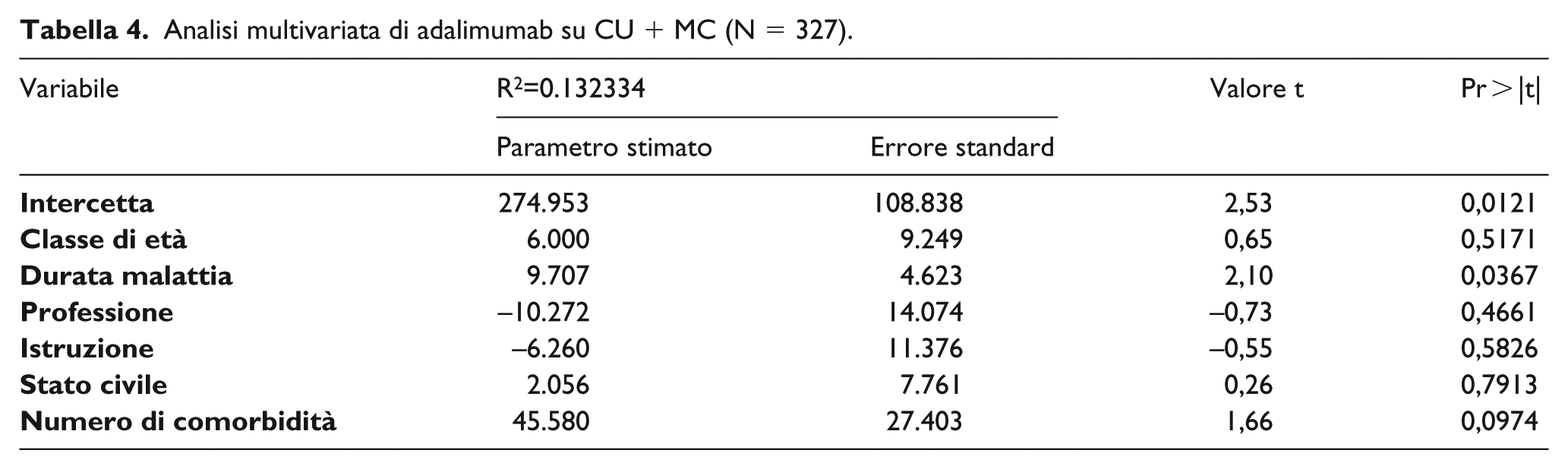
A differenza dei pazienti trattati con infliximab, quelli trattati con adalimumab per entrambe CU e MC trovano solamente nella durata della malattia la variabile che parzialmente spiega le differenze di costo, e molto debolmente (Tabella 4).
Analisi multivariata di adalimumab su CU + MC (N = 327).
Discussione
La coorte soggetti prevalenti al 1 gennaio 2011 con l’aggiunta dei nuovi casi incidenti nel periodo 2012-2015 è stata pari a 7.981 pazienti con CU e 4.739 con MC, per un totale di 12.720 pazienti affetti da IBD. Si tratta probabilmente di uno degli studi di analisi dei costi più estesi sulle IBD mai condotto in un paese europeo. Per quanto riguarda l’insieme dei pazienti con IBD, la popolazione qui studiata è superiore dal punto di vista numerico a quella trovata in alcuni studi internazionali. Uno studio canadese del 2012 15 ha stimato i costi annuali medi di 3.735 soggetti con MC e di 3.640 soggetti con CU, trovando costi sensibilmente più bassi di quelli italiani, rispettivamente CAN$4.232 e CAN$3.552, pur confermando il costo più elevato per MC rispetto a CU.
In UK, uno studio del 2004 16 ha calcolato i costi diretti sanitari di 307 casi di CU e di 172 casi di MC, limitatamente a un solo centro ospedaliero e per soli 6 mesi. Lo studio olandese di van der Valk et al 17 ha stimato i costi di 737 pazienti con MC e di 566 pazienti con CU.
Uno studio osservazionale retrospettivo è stato condotto in Italia per i pazienti con UC e con MC, limitatamente a un centro del Nord-Est del paese 18 durante il periodo maggio 2015-aprile 2016. Il costo medio mensile per i pazienti con UC ammontava a €1.235, mentre per i pazienti con CD ammontava a €1.148.
Per quanto riguarda la disponibilità di studi che abbiano specificatamente indagato l’impiego dei farmaci biologici, pur non avendo svolto una rassegna sistematica della letteratura, l’impressione è che vi siano pochi studi che abbiano analizzato l’impiego di biologici nella CU e nel MC con una metodologia simile a quella qui utilizzata. Indubbiamente la numerosità dei campioni per i due trattamenti biologici indagati è abbastanza limitata, ma confrontabile con altri studi pubblicati. Ad esempio, lo studio più recente relativo agli USA 19 ha analizzato 295 pazienti trattati con infliximab e adalimumab nella sola CU, non molto più grande dei 187 pazienti qui studiati. È inoltre emersa una proporzione di cambiamento di terapia da un biologico all’altro simile, con il 52% di cambiamenti nel gruppo adalimumab e il 45% nel gruppo infliximab, mentre ovviamente i costi annuali sono sensibilmente più elevati nella realtà statunitense.
Il MC è risultato mediamente più costoso. Per i pazienti con MC, il costo totale medio annuo dei 3.661 pazienti è stato di €15.259. I 1.844 pazienti che hanno avuto dei ricoveri ospedalieri hanno avuto un costo medio di €9.812; 3.578 hanno avuto accessi ambulatoriali (visite e diagnostica) con un costo medio paziente di €2.291; la spesa media per farmaci (al di fuori dei biologici) di 3.573 pazienti è stata di €3.665.
Nella CU il costo medio/anno di infliximab è stato pari a €16.124, mentre nel MC è stato pari a €13.770. Anche i costi medi annui per i farmaci di supporto (cortisonici e altri farmaci) è stato più alto nei pazienti CU con €839 rispetto a €495 nel MC. Le altre voci di costo sono simili tra le due patologie nei pazienti trattati con infliximab.
Il trattamento con adalimumab è più costoso rispetto a quello con infliximab sia nella CU sia nel MC. Nella CU il costo medio/anno è stato pari a €15.174; il costo degli altri farmaci (cortisonici) è stato di €1.034, quello per gli accessi ambulatoriali (visite e diagnostica) è stato pari a €889, mentre, dato il basso numero di ricoveri, il costo medio è stato di €837.
Nel MC il costo medio/anno di adalimumab è stato pari a €14.440; il costo degli altri farmaci (cortisonici) è stato di €322, quello per gli accessi ambulatoriali (visite e diagnostica) è stato pari a €862, mentre il costo medio per ricoveri è risultato abbastanza elevato, se confrontato con quello dei pazienti trattati con infliximab, pari a €1.494.
L’esiguo numero si pazienti trattai con golimumab non ha permesso di condurre un’analisi dei costi confrontabile con quelle di infliximab e adalimumab.
Infine, le analisi multivariate hanno mostrato che poche variabili spiegano, e debolmente, le differenze di costo all’interno dei trattamenti con infliximab e adalimumab.
Per i pazienti con CU trattati con infliximab solamente il numero di comorbidità spiega le differenze di costo. Nel MC sia la durata della malattia sia il numero di comorbidità spiega le differenze di costo. Il numero di comorbidità spiega le differenze di costo fra i pazienti con CU trattati con adalimumab.
Nei pazienti con MC nessuna variabile spiega le differenze di costi fra i pazienti trattati con adalimumab. Il costo medio per ricoveri è risultato abbastanza elevato per i pazienti trattati con adalimumab, se confrontato con quello dei pazienti trattati con infliximab, pari a €1.494. I pazienti che dopo almeno un anno di trattamento con infliximab sono passati al trattamento con adalimumab sono risultati 45 nella CU (il 38%) e 81 nel MC (il 60%).
Conclusioni
La colite ulcerosa (CU) e la malattia di Crohn (MC) rappresentano una voce importante di spesa per il SSN, con un costo medio annuale per paziente che va da €12.707 per la CU a €15.259 per il MC. Il costo cresce sensibilmente per i soggetti trattati con i farmaci biologici, con un costo medio annuo di €32.365 per MC e di €27.072 per la CU. Tuttavia, dal punto di vista del costo delle IBD per il sistema sanitario, l’impiego dei farmaci biologici sembra avere un impatto modesto, in quanto solo il 6,14% dei soggetti esaminati nel presente studio utilizzava tali trattamenti (il 4,6% nella CU e l’8,85% nel MC). Ad esempio, per i pazienti incidenti con MC nel 2015, il 54% dei costi era dovuto a ospedalizzazioni, il 17% all’assistenza ambulatoriale, il 19% ai farmaci e solo il 5% ai biologici.
Footnotes
Declaration of Conflicting Interest
The authors declare that there is no conflict of interest.
Funding
This research was made possible by an unrestricted educational grant from Takeda Italia S.p.A. to Cattaneo-LIUC University, responsible Prof. Stefano Capri.
