Abstract
Introduction:
Rapid-acting insulins are the current standard of care in diabetes management. Insulin aspart (IA), lispro (IL) and glulisine (IG) demonstrated similar efficacy and safety. However, their impact on the National Health Service (NHS) expenditure could be a relevant differentiating factor.
Objective:
The study aims to assess the budget impact of IG increased market share in a new scenario vs. current case.
Method:
A budget impact model built in MS Excel (2010) estimated the impact of IG on the Italian NHS expenditure. Input data were derived from published sources. Pharmaceutical expenditure for considered treatments was estimated on retail or hospital prices and no price modifications were assumed. A scenario analysis was conducted by varying the IG market shares.
Results:
In the current scenario, IG market share 17.2%, the NHS expenditure is respectively €245-250 million at first and third year. Increasing the IG market share of 35% more of the current scenario, at first year and more of 50% at the following two years, the NHS expenditure reduces to €244.3, €245.0 and €244.8 million in the three years with cumulative, savings around € 8.8 million at third year. The scenario analysis shows that, increasing the IG market shares from 17.2% to 26% at first year, it is possible to achieve savings for almost 10.7 million at third year.
Conclusions:
IG, besides being as effective and safe as IL and IA, is less expensive and can reduce the financial burden to the Italian NHS up to €8.8 million at third year.
Introduzione
Il diabete mellito è una malattia cronica complessa, caratterizzata dalla presenza di un’elevata concentrazione di glucosio nel sangue (iperglicemia), dovuta ad una totale o una ridotta attività insulinica, che può essere determinata o da una carenza di produzione o da un cattivo funzionamento (1). Si distinguono due forme di diabete: tipo 1 (DMT1), forma ad insorgenza prevalentemente infantile e giovanile, in cui la produzione di insulina è assente, e tipo 2 (DMT2), causato da un deficit per lo più parziale di insulina.
Recentemente la Società Italiana di Diabetologia (SID) ha evidenziato le problematiche di natura epidemiologica del diabete: infatti in Italia, in base ai dati ISTAT, la prevalenza del diabete, riferita all’anno 2012, è stata pari al 6,2% di tutta la popolazione, per un totale di circa 3,8 milioni di pazienti (2, 3). Rispetto alla prevalenza totale, il DMT1 rappresenta il 2-3% di tutti i casi di diabete noto, mentre il DMT2 rappresenta oltre il 90% dei casi (4).
Il burden of disease associato a questa patologia ha un impatto notevole sia per il Servizio Sanitario Nazionale (SSN), che per la società e i pazienti stessi. Infatti, la quota di spesa SSN dovuta al diabete rappresenta oltre il 10% della Spesa Sanitaria Totale, pari a circa 15 miliardi di euro all’anno (3), alla quale vanno sommati circa 3 mi-liardi di euro di spese sostenute direttamente dai pazienti e dalle loro famiglie e non meno di 10-12 miliardi di euro di costi indiretti, molti dei quali a carico dello stato per prepensionamenti e assenze dal lavoro (3). Il costo annuale per paziente diabetico riferito al 2012, in termini solo di costi diretti, escluso il costo di gestione delle complicanze, è stato pari a 2.792 €, di cui il 51% per l’assistenza ospedaliera, il 32% per la spesa farmaceutica e il 17% per l’assistenza ambulatoriale (3). Un dato simile è stato riportato anche da Mennini et al. (5) in un recente studio in cui il costo medio annuo di un paziente diabetico in trattamento farmacologico in Italia (comprensivo del costo dei farmaci, delle prestazioni specialistiche ambulatoriali, delle ospedalizzazioni, del monitoraggio e degli eventi ipoglicemici) è risultato pari a 3.640 €. Questa analisi ha evidenziato che il costo dei farmaci rappresentava la seconda voce di spesa sul totale dei costi e che il costo complessivo è maggiore per i pazienti trattati con terapia insulinica rispetto ai pazienti trattati con ipoglicemizzanti orali. Dati più aggiornati, riportati nell’ultimo rapporto ARNO 2017, stimano che il costo complessivo per il monitoraggio e la cura del diabete è di circa 2.900 €. La composizione della spesa per paziente resta invariata rispetto agli anni precedenti, con circa il 50% dovuto ai ricoveri, il 17% alla specialistica, il 23% ai farmaci diversi dagli anti-iperglicemici, il 7% ai farmaci anti-iperglicemici e il 4% ai dispositivi (6).
Inoltre, per quanto riguarda i costi indiretti, si è visto che rappresentano poco più del 50% del costo complessivo della patologia e si aggirano intorno ai 10,7 miliardi di euro, di cui 9 miliardi di euro dovuti al prepensionamento causato dalla malattia e 1,8 miliardi di euro da attribuire alla sola perdita di produttività associata all’assenza dal lavoro causata dalla gravità della patologia (5).
La terapia insulinica è la terapia di elezione nel DMT1 ed è a volte necessaria anche nel DMT2, quando il controllo glicemico risulta inadeguato nonostante un corretto stile di vita e l’assunzione di ipoglicemizzanti.
Oggi, grazie a numerosi studi effettuati sulla struttura tridimensionale dell’insulina (1), esistono in commercio diversi suoi analoghi che si differenziano per alcune caratteristiche farmacocinetiche, quali ad esempio il tempo d’azione e la durata dell’effetto ipoglicemizzante. In base a queste due caratteristiche si distinguono gli analoghi a breve durata d’azione da quelli a lunga durata d’azione.
Con riferimento a quelli a breve durata di azione, attualmente sono disponibili in Italia tre principi attivi: insulina lispro (IL), insulina aspart (IA), insulina glulisina (IG) in diverse confezioni, come mostrato in tabella I. Per queste molecole gli Standard Italiani per la Cura del Diabete Mellito ne riconoscono l’equivalenza in rapporto all’indicazione terapeutica principale (4). Tuttavia l’IG si differenzia dagli altri analoghi per la capacità di dissociarsi più rapidamente dopo l’iniezione sottocute, determinando un assorbimento e di conseguenza un effetto farmacolo-gico più rapido rispetto a IL e IA (7).
Analoghi dell’insulina ad insorgenza rapida commercializzati in Italia.
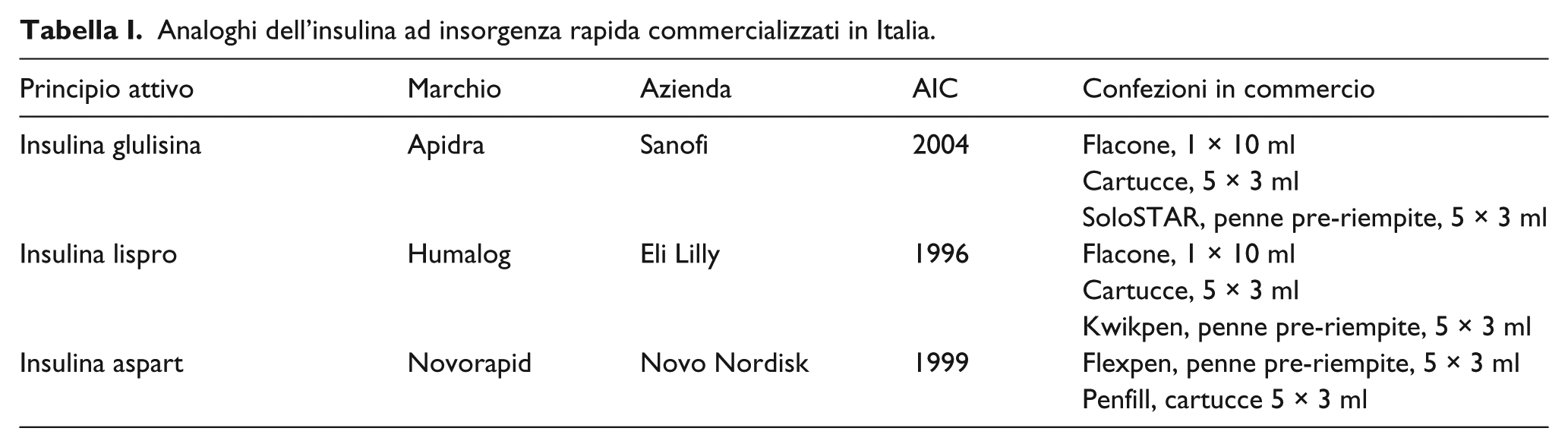
Inoltre la IG ha lo stesso impatto della IL sul controllo glicemico nei pazienti con DMT1; in particolare, IG ha dimostrato di essere ben tollerata e di pari efficacia sia nel trattamento di adulti in regime basal bolus (8), che in quello di bambini al di sopra dei 6 anni e adolescenti (9). Nei soggetti obesi con DMT2, l’efficacia clinica di IG è risultata immodificata, indipendentemente dai valori di BMI e ha dimostrato di: (i) avere un esordio d’azione più rapido rispetto all’insulina regolare, all’ IL (10) e all’IA (11); (ii) determinare un miglior controllo della glicemia postprandiale (versus IL), grazie ad una maggiore velocità di assorbimento dalla sede di iniezione sottocutanea (12).
In virtù della sovrapponibilità terapeutica dei tre analoghi, una recente nota tecnica di tre società scientifiche sostiene che la scelta del loro utilizzo, nel rispetto della preferenza e della convenienza del paziente, deve essere lasciata al clinico “senza vincoli amministrativi” (13).
Un’ultima considerazione riguarda il mercato di riferimento di queste molecole: secondo gli ultimi dati di vendita IMS, i più aggiornati disponibili al momento dell’analisi, riferiti all’anno totale fino a gennaio 2017 (Moving Annual Total - MAT gennaio 2017), nel mercato totale degli iniettabili, gli analoghi rapidi dell’insulina rappresentano oltre il 50% in volume del totale (come numero di confezioni).
Partendo dalla necessità generale di razionalizzare la spesa farmaceutica e alla luce delle precedenti osserva-zioni riguardo il peso economico del diabete per il SSN, l’impatto del costo dei farmaci insulino simili sul costo totale di un paziente diabetico, il mercato degli analoghi ad azione rapida e alla sovrapponibilità terapeutica di queste molecole, può essere utile capire il possibile impatto sulla spesa farmaceutica per il SSN dovuto ad un maggior impiego di IG, l’ultimo degli analoghi immesso in commercio ad un prezzo più vantaggioso.
Ad oggi, gli unici studi disponibili in letteratura sulla valutazione economica degli analoghi dell’insulina ad azione rapida riguardano essenzialmente analisi di costo efficacia (14).
Questo lavoro ha pertanto lo scopo di analizzare gli effetti, in termini di impatto sul budget, di una modifica del mix prescrittivo a favore di IG, nel trattamento di pazienti diabetici in terapia con insulina, sulla spesa farmaceutica a carico del SSN.
Metodi
La comparazione economica dei tre analoghi rapidi dell’insulina è stata effettuata tramite un modello di budget impact, nella prospettiva del SSN, con un orizzonte temporale di tre anni, in accordo con quanto previsto dalle linee guida dell’International Society of PharmacoEconomics and Outcomes Research (ISPOR) (15).
L’analisi ha preso in considerazione solamente i costi farmacologici.
L’analisi di impatto sul budget è stata effettuata confrontando due scenari in termini di spesa farmaceutica totale degli analoghi ad azione rapida. L’analisi è stata eseguita sui dati di consumo effettivi ultimi disponibili al momento della scrittura del paper, quindi lo scenario attuale, basato sui dati di vendita IMS MAT gennaio 2017 dei tre analoghi ad azione rapida IL, IA e IG, è stato confrontato con il nuovo scenario in cui è stata ipotizzata una so-stituzione parziale e graduale nel tempo di IL e IA con IG.
Dati di input
Considerato che i dati di letteratura documentano una sovrapponibilità terapeutica delle tre alternative, come tipologia di costi sono stati considerati solo quelli derivati dall’uso del farmaco, escludendo quindi tutti gli altri costi diretti (gestione degli eventi avversi, visite, ricoveri, ecc.).
La struttura del modello si basa pertanto su:
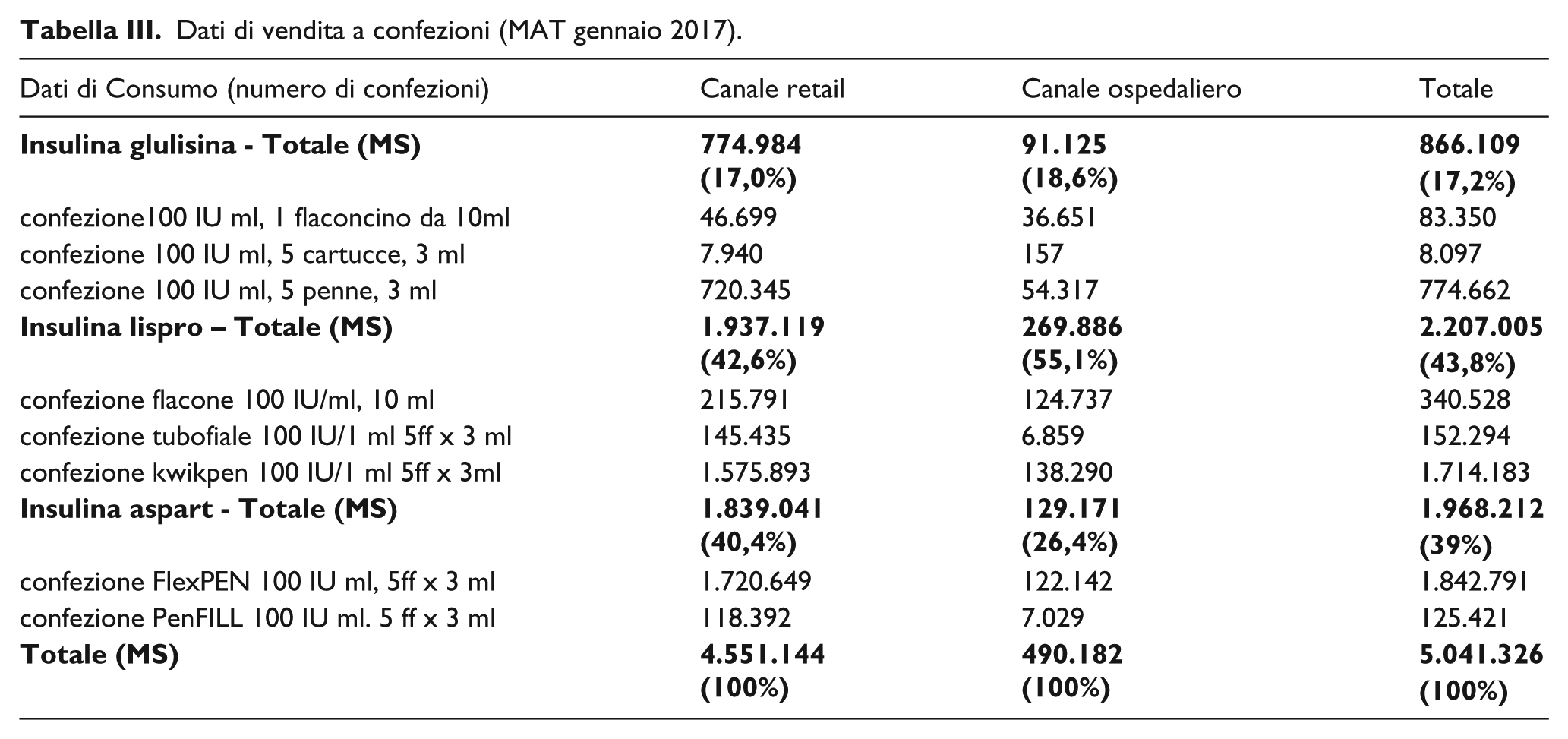
Gli ultimi dati di consumo, riferiti solamente agli analoghi rapidi dell’insulina, mostrano che nel MAT gennaio 2017 sono state vendute in totale circa 5 milioni di confezioni, di cui circa 866 mila di IG, pari al 17,2% del mercato totale, circa 2,2 milioni di IL, pari al 43,8% del mercato totale e circa 2 milioni di IA, pari al 39,0% del mercato totale (Tabella III). In Tabella III sono inoltre riportate le quote di mercato degli analoghi dell’insulina ad azione rapida per canale distributivo.
Relativamente ai dati di consumo delle IG, questi ultimi non includono il consumo nei bambini di età inferiore a 6 anni.
Prezzi di vendita al pubblico, prezzi di vendita ospedalieri.

Dati di vendita a confezioni (MAT gennaio 2017).
Assunzioni del modello
Il modello si basa sulle seguenti assunzioni:
nello scenario attuale le quote di mercato, così come definite per il primo anno sulla base dei dati di vendita, restano stabili per i tre anni di analisi;
la crescita del mercato totale su base annua è di circa l’1%, come da ultimi trend disponibili;
nel nuovo scenario è stato ipotizzato un incremento della quota di mercato di IG nei tre anni di analisi, pari al 35% per il primo anno rispetto alla quota dell’anno precedente e al 50% per gli anni successivi, a fronte di uno switch dagli altri due analoghi, per i quali invece è stata ipotizzata una riduzione proporzionale al valore assorbito dalle IG per cia-scun anno di analisi (Tabella IV);
la distribuzione in termini di confezioni tra i diversi canali distributivi non varia al variare delle market share, in quanto la distribuzione nei canali retail e ospedaliero interessa confezioni specifiche.
Quote di mercato a confezioni: scenario attuale VS nuovo scenario.

Risultati
I risultati sono espressi come spesa totale, pari alla somma di quella del canale retail e di quella ospedaliera per anno, in entrambi gli scenari e come risparmio cumulativo del nuovo scenario rispetto a quello attuale.
In ultimo è stata condotta un’analisi di scenario (“Scenario Alternativo”) in cui è stato ipotizzato che la market share di IG al primo anno aumenti del 50% rispetto allo scenario attuale, anziché il 35% come definito nel “Nuovo Scenario”.
Risultati
I risultati dell’analisi mostrano come nello scenario attuale, la spesa sostenuta dal SSN per le insuline ad azione rapida, si attesti intorno a 245,2 milioni di euro al primo anno, 247,6 milioni di euro al secondo anno e 250,1 mi-lioni di euro al terzo anno di vendita (Tabella V).
Spesa complessiva per il SSN: scenario attuale VS nuovo scenario (Milioni di Euro).
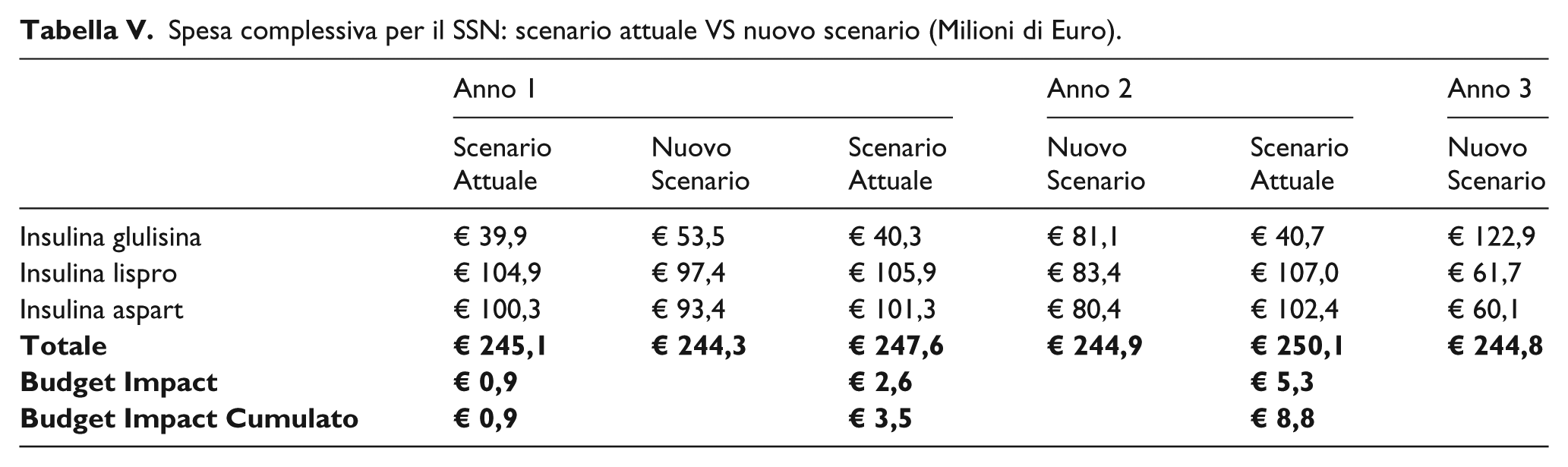
Considerando una quota di mercato di IG nel nuovo scenario pari al 23,0% al primo anno, 34,5% al secondo anno e 51,8% al terzo anno, la spesa complessiva per il SSN si riduce, rispettivamente, a circa 244,3 milioni di euro al primo anno, 245,0 milioni di euro al secondo anno e 244,8 milioni di euro al terzo anno di vendita (Tabella V).
L’utilizzo di IG, con quote di mercato superiori a quelle attuali, comporta un risparmio cumulativo per il SSN pari a circa 0,9 milioni di euro al primo anno, 3,5 milioni di euro al secondo anno, fino ad arrivare a 8,8 milioni di euro al terzo anno (Figura 1).
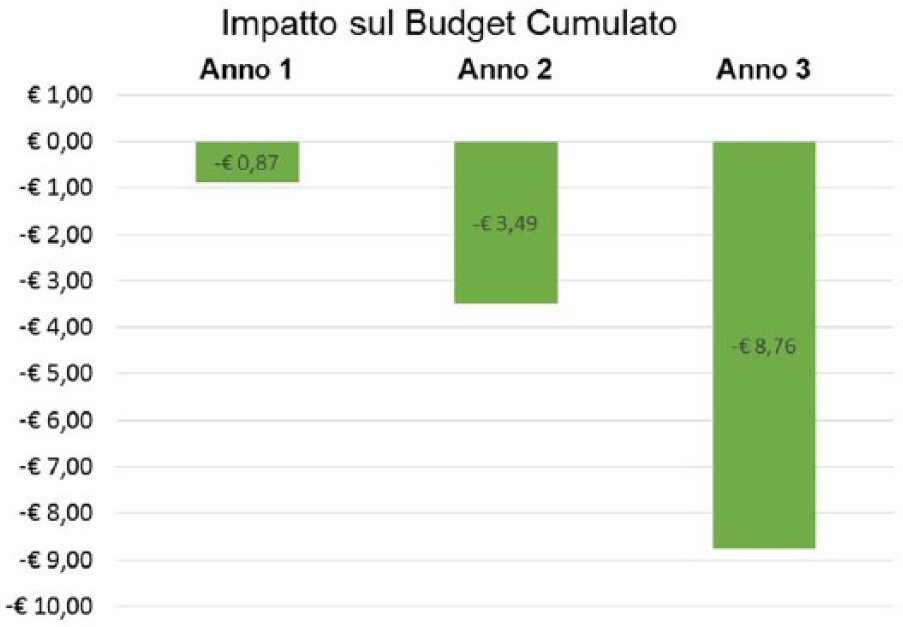
Impatto sul budget: risparmio cumulato su tre anni per il SSN dopo l’introduzione di IG (Milioni di Euro).
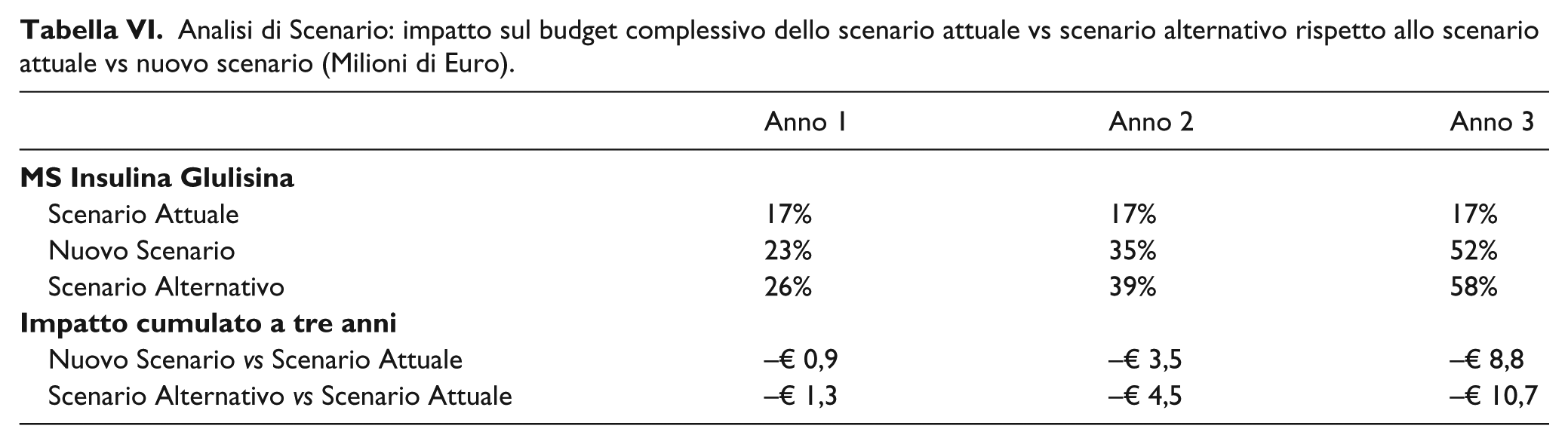
I risultati dell’analisi di scenario alternativo mostrano come, incrementando la quota di mercato di IG fino al 26% al primo anno, 39% al secondo e 58% al terzo, i risparmi generati per il SSN aumentano, con un impatto cumulativo a tre anni di oltre 10 milioni di euro (Tabella VI).
Analisi di Scenario: impatto sul budget complessivo dello scenario attuale vs scenario alternativo rispetto allo scenario attuale vs nuovo scenario (Milioni di Euro).
Discussione
Il diabete è una patologia ad elevato impatto economico e sociale, a causa della sua condizione cronica e dell’elevata prevalenza (17). Questi aspetti rendono estremamente importante lo sviluppo di analisi utili per effettuare la valutazione economica e di impatto sul budget dei trattamenti disponibili, dal momento che il costo della spesa per i farmaci incide in maniera significativa sul costo complessivo del diabete.
In letteratura le evidenze disponibili di valutazione economica degli analoghi ad azione rapida sono poco recenti ed essenzialmente riferite ad analisi di costo efficacia (14). Una recente revisione di letteratura ha infatti indagato in maniera (14) sistematica gli studi di costo efficacia, pubblicati entro settembre 2015, sull’utilizzo degli analoghi dell’insulina, sia a breve che a lunga durata di azione, nel trattamento del DMT1 e DMT2. Dei 50 studi analizzati solo 7 riguardavano gli analoghi a breve durata di azione, per i quali il rapporto incrementale di costo efficacia (per quality-adjusted life-year – QALY) è risultato compreso tra l’essere dominante e i 435,913 dollari (US) rispetto ai trattamenti alternativi disponibili. Complessivamente il lavoro ha mostrato come le evidenze di letteratura supportano l’utilizzo degli analoghi dell’insulina nel trattamento del DMT1 mentre non è ancora chiaro il rapporto di costo-efficacia nel DMT2.
Il presente lavoro di valutazione di impatto sul budget è il primo in Italia, condotto a partire da dati di mercato, che si pone lo scopo di valutare l’impatto sul budget generato da un maggior impiego dell’IG rispetto a IL e IA per il SSN. I risultati dello studio hanno infatti confermato come un incremento nel consumo di IG, rispetto ad IL e IA, generi degli importanti risparmi per il SSN, a parità di efficacia e sicurezza garantita ai pazienti.
La presente analisi di impatto sul budget ha infatti permesso di stimare il risparmio che si potrebbe ottenere se IG fosse utilizzata con quote di mercato crescenti ri-spetto all’attuale utilizzo. Tale risparmio, che si genera assumendo un incremento della quota di mercato di IG fino al 51,8% al terzo anno, rispetto all’attuale 17,2%, è quantificabile in circa 8,8 milioni totali in tre anni.
L’analisi soffre di alcuni limiti. Il primo è riconducibile al fatto che lo studio ha verificato il risparmio stimato a partire dai dati di vendita, piuttosto che di prescrizione di ASL (5). In secondo luogo, il modello si basa sull’assunzione di un aumento della quota di mercato di IG nel nuovo scenario pari al 35% e al 50% rispettivamente per il primo anno e per quelli successivi. Di contro il modello ha utilizzato dati di real life relativamente al consumo di farmaci (anno 2017), strettamente correlati al numero di pazienti (e non la simulazione di una ipotetica coorte di pazienti).
In conclusione, si ritiene che la presente analisi presenti uno scenario attendibile derivante dall’utilizzo degli analoghi delle insuline ad azione rapida nel trattamento del diabete e di come un maggior utilizzo di insulina glulisina possa determinare un minor costo a carico del SSN. Poiché la presente analisi rappresenta uno dei primi tentativi, è auspicabile, in un prossimo futuro, poter riscontrare tale risultato con quanto verrà evidenziato da successive analisi condotte utilizzando database amministrativi.
Footnotes
Declaration of Conflicting Interest
The authors declare that there is no conflict of interest.
Funding
This article was made possible by an unconditional grant from Sanofi S.p.A.
