Abstract
Economic evaluation of therapeutic sequences in the treatment of patients with chronic lymphocytic leukemia and coexisting conditions
Introduction
Chronic lymphocytic leukemia (CLL) is a chronic lymphoproliferative syndrome and it is the most common hematological malignancy in Western countries. It has a tendency to develop subsequent relapses, so affected patients are likely to undergo more than one line of treatment.
Methods
Rather than evaluating the cost-effectiveness of individual therapeutic agents, it becomes therefore recommendable for decision-makers to identify an optimal sequencing of such agents. A four-year cost-consequence analysis was conducted, comparing three alternative strategies for the first-line treatment of patients with previously untreated CLL and coexisting conditions: i) obinutuzumab with chlorambucil (Obi-Clb), ii) rituximab with chlorambucil (Rtx-Clb), and iii) ofatumumab with chlorambucil (Ofa-Clb). Only drug costs were considered in the analysis.
Results
In two trials, median time to next treatment (TTNT) was longer in Obi-Clb (51.1 months) as compared to Rtx-Clb (38.2 months) or to Ofa-Clb (39.8 months). Therefore, during a 48-month time horizon, patients treated with Obi-Clb would maintain on average the first line treatment; on the contrary, patients treated with Rtx-Clb or with Ofa-Clb would receive on average a second line treatment consisting in the majority of cases of ibrutinib monotherapy, or rituximab with idelalisib or rituximab with bendamustine. The sequence using Obi-Clb regimen in first line showed the lower mean cost of treatment: €22,958 over the 48-month time horizon. Sensitivity analyses on a couple of scenarios provided similar conclusions in terms of overall costs.
Conclusion
Obi-Clb as first-line treatment appears a recommendable strategy in terms of drug costs in the treatment of patients with previously untreated CLL and coexisting conditions.
Keywords
Introduzione
La leucemia linfatica cronica (Chronic Lymphocytic Leukemia, CLL) è una sindrome linfoproliferativa progressiva (1). L'età media alla diagnosi è di circa 65 anni e meno del 15% dei casi viene diagnosticato prima dei 60 anni (2). La CLL rappresenta la neoplasia ematologica più comune nel mondo occidentale (1). Ogni anno essa colpisce circa 5 persone su 100.000 con un'incidenza che cresce all'aumentare dell'età (2). In Italia si stimano circa 1600 nuovi casi all'anno tra gli uomini e 1150 tra le donne (2).
Il decorso della CLL varia da paziente a paziente; in alcuni casi può mantenersi stabile per più di 10 anni e in altri determinare una rapida progressione della malattia. L'identificazione di fattori prognostici e predittivi, fondamentale per la scelta della terapia, viene fatta valutando la stadiazione della malattia e altri parametri biologici quali, ad esempio, il tempo di raddoppiamento del numero dei linfociti, il dosaggio della beta-2 microglobulina, la presenza di delezioni e/o mutazioni (2). Sulla base di questi parametri è poi possibile individuare per ogni paziente uno specifico percorso terapeutico al momento della progressione di malattia. Se la malattia è asintomatica solitamente viene adottato l'approccio “wait and watch”, ovvero si aspetta a iniziare il trattamento e si osserva periodicamente l'andamento della malattia (2). In caso invece di progressione di malattia e/o di comparsa di sintomi a essa correlati, in genere si procede con la somministrazione di una chemioimmunoterapia, con l'eccezione dei pazienti che recano mutazioni di TP53 o delezione 17p, nei quali è indicata in prima linea la somministrazione di farmaci biologici [ibrutinib oppure idelalisib e rituximab oppure venetoclax (quest'ultimo non ancora in commercio in Italia)]. Il trapianto di cellule staminali emopoietiche può rappresentare un'opzione per i pazienti più giovani, mentre la radioterapia può essere raramente usata a fini palliativi (2).
La Figura 1, costruita sulla base di linee guida internazionali (3), schematizza le opzioni terapeutiche attualmente a disposizione nel trattamento di prima linea della CLL, distinguendo tra paziente fit e unfit e per presenza/assenza della delezione del cromosoma 17p e/o della mutazione del gene TP53.
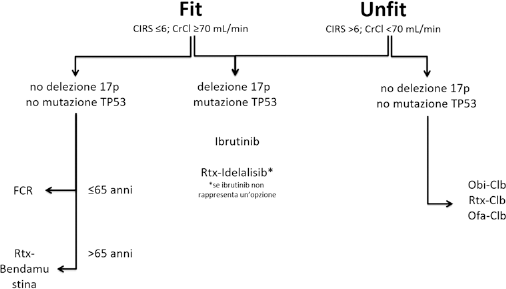
Chemioterapie nel trattamento di prima linea della CLL (3).
Quest'analisi prende in considerazione i pazienti non pretrattati, che non presentano la delezione 17p o mutazioni di TP53, e che sono definiti “unfit”, sulla base della presenza di comorbilità che li rendono non idonei a una terapia a base di fludarabina a dose piena [Cumulative Illness Rating Scale (CIRS) >6; CrCl <70 ml/min]. Questi pazienti possono ricevere come prima linea di trattamento uno dei seguenti regimi chemioterapici, come indicato dalla Figura 1:
rituximab in combinazione con clorambucile (Rtx-Clb) (1),
obinutuzumab in combinazione con clorambucile (Obi-Clb) (4), oppure
ofatumumab in combinazione con clorambucile (Ofa-Clb) (5).
L'efficacia di questi regimi è stata valutata in due differenti studi clinici randomizzati (6, 7). Il primo (Goede et al 2014 (6)) è stato condotto tra aprile 2010 e luglio 2012 con l'obiettivo di valutare l'efficacia di trattamento di obinutuzumab o rituximab in associazione a clorambucile o clorambucile in monoterapia nel trattamento di pazienti adulti affetti da CLL non pretrattati e con comorbilità. L’outcome primario indagato dallo studio è stata la Progression Free Survival (PFS). In totale sono stati arruolati 781 pazienti con un'età mediana di 73 anni, clearance della creatinina mediana di 62 ml/min e un punteggio CIRS mediano di 8 al basale. I regimi Obi-Clb e Rtx-Clb hanno evidenziato una PFS più prolungata rispetto a Clb (PFS mediana: 26,7 mesi con Obi-Clb, 16,3 mesi con Rtx-Clb e 11,1 mesi con Clb). Successivamente sono stati pubblicati i risultati riguardanti l'estensione dell'analisi fino a maggio 2015 (8). Questo aggiornamento, oltre al dato di PFS, ha permesso di stimare per i tre regimi il tempo al successivo trattamento (Time To Next Treatment, TTNT). Nel confronto Obi-Clb vs Clb, condotto lungo un tempo mediano di osservazione di 42,4 mesi, è stata confermata una migliore PFS e un maggiore TTNT di Obi-Clb [PFS mediana 31,1 mesi vs 11,1 mesi – Hazard Ratio (HR) 0,20 (IC95% 0,15-0,26), p<0,0001; TTNT mediano 51,1 mesi vs 15,1 mesi – HR 0,62 (IC95% 0,42-0,92), p<0,0001]. Anche il secondo confronto, Obi-Clb vs Rtx-Clb, condotto lungo un tempo mediano di osservazione di 39 mesi, ha confermato una migliore PFS e un maggiore TTNT di Obi-Clb [PFS mediana 28,7 mesi vs 15,7 mesi – HR 0,46 (IC95% 0,38-0,55), p<0,0001; TTNT mediano 51,1 mesi vs 38,2 mesi – HR 0,57 (IC95% 0,44-0,74), p<0,0001].
Il secondo studio (Hillmen et al 2015 (7)) ha considerato 477 pazienti (età mediana 69 anni) con CLL ai quali non poteva essere somministrata una terapia a base di fludarabina. Di questi, 221 sono stati trattati con ofatumumab più clorambucile e 226 con clorambucile in monoterapia. La PFS per il gruppo di pazienti trattati con Ofa-Clb è stata di 22,4 mesi, mentre per il gruppo trattato con Clb è scesa a 13,1 mesi [HR 0,57 (IC95% 0,45-072), p<0,0001]. I pazienti in trattamento con Ofa-Clb hanno inoltre mostrato un maggior TTNT rispetto a quelli trattati con Clb [39,8 mesi vs 24,7 mesi – HR 0,49 (IC95% 0,36-0,67) p<0,0001].
Entrambi gli studi hanno evidenziato una maggiore efficacia dei regimi Obi-Clb, Rtx-Clb e Ofa-Clb rispetto a clorambucile somministrato in monoterapia. L'utilizzo delle combinazioni di obinutuzumab, rituximab o ofatumumab con clorambucile sembrerebbe quindi contribuire al prolungamento della PFS e del TTNT in questo specifico setting di pazienti e per questo motivo costituiscono i regimi oggetto della presente analisi.
Obiettivo
Poiché nella CLL la progressione è un evento praticamente certo, è altrettanto probabile che, nel corso della malattia, i pazienti possano essere sottoposti ad almeno una seconda linea di trattamento. In un'ottica quindi di sostenibilità economica complessiva delle terapie disponibili per il trattamento della CLL, diventa rilevante ottimizzare il percorso terapeutico del paziente unfit non pretrattato, definendo quale sequenza di trattamenti (prima più seconda linea) sia la più conveniente sotto l'aspetto sia del beneficio clinico che dei costi.
Con lo scopo quindi di fornire ai decisori uno spunto di riflessione di carattere economico-sanitario sulle modalità di trattamento della CLL nei pazienti unfit non pretrattati, l'analisi che segue è volta a valutare se l'impiego di una sequenza che prevede la somministrazione di obinutuzumab più clorambucile, quale prima linea di trattamento, determini un'allocazione più efficiente delle risorse disponibili rispetto a sequenze alternative che prevedano l'utilizzo in prima linea di rituximab più clorambucile o di ofatumumab più clorambucile. È dunque il caso di mettere in evidenza che l'oggetto della presente analisi non è un confronto tra prodotti/molecole, bensì tra sequenze terapeutiche.
Metodi
Tipologia di valutazione economica
Dal momento che l'oggetto dell'analisi non è un confronto in termini di costo-efficacia tra differenti tecnologie sanitarie, ma la stima del costo di trattamento associato a differenti percorsi terapeutici, l'approccio ideale per presentare tali informazioni è rappresentato dalla Cost-Consequence Analysis (CCA). Secondo la definizione adottata da Russel et al (9), la CCA è un tipo di analisi nella quale viene calcolato il semplice impatto economico dei costi e degli effetti, senza alcuna espressione aggregata di un rapporto di costo-efficacia incrementale o di un rapporto di costo incrementale per Quality-Adjusted Life-Year (QALY). La CCA è quindi una lista dei costi e delle conseguenze (outcome) rilevanti di un intervento (10).
Popolazione target
La popolazione considerata nella presente CCA è costituita da pazienti unfit con CLL non pretrattati, non idonei a ricevere una terapia a base di fludarabina a dose piena (4, 5).
Orizzonte temporale
Dato lo scopo di fornire ai decisori le basi per uno spunto di riflessione a carattere economico-sanitario, la scelta della durata del periodo di osservazione è caduta su di un orizzonte temporale in grado di identificare differenze tra le prime linee di trattamento espresse in termini di tempo all'inizio della successiva (seconda) linea di trattamento (TTNT). Infatti, il prolungamento del tempo al prossimo trattamento non può che riflettersi in termini positivi sullo stato di salute del paziente e, di conseguenza, essere correlato a un minore consumo di risorse (trattamento farmacologico) a carico del Servizio Sanitario Nazionale (SSN). Sulla base dei TTNT mediani associati alle prime linee di trattamento (6–8) è stato adottato un orizzonte temporale di 48 mesi (4 anni).
Trattamenti
In relazione alla popolazione target, e ai relativi studi clinici (6–8) qui considerati e alle linee guida europee e opinione degli esperti (11, 12), sono stati individuati, quali possibili prime linee di trattamento, i seguenti regimi chemioterapici: i) obinutuzumab più clorambucile, ii) rituximab più clorambucile, e iii) ofatumumab più clorambucile. In caso di fallimento della prima linea, la sequenza di trattamento qui ipotizzata prevede la somministrazione di una seconda linea di trattamento. Sulla base dei dati di mercato sono stati considerati i regimi maggiormente prescritti (>15% di patient share): i) ibrutinib (patient share 33%), ii) rituximab più bendamustina (patient share 29%) e iii) rituximab più idelalisib (patient share 19%) (13). Complessivamente questi tre regimi coprono oltre l’80% delle seconde linee di trattamento prescritte (13).
La scelta dei trattamenti di prima e seconda linea in questa analisi trova fondamento nella considerazione che, sebbene il regime rituximab più bendamustina sia ampiamente utilizzato nella pratica clinica, l'evidenza che ne supporta l'impiego in prima linea nel paziente unfit è di qualità molto bassa (14) con solo 39 pazienti valutabili in un trial clinico. In linea con le più recenti linee guida abbiamo invece considerato il regime rituximab più bendamustina tra le possibili opzioni di seconda linea nei pazienti unfit (11, 12).
La base clinica
L'analisi delle prime linee di trattamento è imperniata su due parametri clinici. Il primo, che ha qui un ruolo cruciale, è il TTNT mediano, ovvero il tempo intercorso tra l'inizio della prima linea di trattamento e l'inizio della successiva (seconda) linea di trattamento. Il secondo, con un ruolo complementare, è la Duration Of Treatment (DOT), necessario per calcolare il costo complessivo della linea di trattamento. La Tabella I riporta, in aggiunta ai relativi schemi di somministrazione, i valori dei parametri TTNT e DOT (mediani) associati alle prime linee di trattamento (6–8).
TTNT, DOT e schema di somministrazione delle prime linee di trattamento
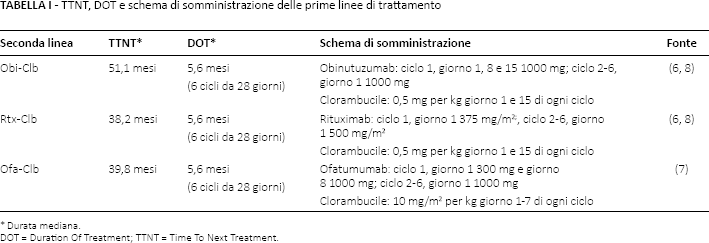
Durata mediana.
DOT = Duration Of Treatment; TTNT = Time To Next Treatment.
La Tabella II riporta invece la durata e lo schema di somministrazione riferito alle seconde linee di trattamento: ibrutinib sino a progressione o sino a sospensione per intolleranza (15), rituximab più bendamustina per 6 cicli (Rtx-Bendamustina) (16) o rituximab più idelalisib sino a progressione o sino a sospensione per intolleranza (Rtx-Idelalisib) (17).
Durata media delle seconde linee di trattamento

Rtx = rituximab.
81% dei pazienti era ancora in trattamento al momento dell'esecuzione dell'analisi.
Sequenze di trattamento
La Figura 2, sulla base dei rispettivi studi clinici (6–8) e dell'orizzonte temporale adottato, mostra per ognuna delle tre prime linee di trattamento considerate (Obi-Clb, Ofa-Clb e Rtx-Clb) il tempo mediano al successivo trattamento e i mesi di esposizione all'eventuale seconda linea di trattamento.
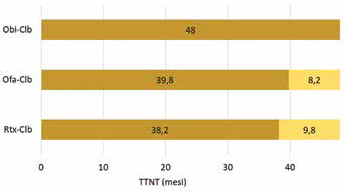
Se la prima linea di trattamento viene effettuata con Obi-Clb, il paziente che ottiene l'efficacia di trattamento attesa, per tutto il periodo di osservazione (48 mesi), non ricorre a una seconda linea di trattamento. Differentemente, se il paziente inizia la terapia (prima linea di trattamento) con Rtx-Clb oppure con Ofa-Clb, si presume che, sulla base del tempo mediano al successivo trattamento, possa ricevere una seconda linea di trattamento dopo 38,2 mesi o 39,8 mesi, rispettivamente. In questi casi la sequenza di trattamento prevede l'utilizzo alternativo dei regimi ibrutinib in monoterapia sino a progressione, rituximab e bendamustina per 6 cicli oppure rituximab e idelalisib sino a progressione quali seconde linee di trattamento. Sulla base delle durate di trattamento indicate nella Tabella II, i costi delle seconde linee riflettono i consumi di questi regimi per il periodo che va dall'inizio della successiva (seconda) linea di trattamento fino alla fine del periodo di osservazione. Nello specifico, è stato considerato il costo complessivo della seconda linea se la durata di quest'ultima si esaurisce nei 48 mesi di osservazione; è stato invece considerato un costo parziale, fino a 48 mesi, se la durata del trattamento della seconda linea prosegue oltre l'orizzonte temporale considerato. La Tabella III, infine, riassume le 7 sequenze qui analizzate.
Sequenze di trattamento somministrate lungo l'orizzonte temporale considerato (48 mesi)

Clb = clorambucile; Obi = obinutuzumab; Ofa = ofatumumab; Rtx = rituxima.
Prospettiva di analisi
La CCA è stata condotta nella prospettiva del SSN considerando i soli costi diretti sanitari determinati dai regimi somministrati per il trattamento dei pazienti unfit con CLL non pretrattati. In particolare, sia per la prima che per la seconda linea di trattamento sono stati considerati i soli costi delle terapie farmacologiche, escludendo tutte le altre fonti di costo legate alla somministrazione dei farmaci, alla gestione degli eventi avversi ecc.
Costi di trattamento
La Tabella IV riporta in dettaglio per ognuno dei farmaci considerati il relativo costo per mese/ciclo di trattamento, calcolato sulla base dei dosaggi di somministrazione indicati negli studi clinici (6–8, 15–17) e del relativo costo per unità posologica (18–21). Quando necessario, per stimare la dose da somministrare al paziente è stato considerato un peso medio corporeo di 70 kg e/o una BSA (Body Surface Area) di 1,70 m2. Il costo per unità posologica, fatta eccezione per obinutuzumab, corrisponde al prezzo di cessione (sconti obbligatori di legge più ulteriori sconti concessi dall'azienda titolare del farmaco) a carico delle strutture sanitarie dopo gara di aggiudicazione. Con l'obiettivo di rendere omogeneo il confronto, nel caso base, al prezzo ex-factory di obinutuzumab, oltre agli sconti obbligatori di legge, è stato applicato un ulteriore sconto del 20%. In aggiunta al caso base vengono presentati altri due scenari finalizzati a valutare l'impatto dello sconto adottato per obinutuzumab. Nel primo scenario è stato ipotizzato uno sconto del 30%, mentre nel secondo lo sconto è del 10%.
Farmaci: costo per mese di trattamento (senza IVA)
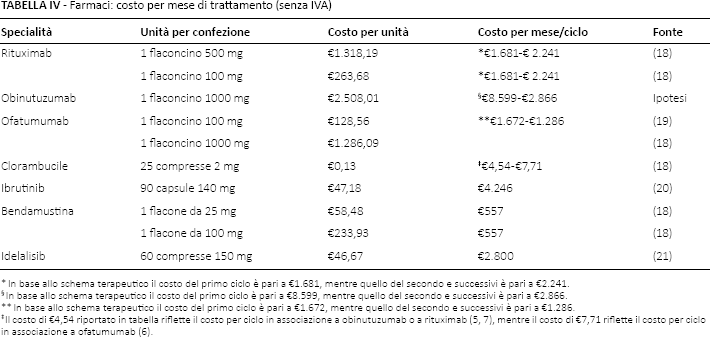
In base allo schema terapeutico il costo del primo ciclo è pari a €1.681, mentre quello del secondo e successivi è pari a €2.241.
In base allo schema terapeutico il costo del primo ciclo è pari a €8.599, mentre quello del secondo e successivi è pari a €2.866.
In base allo schema terapeutico il costo del primo ciclo è pari a €1.672, mentre quello del secondo e successivi è pari a €1.286.
Il costo di €4,54 riportato in tabella riflette il costo per ciclo in associazione a obinutuzumab o a rituximab (5, 7), mentre il costo di €7,71 riflette il costo per ciclo in associazione a ofatumumab (6).
Risultati
La Figura 3 illustra i risultati dell'analisi di Cost-Consequence per i regimi obinutuzumab più clorambucile, rituximab più clorambucile e ofatumumab più clorambucile nel trattamento dei pazienti unfit con CLL non pretrattati. A 4 anni, in virtù di un maggiore arco temporale che intercorre tra l'inizio della prima e della successiva (seconda) linea di trattamento, la sequenza con Obi-Clb determina il minore costo medio di trattamento (€22.958) rispetto alle sequenze che iniziano con Ofa-Clb (€24.374-€42.966) o con Rtx-Clb (€29.138-€54.523). Tra le sequenze che iniziano la terapia della CLL con Ofa-Clb o con Rtx-Clb, quelle che in seconda linea prevedono la somministrazione di ibrutinib determinano i maggiori costi di trattamento, pari a €42.966 e €54.523, rispettivamente.
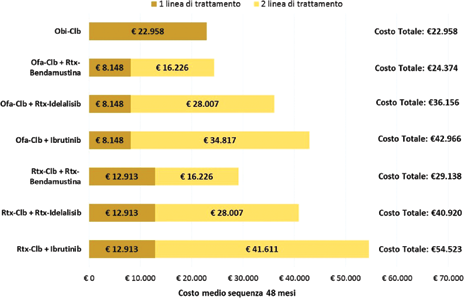
Risultati CCA: caso base (sconto obinutuzumab 20%.
Analisi di scenario
Le Tabelle V e VI descrivono, rispettivamente, i risultati dei due scenari alternativi al caso base nei quali è stato fatto variare lo sconto di obinutuzumab (Scenario 1: sconto 30%; Scenario 2: sconto 10%). In entrambi i casi, fatta eccezione per il confronto rispetto alla sequenza Ofa-Clb + Rtx-Bendamustina del secondo scenario (Tab. VI), la sequenza che prevede la somministrazione del regime Obi-Clb determina sempre il minore costo medio di trattamento a 48 mesi.
Risultati CCA: Scenario 1 (sconto obinutuzumab 30%)

CCA = Cost-Consequence Analysis; Clb = clorambucile; Obi = obinutuzumab; Ofa = ofatumumab; Rtx = rituximab.
Risultati CCA: Scenario 2 (sconto obinutuzumab 10%)
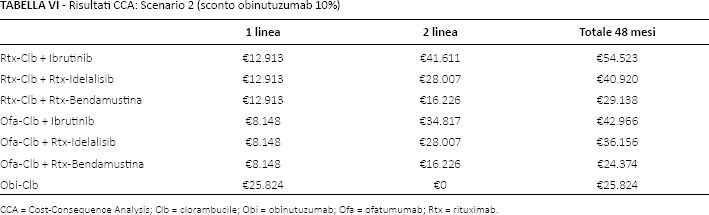
CCA = Cost-Consequence Analysis; Clb = clorambucile; Obi = obinutuzumab; Ofa = ofatumumab; Rtx = rituximab.
Discussione
Per quanto riferita al solo costo del trattamento farmacologico, la presente analisi fornisce alcuni spunti di riflessione di carattere economico-sanitario sulle modalità di trattamento dei pazienti unfit con CLL non pretrattati. Come già indicato nel testo, data la natura progressiva della malattia, si riduce il significato di valutare se un regime chemioterapico sia costo-efficace rispetto a uno alternativo, mentre diventa importante individuare quale sequenza di trattamento comporti il beneficio clinico maggiore in rapporto al costo sostenuto. In altri termini, in un'ottica di ottimizzazione delle risorse sanitarie disponibili, è fondamentale ragionare sul percorso terapeutico complessivo del paziente (sequenza prima-seconda linea), piuttosto che sul confronto fra singole strategie terapeutiche. In virtù di questo obiettivo, il parametro clinico TTNT ha rivestito un ruolo cruciale nella conduzione dell'analisi. Esso è infatti caratterizzato da una forte valenza economica, in quanto permette di quantificare le risorse consumate (trattamento farmacologico) dal momento dell'inizio della prima terapia alla fine del periodo di osservazione.
Tra tutte le sequenze qui considerate, quella che inizia con il regime Obi-Clb determina il minore costo medio di trattamento a 48 mesi (€22.958). Differentemente, a causa del ricorso durante il periodo di osservazione a una seconda linea di trattamento, le sequenze che iniziano con i regimi Ofa-Clb o Rtx-Clb determinano un maggiore costo di trattamento compreso nei range €24.374-€42.966 o €29.138-€54.523, rispettivamente.
Alcune assunzioni adottate per condurre la presente analisi meritano di essere brevemente discusse. La scelta dell'orizzonte temporale rappresenta sicuramente l'elemento di maggiore criticità. È stato adottato un periodo di osservazione a 48 mesi con la finalità di individuare differenze tra le sequenze espresse in termini di tempo al successivo trattamento e quindi di numero di linee di trattamento somministrate e costi a esse associati. Con il regime Obi-Clb, mediamente, i pazienti verrebbero trattati solo con la prima linea a copertura dell'intero periodo di osservazione, mentre con le sequenze alternative si troverebbero già dal quarto anno a ricevere una seconda linea, coi conseguenti costi aggiuntivi. L'eventuale estensione a 5 o 6 anni del periodo di osservazione determinerebbe anche per i pazienti trattati con Obi-Clb l'inizio di una seconda linea di trattamento. In questo caso andrebbe però pesato l'effetto positivo che si avrebbe sullo stato di salute di questi pazienti ritardando il passaggio a una seconda linea e, di conseguenza, sui consumi di risorse a carico del SSN (es. per visite, esami, ricoveri, consumo di ulteriori farmaci alla recidiva). Questo aspetto, ovvero il ritardo del passaggio a una seconda linea, acquista maggiore importanza poiché, grazie alla disponibilità di dati relativi a un follow-up sempre più lungo dei pazienti con CLL recidivata trattati con i nuovi farmaci, è prevedibile un crescente impiego di ibrutinib o idelalisib (in combinazione con rituximab) rispetto al meno costoso regime rituximab/bendamustina (22, 23). È inoltre plausibile ipotizzare che, in presenza di un orizzonte temporale più lungo, la patologia possa progredire anche nei pazienti già passati alla seconda linea, determinando, per questi ultimi, consumi addizionali di risorse legati alla gestione dello stato di salute peggiorato (terza linea di trattamento, terapia di supporto). Infine, nell'ottica di definizione del budget di un reparto, sapere il momento nel quale al paziente dovrà essere somministrata una seconda linea di trattamento acquisisce un importante significato in termini di programmazione e di sostenibilità della spesa.
Il tempo al successivo trattamento riflette i risultati prodotti da due differenti studi clinici: il primo riferito ai regimi Obi-Clb e Rtx-Clb (6, 8) e il secondo al regime Ofa-Clb (7). Dato che i pazienti arruolati nei due studi clinici rientrano nella definizione di paziente unfit qui adottata (CIRS >6; CrCl <70 ml/min), si è assunto che i risultati fossero confrontabili e quindi si è proceduto a condurre un confronto indiretto tra i regimi analizzati. Tale scelta ha però determinato, come ragionevole conseguenza, la necessità di valutare l'incertezza associata ai valori di TTNT, soprattutto nel confronto tra i regimi Obi-Clb e Ofa-Clb. Solo a fronte di un eventuale e non documentato aumento del TTNT del regime Ofa-Clb da 39,8 mesi a 43,3 mesi (+8,9%), la sequenza Ofa-Clb + Rtx-Bendamustina costituirebbe l'opzione cost-saving. Nonostante tale prolungamento del TTNT, le altre due sequenze con Ofa-Clb (Ofa-Clb + ibrutinib; Ofa-Clb + Rtx-Idelalisib) continuerebbero a essere più costose rispetto alla sequenza Obi-Clb. Nel confronto con le sequenze che iniziano il trattamento con Rtx-Clb, solo ipotizzando per quest'ultimo un aumento del TNTT da 38,2 mesi a 45,2 mesi (+18,3%), la sequenza Rtx-Clb + Rtx-Bendamustina diventerebbe cost-saving rispetto a Obi-Clb. Rtx-Clb + ibrutinib e Rtx-Clb + Rtx-Idelalisib continuerebbero invece a evidenziare un maggiore costo di trattamento.
Nel caso base, per obinutuzumab, oltre agli sconti obbligatori di legge è stato considerato un ulteriore sconto del 20%. Con la finalità di verificare l'impatto economico associato alla variabilità di tale sconto sul risultato finale sono stati proposti altri due scenari alternativi nei quali lo sconto per obinutuzumab è stato posto pari al 30% e al 10%. In caso di aumento dello sconto di obinutuzumab al 30%, la sequenza che prevede la somministrazione in prima linea del regime Obi-Clb rimarrebbe sempre l'opzione terapeutica con i minori costi di trattamento a 48 mesi. Anche in caso di riduzione dello sconto al 10%, fatta eccezione per la sequenza Ofa-Clb + Rtx-Bendamustina, Obi-Clb sarebbe l'opzione cost-saving.
Nella presente analisi, sulla base di quanto riportato nello studio condotto da Furman et al (17), è stata considerata una durata mediana di trattamento di 3, 8 mesi per Rtx-Idelalisib. In realtà lo studio, dimostrata la maggior PFS associata a questo regime, è stato interrotto anticipatamente su indicazione del Data and Safety Monitoring Board, quando ancora l’81% dei pazienti del gruppo Rtx-Idelalisib riceveva il trattamento. Per questo motivo è ragionevole ipotizzare che la durata mediana di trattamento qui considerata, e i costi a essa associati, siano sottostimanti e che il cost-saving di Obi-Clb vs le sequenze contenenti Rtx-Idelalisib sia in realtà maggiore di quello qui calcolato (basato sui 3,8 mesi).
Poiché probabilmente entro la fine del 2017 verrà immesso sul mercato il biosimilare di rituximab, ci è sembrato più che mai opportuno rivedere alla luce di ciò i risultati del caso base. In ambito nazionale, per consuetudine e analogia con quanto avviene per i farmaci equivalenti, la negoziazione del prezzo del biosimilare ha come riferimento una riduzione obbligatoria del prezzo pari ad almeno il 20% rispetto a quello del farmaco originatore. Seguendo questo approccio, nel caso base è stato applicato un ulteriore sconto del 20% rispetto all'attuale prezzo di rituximab. Con tale assunzione la sequenza Obi-Clb continuerebbe a rappresentare l'opzione di trattamento cost-saving, tranne che nel confronto con Ofa-Clb + Rtx-Bendamustina (€22.958 vs €21.797).
L'analisi non ha considerato il consumo di risorse legato all'attività di somministrazione per i farmaci endovenosi. In realtà il conteggio di tale voce di costo determinerebbe un innalzamento del costo totale per tutte e tre le prime linee di trattamento, senza comunque influire sensibilmente sulla differenza fra le possibili sequenze contemplate, anzi si andrebbe a sfavorire ulteriormente (aumento dei costi) le sequenze che prevedono la somministrazione della seconda linea. Al contempo, poiché la terapia con ibrutinib viene somministrata per via orale, un suo impiego nella seconda linea di trattamento consentirebbe di liberare un maggiore ammontare di risorse intra-ospedaliere rispetto ai regimi alternativi che richiedono una somministrazione per via endovenosa.
Data la difficoltà di valutarne contestualmente i costi associati (scarse indicazioni in merito nella letteratura e perplessità sul fare ricorso all’expert opinion), non si è tenuto conto del costo degli eventi avversi legati alla somministrazione dei farmaci qui considerati.
Conclusioni
In conclusione si può affermare, al di là dei limiti sopra esposti, che il ricorso al regime Obi-Clb in prima linea si presenta come una valida strategia di ottimizzazione dell'impiego delle risorse sanitarie associate al trattamento dei pazienti unfit con CLL non pretrattati. Una conclusione, questa, che meriterebbe di trovare conferma in successivi studi di valutazione economica multiparametrica, basati su studi clinici orientati al succedersi delle linee di trattamento piuttosto che al confronto di singole entità farmacologiche.
Footnotes
Financial support: This research was made possible by an educational grant from Roche S.p.A.
Conflict of interest: A.C. has received honoraria from Roche, Janssen, Gilead, Novartis, Amgen, Abbvie, Bristol-Myers Squibb, and Celgene. R.R. declares no conflict of interest. N.A.M. is full-time employee of Roche S.p.A.
