Abstract
Costs of adverse events associated with afatinib, erlotinib, and gefitinib first-line therapies in advanced non-small-cell lung cancer harboring EGFR-activating mutations
Introduction
Epidermal growth factor receptor-tyrosine kinase inhibitors (EGFR-TKIs) afatinib, erlotinib, and gefitinib are an established treatment for advanced non-small cell lung cancer (NSCLC) with EGFR mutation.
Objectives
Consistent with published meta-analyses, this study compares the cost of management of the adverse events (AEs) associated with these three drugs from the perspective of the Italian National Health System (NHS).
Methods
The frequency of AEs was established based on a recently published meta-analysis. Only the costs of management of the AEs were considered. Resource utilization in the management of the AEs was estimated by a panel of Italian oncologists and based on previously published studies.
Results
The mean cost per patient treated with afatinib, erlotinib, and gefitinib was €141.03, €90.74 and 121.87, respectively. With afatinib, the cost per patient and per AE of grades ≤2 and ≥3 was €36.70 and €104.33. With erlotinib, the cost per patient and per AE of grades ≤2 and ≥3 was €46.99 and €40.75, whereas the cost with gefitinib was €34.76 and €87.11, respectively.
Conclusion
In advanced EGFR mutation-positive NSCLC patients, first-line treatment with erlotinib could reduce the cost of management of the AEs for the NHS.
Introduzione
In Italia, secondo i più recenti dati ISTAT, nel 2013 sono stati registrati circa 33.500 decessi per tumore del polmone (1). Esso costituisce la prima causa di morte per neoplasia nella popolazione maschile (circa il 26% del totale delle morti oncologiche) e la terza in quella femminile (circa l’11% del totale delle morti oncologiche) (1). Nel 2010, ultimo dato disponibile, la prevalenza del tumore polmonare è stata dello 0,14% (maschi: 72,8%; femmine: 27,2%), mentre, secondo quanto indicato nel rapporto AIOM-AIRTUM, nel 2016 sono attese oltre 40.000 nuove diagnosi, delle quali oltre il 30% nella popolazione femminile (1).
L’85% dei tumori del polmone è rappresentato dal tumore polmonare non a piccole cellule (Non-Small Cell Lung Cancer, NSCLC), di cui la maggior parte sono adenocarcinomi (2). Recenti analisi hanno evidenziato che in circa la metà degli adenocarcinomi sia identificabile una mutazione genetica (3, 4). In particolare, nel 10-15% di questi casi, la mutazione viene attivata dal recettore per il fattore di crescita dell'epidermide (Epidermal Growth Factor Receptor, EGFR) (5–8).
L'utilizzo di inibitori orali della tirosin-chinasi (Tyrosine Kinase Inhibitor, TKI) nel trattamento di pazienti con NSCLC con mutazione EGFR si è dimostrato predittore di elevati tassi di risposta (70%) e di sopravvivenze mediane superiori a 20 mesi (5, 9).
I risultati di una serie di studi clinici randomizzati hanno affermato il ruolo centrale dei TKI nel trattamento di prima linea dei pazienti con mutazioni attivanti di EGFR (10–20). Sia i TKI di prima (erlotinib e gefitinib) che di seconda (afatinib) generazione, confrontati rispetto alla chemioterapia standard (combinazioni a base di cisplatino o carboplatino) nel trattamento di prima linea del NSCLC con mutazione EGFR, hanno evidenziato, in modo uniforme, un significativo aumento del tasso di risposta e della sopravvivenza libera da progressione (Progression Free Survival, PFS) (10–20). In questi stessi studi non è stata però osservato un aumento significativo della sopravvivenza complessiva rispetto alla chemioterapia standard; tale risultato è sostanzialmente imputabile alla differente successione temporale dei trattamenti (cross-over) (10–20).
Da un punto di vista economico, rispetto alla chemioterapia standard, l'impiego dei TKI ha determinato un incremento della spesa farmaceutica a carico dei Servizi Sanitari, giustificato principalmente dalla maggiore efficacia di questi ultimi (10–20). Per questo motivo, la maggior parte delle analisi economiche è stata condotta con l'obiettivo di confrontare l'efficacia e i costi dei TKI rispetto alla chemioterapia standard (21–27).
In questa sede, con il duplice obiettivo di evitare il ripetersi di analisi economiche già proposte e di spostare l'attenzione su un altro capitolo di spesa, si è deciso di stimare il costo della gestione degli eventi avversi associati ad afatinib, erlotinib e gefitinib nel trattamento di prima linea del NSCLC in stadio avanzato con mutazione EGFR.
Metodi
Disegno dello studio
Poiché l'obiettivo del confronto è riferito esclusivamente alla stima dei costi associati alla gestione degli eventi avversi (EA) generati dai tre TKI, si è ritenuto idoneo utilizzare, quale tecnica di analisi, la minimizzazione dei costi (Cost Minimization Analysis, CMA). Il confronto tra i tre TKI – espresso in termini di costo medio per la gestione degli EA associati alla prima linea di trattamento – è stato reso possibile dallo sviluppo di un modello in Excel®. L'incidenza degli EA associati agli inibitori della tirosin-chinasi è stata costruita sulla base di quanto riportato da una recente metanalisi (28). La CMA è stata condotta nella prospettiva del Servizio Sanitario Nazionale (SSN) italiano, considerando quindi i soli costi diretti sanitari associati alla gestione degli EA, la cui stima è riferita all'anno 2016. L'identificazione delle risorse sanitarie utilizzate è avvenuta somministrando, tramite la tecnica Delphi, un questionario a un gruppo di tre clinici esperti (29, 30), mentre la relativa valorizzazione è avvenuta facendo riferimento ai prezzi di mercato o alle tariffe di rimborso (31, 32).
Incidenza degli eventi avversi
La metanalisi, dalla quale è stata tratta l'incidenza degli eventi avversi, è stata condotta con l'obiettivo primario di confrontare l'efficacia e la sicurezza di afatinib, erlotinib e gefitinib rispetto alla chemioterapia standard nel trattamento di prima linea di pazienti con NSCLC in stadio avanzato con mutazione di EGFR (28). In totale sono state valutate 11 pubblicazioni riconducibili a otto studi clinici randomizzati di fase III, le cui principali caratteristiche sono riportate nella Tabella I (10–20). Gli EA più frequentemente riportati per i TKI sono stati diarrea, eruzione cutanea e prurito, mentre anoressia, anemia, astenia, nausea, vomito, alopecia e neutropenia sono stati maggiormente associati alla chemioterapia standard. L'aumento dell'alanina aminotransferasi (ALT) è più comune con gefitinib ed erlotinib. Gli EA di grado maggiore o uguale a 3 (grado ≥3) sono stati più frequentemente associati alla chemioterapia standard. Complessivamente il profilo degli EA dei tre TKI è piuttosto simile, sebbene sia riportata una maggiore presenza di anemia con gefitinib e maggiore diarrea e stomatite con afatinib.
Principali caratteristiche degli studi clinici considerati nella metanalisi (28)
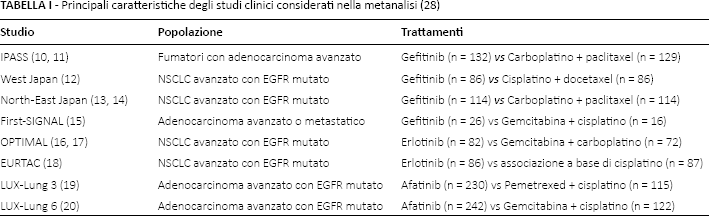
La metanalisi ha fornito l'incidenza degli EA distinguendo fra dato complessivo e grado ≥3. Poiché, in base alla pratica clinica, si ipotizza un differente consumo di risorse sanitarie, si è provveduto a individuare anche l'incidenza degli EA minori o uguali al grado 2 (grado ≤2). Ciò è stato fatto sottraendo per ogni EA l'incidenza di grado ≥3 da quella complessiva. I dati analizzati nella metanalisi non sempre hanno consentito di determinare per ogni EA l'incidenza associata a ognuno dei tre TKI. In questi casi, con la finalità di consentire il loro confronto, il dato di incidenza è stato estrapolato facendo riferimento alle rispettive monografie di prodotto (33–35).
La Tabella II riporta in dettaglio la distribuzione dell'incidenza degli EA stratificata per TKI e grado (grado ≤2; grado ≥3); non vengono riportati i dati riferiti alla chemioterapia standard in quanto non pertinenti alla presente analisi.
Incidenza degli eventi avversi (28)
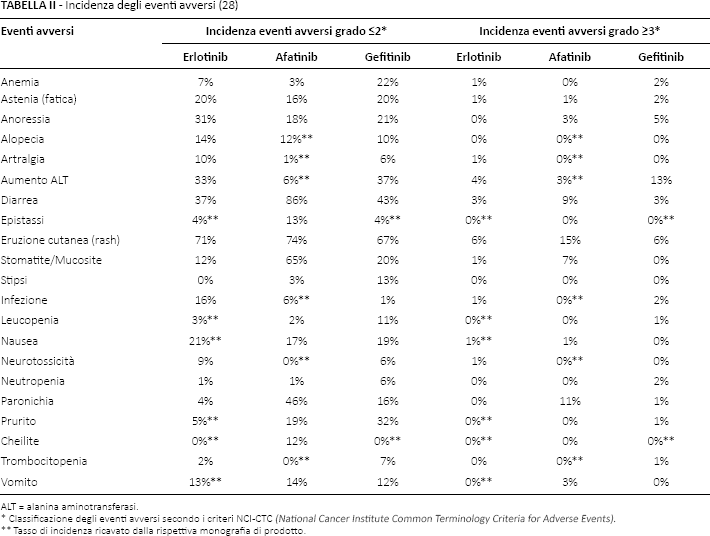
ALT = alanina aminotransferasi.
Classificazione degli eventi avversi secondo i criteri NCI-CTC (National Cancer Institute Common Terminology Criteria for Adverse Events).
Tasso di incidenza ricavato dalla rispettiva monografia di prodotto.
Risorse sanitarie e costi unitari
La stima delle risorse sanitarie mediamente consumate per la gestione degli EA è avvenuta somministrando a un gruppo di tre esperti un questionario realizzato ad hoc. La raccolta di questi dati è stata effettuata con la tecnica Delphi, che si basa su un'interazione strutturata fra esperti e ricercatori (29, 30). Sono stati individuati tre clinici con esperienza pluriennale nel trattamento dei pazienti con diagnosi di tumore del polmone. Sono stati poi contattati tramite e-mail con la finalità di spiegare loro lo scopo dell'analisi e verificarne la possibile adesione. Tutti e tre gli esperti hanno confermato la partecipazione. Successivamente è stata organizzata una riunione durante la quale è stata spiegata la metodologia di raccolta dei dati consegnando loro il questionario.
Il questionario è stato strutturato in due sezioni. Nella prima, come memorandum, sono stati riportati l'obiettivo e la metodologia dell'analisi. Nella seconda, finalizzata alla raccolta dei dati relativi alle risorse sanitarie associate al trattamento degli EA, è stato chiesto agli esperti di indicare per ciascuno di essi, distinguendoli in base al grado (≤2 o ≥3), la terapia somministrata (farmaci, esami di laboratorio, prestazioni specialistiche, ricoveri, day hospital ecc.) e la percentuale di pazienti che viene trattata. Nella scheda di rilevazione, su indicazione dei tre esperti, è stato assunto che solo in presenza di un EA di grado ≥3 la gestione dello stesso potesse richiedere il ricovero ospedaliero.
Seguendo sempre quanto specificato dalla metodologia Delphi, i questionari compilati sono stati elaborati e redatti sotto forma di un primo documento di sintesi dei risultati (primo round), sottoposto a un successivo intervento di valutazione da parte degli esperti. Nello specifico, in questo secondo round è stato chiesto agli esperti di confermare o correggere i dati inseriti nel proprio questionario confrontandoli con quelli indicati nel documento di sintesi. L'opinione espressa dagli esperti sul primo documento di sintesi (secondo round) è stata successivamente elaborata come documento finale della raccolta dati.
Costo medio degli eventi avversi
I consumi sanitari associati ai singoli EA determinati dall'elaborazione dei tre questionari sono stati poi valorizzati utilizzando il prezzo al pubblico (al netto degli sconti obbligatori di legge) per i farmaci (36), le tariffe per le prestazioni specialistiche ambulatoriali (37) e la Tariffa Unica Convenzionata per le prestazioni di assistenza ospedaliera (38). Successivamente, moltiplicando il costo medio di ciascun EA per la rispettiva incidenza, è stato ottenuto il costo medio per la gestione degli EA associati alla prima linea di trattamento con afatinib, erlotinib o gefitinib.
Analisi di sensibilità
Con la finalità di valutare la solidità dei risultati del caso base dell'analisi di minimizzazione dei costi in risposta a variazioni dei parametri considerati, sono state condotte due analisi di scenario focalizzate sui dati di incidenza degli EA stimati dalla metanalisi (28). Nella prima analisi di scenario, rispetto al caso base, sono stati esclusi gli EA per i quali la metanalisi non aveva fornito simultaneamente l'incidenza per tutti i TKI. Nel secondo caso, è stato invece ipotizzato che la mancanza del dato di incidenza non fosse un dato missing, ma sottintendesse l'assenza di tale evento avverso. Perciò, rispetto a quanto fatto nel caso base, il dato di incidenza mancante non è stato sostituito con il corrispettivo indicato nella monografia di prodotto, ma posto uguale a zero.
Infine è stata condotta un'analisi della soglia sui tassi di incidenza degli EA che maggiormente avevano influenzato il risultato del caso base, stimando di volta in volta la riduzione del tasso di incidenza che dovrebbe verificarsi perché il TKI con il maggiore costo di gestione degli EA diventi costo-neutrale rispetto a quello a minore costo.
Risultati
Costo di un evento avverso
Le Tabelle III e IV riportano per ognuno dei 21 EA individuati il relativo costo medio di trattamento distinto per gravità (grado ≤2 o grado ≥3). Tale costo medio corrisponde alla valorizzazione dei consumi di risorse sanitarie individuati a conclusione del percorso Delphi. Nella Tabella III viene riportata in dettaglio per ogni EA la tipologia di prestazione/i erogata/e e la percentuale di pazienti che viene mediamente trattata per tale causa. L'EA di grado ≤2 con il maggiore costo di trattamento è l'anoressia (€105,00), seguita dal vomito (€50,95). Per alcuni eventi avversi riportati nella Tabella III non è stato indicato alcun costo di trattamento in quanto a essi, su indicazione degli esperti, non è stato associato alcun consumo di risorse sanitarie a carico del SSN.
Costo medio per evento avverso di grado ≤2
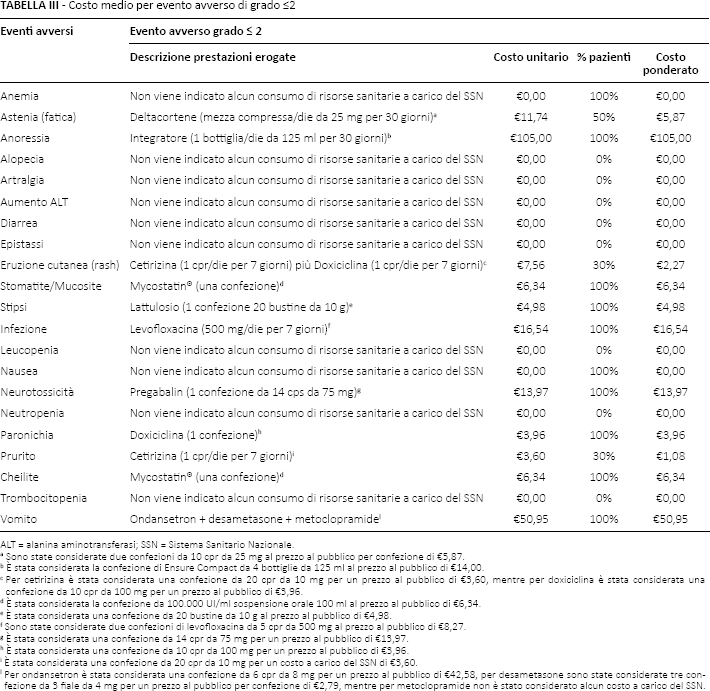
ALT = alanina aminotransferasi; SSN = Sistema Sanitario Nazionale.
Sono state considerate due confezioni da 10 cpr da 25 mg al prezzo al pubblico per confezione di €5,87.
È stata considerata la confezione di Ensure Compact da 4 bottiglie da 125 ml al prezzo al pubblico di €14,00.
Per cetirizina è stata considerata una confezione da 20 cpr da 10 mg per un prezzo al pubblico di €3,60, mentre per doxiciclina è stata considerata una confezione da 10 cpr da 100 mg per un prezzo al pubblico di €3,96.
È stata considerata la confezione da 100.000 UI/ml sospensione orale 100 ml al prezzo al pubblico di €6,34.
È stata considerata una confezione da 20 bustine da 10 g al prezzo al pubblico di €4,98.
Sono state considerate due confezioni di levofloxacina da 5 cpr da 500 mg al prezzo al pubblico di €8,27.
È stata considerata una confezione da 14 cpr da 75 mg per un prezzo al pubblico di €13,97.
È stata considerata una confezione da 10 cpr da 100 mg per un prezzo al pubblico di €3,96.
È stata considerata una confezione da 20 cpr da 10 mg per un costo a carico del SSN di €3,60.
Per ondansetron è stata considerata una confezione da 6 cpr da 8 mg per un prezzo al pubblico di €42,58, per desametasone sono state considerate tre confezione da 3 fiale da 4 mg per un prezzo al pubblico per confezione di €2,79, mentre per metoclopramide non è stato considerato alcun costo a carico del SSN.
La Tabella IV riporta invece il costo medio per gli EA di grado ≥3. Oltre alle informazioni sopra riportate, viene indicata anche la percentuale di pazienti che a causa dell'EA potrà essere ricoverata. Anche in questo secondo caso sono presenti alcuni EA per i quali non è stato identificato alcuno consumo di risorse sanitarie. Infezione e trombocitopenia determinano i maggiori costi di trattamento (€1.388,93 ed €1.272,36), seguiti da cheilite (€944,22), diarrea (€830,70) e vomito (€522,72). L'infezione, secondo le stime fornite, risulta essere l'evento avverso di grado ≥3 al quale è più frequentemente associata la probabilità del ricovero ospedaliero.
Costo medio per evento avverso di grado ≥3
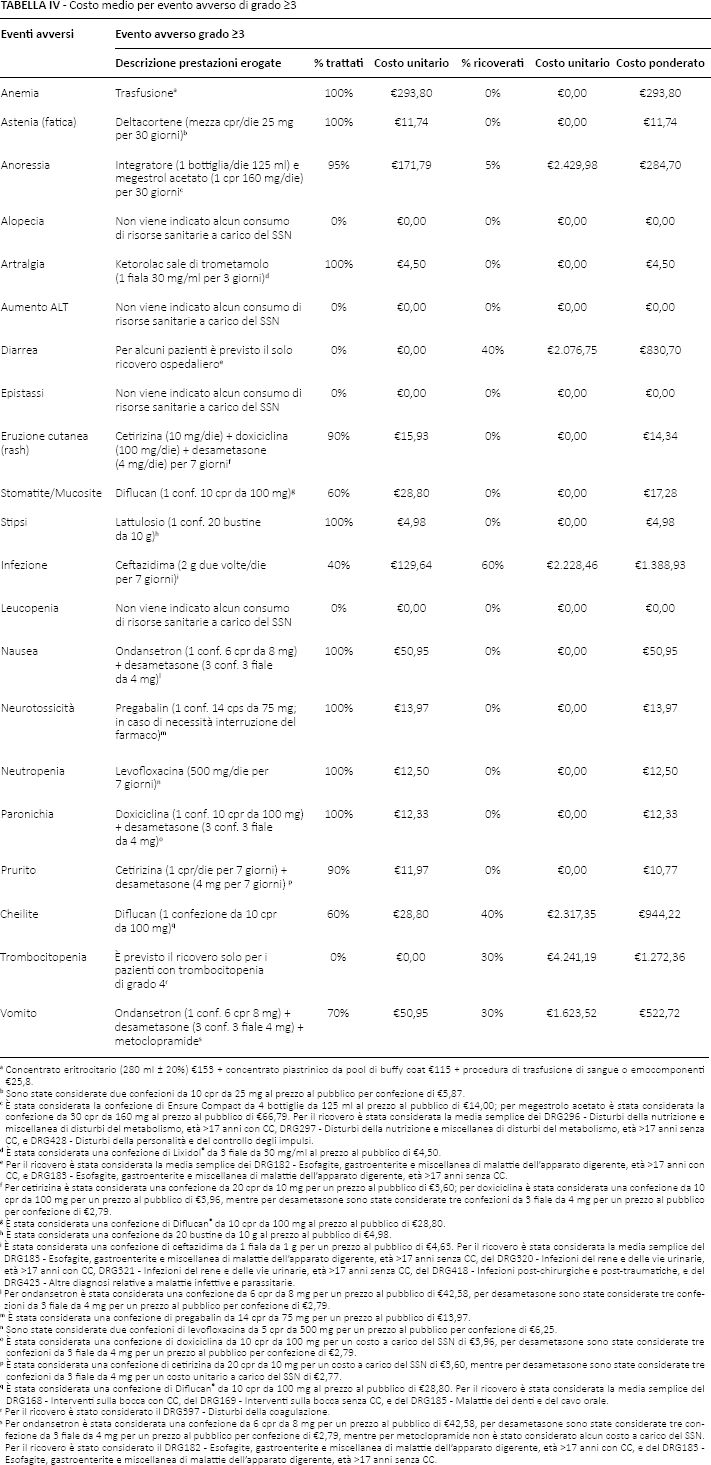
Concentrato eritrocitario (280 ml ± 20%) €153 + concentrato piastrinico da pool di buffy coat €115 + procedura di trasfusione di sangue o emocomponenti €25,8.
Sono state considerate due confezioni da 10 cpr da 25 mg al prezzo al pubblico per confezione di €5,87.
È stata considerata la confezione di Ensure Compact da 4 bottiglie da 125 ml al prezzo al pubblico di €14,00; per megestrolo acetato è stata considerata la confezione da 30 cpr da 160 mg al prezzo al pubblico di €66,79. Per il ricovero è stata considerata la media semplice dei DRG296 - Disturbi della nutrizione e miscellanea di disturbi del metabolismo, età >17 anni con CC, DRG297 - Disturbi della nutrizione e miscellanea di disturbi del metabolismo, età >17 anni senza CC, e DRG428 - Disturbi della personalità e del controllo degli impulsi.
È stata considerata una confezione di Lixidol® da 3 fiale da 30 mg/ml al prezzo al pubblico di €4,50.
Per il ricovero è stata considerata la media semplice dei DRG182 - Esofagite, gastroenterite e miscellanea di malattie dell'apparato digerente, età >17 anni con CC, e DRG183 - Esofagite, gastroenterite e miscellanea di malattie dell'apparato digerente, età >17 anni senza CC.
Per cetirizina è stata considerata una confezione da 20 cpr da 10 mg per un prezzo al pubblico di €3,60; per doxiciclina è stata considerata una confezione da 10 cpr da 100 mg per un prezzo al pubblico di €3,96, mentre per desametasone sono state considerate tre confezioni da 3 fiale da 4 mg per un prezzo al pubblico per confezione di €2,79.
È stata considerata una confezione di Diflucan® da 10 cpr da 100 mg al prezzo al pubblico di €28,80.
È stata considerata una confezione da 20 bustine da 10 g al prezzo al pubblico di €4,98.
È stata considerata una confezione di ceftazidima da 1 fiala da 1 g per un prezzo al pubblico di €4,63. Per il ricovero è stata considerata la media semplice del DRG183 - Esofagite, gastroenterite e miscellanea di malattie dell'apparato digerente, età >17 anni senza CC, del DRG320 - Infezioni del rene e delle vie urinarie, età >17 anni con CC, DRG321 - Infezioni del rene e delle vie urinarie, età >17 anni senza CC, del DRG418 - Infezioni post-chirurgiche e post-traumatiche, e del DRG423 - Altre diagnosi relative a malattie infettive e parassitarie.
Per ondansetron è stata considerata una confezione da 6 cpr da 8 mg per un prezzo al pubblico di €42,58, per desametasone sono state considerate tre confezioni da 3 fiale da 4 mg per un prezzo al pubblico per confezione di €2,79.
È stata considerata una confezione di pregabalin da 14 cpr da 75 mg per un prezzo al pubblico di €13,97.
Sono state considerate due confezioni di levofloxacina da 5 cpr da 500 mg per un prezzo al pubblico per confezione di €6,25.
È stata considerata una confezione di doxiciclina da 10 cpr da 100 mg per un costo a carico del SSN di €3,96, per desametasone sono state considerate tre confezioni da 3 fiale da 4 mg per un prezzo al pubblico per confezione di €2,79.
È stata considerata una confezione di cetirizina da 20 cpr da 10 mg per un costo a carico del SSN di €3,60, mentre per desametasone sono state considerate tre confezioni da 3 fiale da 4 mg per un costo unitario a carico del SSN di €2,77.
È stata considerata una confezione di Diflucan® da 10 cpr da 100 mg al prezzo al pubblico di €28,80. Per il ricovero è stata considerata la media semplice del DRG168 - Interventi sulla bocca con CC, del DRG169 - Interventi sulla bocca senza CC, e del DRG185 - Malattie dei denti e del cavo orale.
Per il ricovero è stato considerato il DRG397 - Disturbi della coagulazione.
Per ondansetron è stata considerata una confezione da 6 cpr da 8 mg per un prezzo al pubblico di €42,58, per desametasone sono state considerate tre confezione da 3 fiale da 4 mg per un prezzo al pubblico per confezione di €2,79, mentre per metoclopramide non è stato considerato alcun costo a carico del SSN. Per il ricovero è stato considerato il DRG182 - Esofagite, gastroenterite e miscellanea di malattie dell'apparato digerente, età >17 anni con CC, e del DRG183 - Esofagite, gastroenterite e miscellanea di malattie dell'apparato digerente, età >17 anni senza CC.
Costo medio di gestione degli eventi avversi
Sulla base delle percentuali di incidenza (Tab. II) e del costo medio per EA di grado ≤2 o ≥3 (Tabs. III e IV), la Tabella V riporta il costo medio di gestione degli EA associati alla somministrazione dei tre TKI. Indipendentemente dal livello di gravità, la maggiore spesa per la gestione degli EA si registra con afatinib (€141,03), seguito da gefitinib (€121,87) ed erlotinib (€90,74). Il maggiore costo associato ad afatinib è principalmente dovuto alla maggiore probabilità che si manifesti una diarrea. Nel caso di gefitinib, invece, le principali differenze di costo sono determinate dalla maggiore incidenza di trombocitopenia e infezione.
Costo medio di gestione degli eventi avversi per TKI somministrato
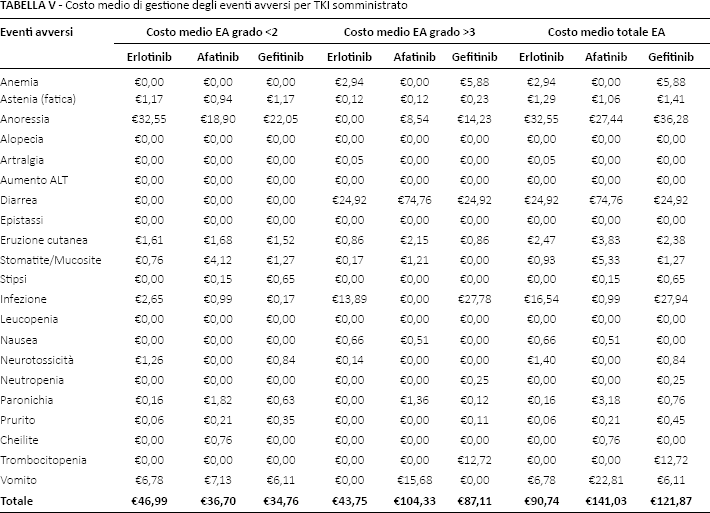
Distinguendo il costo di gestione per la gravità dell'EA, si può notare come, in caso di EA di grado ≤2, i tre TKI abbiano un costo sostanzialmente comparabile (afatinib: €36,70; erlotinib: €46,9; gefitinib: €34,76). Considerando invece i soli EA di grado ≥3 è erlotinib a determinare il minore costo di trattamento (€43,75), dimezzato rispetto a gefitinib (€87,11) e più che dimezzato rispetto ad afatinib (€104,33).
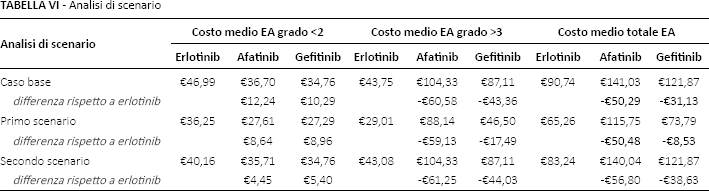
Analisi di sensibilità
Le due analisi di scenario condotte hanno confermato la solidità dei risultati del caso base (Tab. VI). Nel primo caso, a fronte dell'esclusione degli EA (12 in tutto) per i quali la metanalisi non ha fornito simultaneamente l'incidenza per tutti i TKI, la differenza a favore di erlotinib rimane invariata rispetto ad afatinib, mentre si riduce sensibilmente rispetto a gefitinib. Nel secondo scenario le differenze rimangono pressoché immutate, identificando in erlotinib il TKI con i minori costi di gestione degli EA.
Analisi di scenario
Nel confronto tra erlotinib e afatinib (analisi della soglia), il tasso di incidenza che influisce maggiormente sul confronto è quello associato alla diarrea di grado ≥3. In questo caso l'analisi della soglia ha stimato la riduzione di questo parametro affinché le due opzioni risultino costo-neutrali. Rispetto al caso base il tasso d'incidenza di diarrea associato ad afatinib dovrebbe passare dal 9% al 2,9%, ovvero ridursi di circa tre volte. Nel confronto tra erlotinib e gefitinib (analisi della soglia) sono i tassi d'incidenza per trombocitopenia e infezione di grado ≥3 a influire principalmente sul risultato del confronto. I due TKI risulterebbero costo-neutrali solo a fronte di una riduzione di circa quattro volte dei rispettivi valori considerati nel caso base (trombocitopenia: da 2% a 0,4%; infezione: da 1% a 0,2%).
Discussione
Il rischio che si possa presentare un EA è insito in tutte le terapie farmacologiche. Questo rischio è determinato da svariati fattori quali, ad esempio, la dose e la frequenza di somministrazione, oppure le caratteristiche farmacocinetiche di specifiche popolazioni (pediatrica, geriatrica, con insufficienza renale ecc.) (39). Data l'elevata incidenza e le potenziali gravi conseguenze, gli EA generano un forte impatto sia clinico che economico. Negli Stati Uniti la spesa annua per la gestione degli EA è pari a circa 30 miliardi di dollari (39), costituendo di fatto una significativa parte dei costi sanitari. Si stima che circa il 3-8% dei ricoveri in medicina interna sia associato alla presenza di EA (40). Tra le prime cause di aumento dei costi determinati dagli eventi avversi troviamo l'aumento del numero di ospedalizzazioni e della durata della degenza ospedaliera (39).
La presente analisi è stata sviluppata con l'obiettivo di stimare il costo della gestione degli EA associati a tre TKI (afatinib, erlotinib e gefitinib) nel trattamento del NSCLC avanzato con mutazione di EGFR. È stata quindi condotta un'analisi di minimizzazione dei costi i cui risultati hanno associato ad afatinib (€141,03) il maggiore costo medio per la gestione degli EA. Nel confronto con gefitinib (€121,87) ed erlotinib (€90,74), la differenza di costo è determinata dalla maggiore probabilità associata al paziente trattato con afatinib di manifestare diarrea di grado ≥3 (afatinib: 9%; erlotinib: 3%; gefitinib: 3%). La gestione della diarrea spiega da sola oltre il 50% del costo medio associato ad afatinib. Solo a fronte di una riduzione del tasso di incidenza della diarrea di grado ≥3, afatinib risulterebbe costo-neutrale rispetto a erlotinib (dal 9% al 2,9%) e a gefitinib (dal 9% al 6,6%). Il risultato del confronto di erlotinib con afatinib viene confermato anche da una recente esperienza spagnola (41). Nello specifico, lo studio spagnolo, condotto con una metodologia simile alla nostra, ha determinato un maggiore costo di afatinib rispetto a erlotinib nella gestione degli EA associati al trattamento di prima linea del NSCLC in stadio avanzato con mutazione EGFR (41).
Il profilo degli EA di gefitinib è pressoché sovrapponibile a quello di erlotinib, fatta eccezione per ipertransaminasemia (grado ≥3), trombocitopenia e infezione; l'ipertransaminasemia di grado ≥3 è più frequentemente rilevata con gefitinib. Nonostante la sua presenza possa determinare la sospensione definitiva del trattamento, dato che la sua gestione non implica alcun consumo di risorse sanitarie a carico del SSN, l'ipertransaminasemia di grado ≥3 non determina alcuna differenza di costo tra i due inibitori di EGFR. L'EA infezione è più frequentemente associato a erlotinib se di grado ≤2, oppure a gefitinib, se di grado ≥3. Poiché il costo di gestione per l'infezione di grado ≤2 (€16,54) è minimo rispetto a quello associato al grado ≥3 (€1.388,93), il costo medio per la gestione di questo EA risulta più elevato per il paziente trattato con gefitinib. La trombocitopenia, indipendentemente dalla gravità, è più frequentemente associata a gefitinib; tuttavia è solo l'EA di grado ≥3 a determinare delle sensibili differenze di costo tra i due regimi chemioterapici. Alla luce di quanto appena indicato, la maggiore incidenza dell'infezione di grado ≥3 e della trombocitopenia di grado ≥3 spiega quasi completamente la differenza di costo tra gefitinib (€121,87) ed erlotinib (€90,74). Tale differenza si annullerebbe solo a fronte di una riduzione della trombocitopenia di grado ≥3 dall’1% allo 0,2% e dell'infezione di grado ≥3 dal 2% allo 0,4%.
I risultati della metanalisi, effettuata su otto trial clinici controllati randomizzati (RCT) hanno permesso di identificare i tassi di incidenza degli EA, utilizzati poi nel processo di calcolo dei costi (28). Poiché l'individuazione degli EA nei trial clinici è stata eterogenea (fattore del quale bisogna tenere conto nella lettura dei risultati), dei 21 tipi di EA individuati dalla metanalisi non sempre è stato possibile individuare il rispettivo dato di incidenza per tutti e tre i TKI. Nel caso base, a copertura di tale mancanza, quando necessari, sono stati considerati i tassi indicati nelle rispettive monografie di prodotto. Poiché questo approccio potrebbe rappresentare un limite dell'analisi economica, sono stati proposti due scenari alternativi. Nel primo, sono stati esclusi tutti gli eventi avversi per i quali la metanalisi non ha fornito il dato di incidenza per tutti e tre i TKI. Nel secondo scenario, invece, si è ipotizzato che l'assenza di tali informazioni non fosse una mancanza (dato missing), ma che, in realtà, sottintendesse l'assenza dell'evento avverso. Entrambi gli scenari alternativi riportano allo stesso risultato del caso base, identificando in afatinib l'opzione terapeutica con il maggiore costo medio di gestione degli EA, seguito da gefitinib e erlotinib. In realtà, con l'obiettivo di stimare un costo degli EA associati ai TKI sempre più aderente alla pratica clinica, sarebbe auspicabile in un prossimo futuro riproporre la presente analisi considerando tassi di incidenza degli EA derivati da real world data (database di segnalazione degli EA, studi di farmaco-utilizzazione ecc.) e non più da RCT.
Poiché il costo associato alla gestione degli EA è calcolato ponderando la percentuale di pazienti che, secondo la metanalisi di Haaland et al (28), svilupperanno quel tipo di tossicità, va precisato che in alcuni casi tale costo potrebbe essere sottostimato. Alcune tossicità (es. anoressia, astenia e le eruzioni cutanee), infatti, potrebbero presentarsi più volte nel corso dei mesi di trattamento, determinando un aumento dei costi di gestione.
La stima del consumo di risorse determinato dal manifestarsi dei 21 EA, distinti per gravità (grado ≤2 o ≥3), è avvenuta somministrando a un gruppo di tre esperti uno specifico questionario. La necessità di coinvolgere degli esperti nel processo di stima delle risorse sanitarie assorbite dagli EA associati ai tre TKI è stata dettata dalla totale assenza di queste informazioni nei rispettivi trial clinici (e, più in generale, in letteratura).
I consumi così stimati sono stati poi valorizzati utilizzando i prezzi al pubblico e le tariffe nazionali. L'anoressia, tra gli EA di grado ≤2, determina il maggiore costo medio di trattamento (€105,00), dovuto esclusivamente alla somministrazione per circa 1 mese di una terapia di supporto alimentare. Al secondo posto troviamo il vomito (€50,95), mentre in dieci casi di EA (anemia, alopecia, artralgia, aumento ALT, diarrea, epistassi, leucopenia, nausea, neutropenia e trombocitopenia) non è stato imputato alcun costo a carico del SSN. Ciò è avvenuto perché l'EA non ha determinato consumi di risorse sanitarie, oppure ha determinato consumi di risorse sanitarie non a carico del SSN, oppure ancora perché la risoluzione dell'EA avviene mediante una riduzione della dose o ritardando la somministrazione del farmaco.
Indipendentemente dalla gravità, il costo di gestione dell'anoressia prevede la somministrazione di un integratore alimentare. Nonostante esso venga rimborsato dal SSN solo in alcune regioni a fronte di particolari condizioni (42), si è deciso, in via conservativa, di considerarlo quale voce di costo nel caso base. Nell'ipotesi di escludere la valorizzazione di tale consumo, verrebbero comunque confermati i risultati del caso base, con erlotinib che determina il minore costo medio per la gestione degli EA (€58,19) seguito da gefitinib (€94,83) e afatinib (€119,14).
La presente analisi dei costi non ha determinato il consumo e la conseguente valorizzazione delle analisi di laboratorio extra-routinarie richieste per il monitoraggio di alcuni tipi di tossicità, come quella ematopoietica o epatica.
Essendo previsto il ricovero ospedaliero quale strumento di gestione dell'episodio, il costo medio di trattamento stimato per gestire gli EA di grado ≥3 (Tab. IV) è risultato sensibilmente superiore rispetto a quelli di grado ≤2 (Tab. III). Tra gli EA di grado ≥3 scende a quattro il numero di quelli ai quali non sono stati associati consumi sanitari a carico del SSN (Tab. IV).
Infine poiché, in mancanza di specifici dati presenti in letteratura, il calcolo del costo di gestione degli EA associati ai tre TKI è avvenuto per mezzo di una raccolta dati che ha visto coinvolti tre esperti, i risultati ottenuti in questa sede andrebbero riscontrati in futuro con quelli raccolti da altre fonti informative (es. studi osservazionali effettuati su database amministrativi).
Conclusioni
In conclusione, si ritiene che la presente valutazione sia riuscita a presentare uno scenario attendibile del costo di gestione degli EA associati all'utilizzo di afatinib, erlotinib e gefitinib nel trattamento di prima linea del NSCLC in stadio avanzato con mutazione EGFR in Italia. Erlotinib e gefitinib hanno evidenziato dei profili di tossicità piuttosto simili con minime differenze nel costo di trattamento, per lo più ascrivibili a un numero limitato di pazienti. La maggiore probabilità associata al paziente trattato con afatinib di manifestare diarrea determina invece i maggiori costi di gestione della tossicità rispetto agli altri due inibitori di EGFR.
Footnotes
Financial support: This research was made possible by an educational grant from Roche S.p.A.
Conflict of interest: Dr. Favaretto has received honoraria from Astra Zeneca, Boehringer Ingelheim, and Roche. Dr. Grossi has received honoraria and research funds from Astra Zeneca, Boehringer Ingelheim and Roche. Dr. Morabito has received honoraria and research funds from Astra Zeneca, Boehringer Ingelheim, Pfizer and Roche. Dr. Ravasio declares no conflict of interest.
