Abstract
Background
The past few years, the Italian National Health Service (INHS) has faced the challenge of ensuring sustainable costs for antineoplastic and immunomodulating drugs. The aim of this study was to analyse expenditure trends for these drugs in two Local Health Units during the period 2009-2011.
Methods
Data for this retrospective study were derived from the administrative databases of two Local Health Units in Northern Italy. A sample was built up by selecting all patients with at least one antineoplastic and immunomodulating drug prescription between 2009 and 2011. The study evaluated the annual, per capita and per user drug expenditure. The antineoplastic and immunomodulating drug expenditure was also analysed by therapeutic indication.
Results
The number of users (annual mean rate: 12.1%) and the antineoplastic and immunomodulating drug expenditure (annual mean rate: 15.7%) were increased in the three-year period. The mean annual per capita cost was €18.40 in the first year (2009), €22.18 in the second year (2010) and €24.23 in the last year (2011). Taking into account the last year of the analysis (2011), monoclonal antibody drugs showed the highest per capita drug spending (€9.36), followed by TNF-alpha inhibitors (€6.61) and tyrosine kinase inhibitors (€5.75). The highest mean annual expenditure was on cancer drugs (€15,046,773), followed by rheumatoid arthritis (€3,596,925), psoriatic arthritis (€925,510), ankylosing spondylitis (€626,050) and psoriasis (€622,332).
Conclusions
Spending on antineoplastic and immunomodulating drugs increased over the three-year period of the analysis and the oncological disease was the main therapeutic indication.
Introduzione
Nel 2014, a differenza di quanto verificatosi nei precedenti anni, in Italia per la prima volta i farmaci antineoplastici e immunomodulatori con una spesa di 3.934 milioni di euro si sono posizionati al secondo posto tra le categorie terapeutiche a maggiore volume di spesa farmaceutica complessiva (assistenza convenzionata e non convenzionata) e al dodicesimo posto per consumi (13,9 DDD ogni 1000 abitanti/die). La quasi totalità di questa spesa (3.899 milioni di euro), in crescita del 9,6% rispetto all'anno precedente, è a carico del Servizio Sanitario Nazionale (SSN) ed erogata prevalentemente dalle strutture sanitarie pubbliche (3.647 milioni di euro) (1).
Tra i farmaci antineoplastici e immunomodulatori erogati dalle strutture sanitarie pubbliche, gli anticorpi monoclonali sono caratterizzati dalla maggiore spesa pro capite (€12,40), seguiti dagli inibitori del fattore di necrosi tumorale alfa (€10,20) e dagli inibitori della tirosin-chinasi (€9,80). In riferimento ai singoli principi attivi, acquistati sempre dalle strutture sanitarie pubbliche, adalimumab è il medicinale a più elevato valore di spesa pro capite (€4,10), seguito da trastuzumab (€4,00), etanercept (€3,50) e rituximab (€3,10). Tredici principi attivi antineoplastici e immunomodulatori si posizionano tra i primi 30 medicinali a maggiore incidenza sulla spesa erogata in distribuzione diretta e per conto (i primi tre sono adalimumab, etanercept e imatinib), mentre sono dodici i principi attivi di antineoplastici e immunomodulatori che compaiono tra i primi 30 a maggiore incidenza sulla spesa dei medicinali consumati in ambito ospedaliero (i primi tre sono trastuzumab, rituximab e bevacizumab) (1).
Nonostante la grande quantità di dati presentati, il rapporto redatto dall'Osservatorio Nazionale sull'Impiego dei Medicinali per l'anno 2014 non fornisce alcuna informazione circa il costo di trattamento, a carico del SSN, dei farmaci antineoplastici e immunomodulatori suddiviso per indicazione terapeutica.
Alla luce di questa “carenza” informativa, la presente analisi, mediante l'utilizzo di database amministrativi, si è posta come principale obiettivo la stima, quale proxy del dato nazionale, dei costi di trattamento farmacologico associati alle principali indicazioni terapeutiche per cui i farmaci antineoplastici e immunomodulatori vengono prescritti. In particolare, l'analisi è stata riferita ai farmaci biologici appartenenti al gruppo terapeutico degli antineoplastici e immunomodulatori. È stata tuttavia adottata una definizione ampia di “farmaco biologico”, includendovi non soltanto i farmaci di origine biologica, ma anche quelli attivi sui sistemi biologici, più comunemente conosciuti come “farmaci target”. L'analisi, condotta considerando il triennio 2009-2011, ha cercato di fornire una stima:
dell'andamento della spesa per farmaci antineoplastici e immunomodulatori,
della numerosità dei pazienti trattati, e
della spesa per indicazione terapeutica (o patologia).
Metodi
Fonte dei dati
L'analisi, di tipo osservazionale-retrospettivo, ha considerato come fonte statistica i database amministrativi di due Aziende Sanitarie Locali del Nord Italia (ASL di Pavia e ASL di Como) alle quali, in totale, afferiscono circa 1,1 milioni di assistiti. Ognuno dei due database è caratterizzato da una serie di flussi informativi amministrativi (spesa farmaceutica, ricoveri, esenzioni ecc.) che segnalano e documentano un contatto (predefinito e codificato in modo univoco) tra un assistito e una struttura del sistema sociosanitario, permettendo così di riconoscere la prestazione erogata a un soggetto portatore di domanda (2).
I dati sono stati estratti e analizzati dalle ASL nel rispetto della normativa in materia di privacy e, al fine di garantire l'anonimato dei pazienti nel rispetto del “Codice di tutela dei dati personali” (D. Lgs. 196/03) e della deliberazione del Garante per la Protezione dei Dati Personali dell'1 marzo 2012 pubblicata nella Gazzetta Ufficiale n. 72 del 26 marzo 2012, vengono qui presentati in forma aggregata (3). In virtù di quest'ultimo aspetto e della natura osservazionale retrospettiva non interventistica dell'analisi non è stata necessaria la richiesta del consenso informato. I Comitati Etici di competenza per l'ASL di Pavia e per l'ASL di Como hanno approvato formalmente l'analisi.
Definizione del campione
Il campione dei pazienti è stato determinato considerando eleggibili tutti gli assistiti che nel triennio 2009-2011 (periodo di osservazione dell'analisi) hanno ricevuto almeno una prescrizione di uno dei seguenti farmaci biologici antineoplastici e immunomodulatori (d'ora in poi indicati per brevità come farmaci biologici):
anticorpi monoclonali (L01XC)
inibitori della tirosin-chinasi (L01XE)
bortezomib (L01XX32)
efalizumab (L04AA21)
natalizumab (L04AA23)
abatacept (L04AA24)
eculizumab (L04AA25)
anti-TNF-alfa (L04AB) e
inibitori dell'interleuchina (L04AC).
La fonte dei dati necessaria per individuare i consumi dei farmaci biologici oggetto della presente analisi è costituita dagli archivi farmaceutici delle due ASL, parti integranti dei relativi database amministrativi che, sulla base di differenti flussi informativi (canale convenzionale, doppio canale e file F) tengono conto di tutte le prescrizioni di farmaci biologici (a carico del SSN) effettuate nel corso di ogni anno di osservazione per ogni singolo paziente.
Nell'analisi non sono stati inclusi i soggetti trattati nelle due ASL, ma provenienti da altre regioni italiane, in quanto i farmaci erogati sono oggetto di rimborso da parte delle regioni di appartenenza. Viceversa, quando il flusso della mobilità lo ha consentito, sono stati inclusi i pazienti trattati in altre regioni, ma assistiti dalle due ASL.
Identificazione dell'indicazione terapeutica
L'identificazione dell'indicazione terapeutica per la quale è avvenuta la somministrazione del farmaco biologico è stata fatta sulla base dello specifico codice di esenzione per patologia, riportato nel flusso informativo amministrativo “Anagrafica Assistiti”.
In assenza del codice di esenzione, con la finalità di associare al consumo del farmaco biologico un'indicazione terapeutica – se presente nell'anno – si è fatto ricorso al ricovero ospedaliero utilizzando come proxy dell'indicazione terapeutica la relativa diagnosi (primaria o secondaria). Con tale finalità sono stati consultati i flussi informativi amministrativi “Scheda di Dimissione Ospedaliera” (SDO) che riportano tutte le informazioni riguardanti i ricoveri effettuati dagli assistiti, comprese le diagnosi principali e secondarie.
Quando il farmaco somministrato presenta più di un'esenzione, per dirimere eventuali conflitti nell'attribuzione dell'indicazione terapeutica è stato adottato un criterio temporale: al paziente è stata attribuita l'indicazione terapeutica più vicina, in ordine temporale, alla prima data di prescrizione del farmaco biologico. Lo stesso criterio è stato utilizzato in presenza di più ricoveri effettuati nello stesso anno di osservazione: al paziente è stata associata l'indicazione terapeutica correlata alla diagnosi del ricovero con data più vicina a quella della prima prescrizione del farmaco biologico.
In assenza del codice di esenzione e di una diagnosi correlabile alla prescrizione del farmaco biologico, il paziente è stato indicato come “non classificabile”. Da quest'ultima categoria, sono stati esclusi i pazienti per i quali la somministrazione del farmaco biologico sia stata segnalata dal flusso del file F come “utilizzo speciale” ai sensi della legge 648/96 (4); in questo specifico caso il paziente è stato inserito nella categoria denominata “utilizzo speciale legge 648”.
In Appendice, per comodità espositiva, vengono riportate le patologie correlate al farmaco biologico e i relativi codici di esenzione e codici ICD-9 considerati nella presente analisi.
Analisi dei dati
La prevalenza farmacoepidemiologica (di seguito, prevalenza) è stata calcolata dapprima rapportando, per ogni anno di osservazione, al numero dei pazienti in trattamento con farmaci biologici il numero di assistiti delle due ASL. Successivamente, mantenendo sempre lo stesso denominatore, è stata calcolata la prevalenza suddividendo il numero dei pazienti per classe terapeutica, per principio attivo e per indicazione terapeutica.
La spesa per i farmaci biologici è stata determinata valorizzando (prezzi effettivi di acquisto sostenuti dalle ASL) tutte le prescrizioni erogate ai pazienti e a carico delle due ASL durante ognuno dei tre anni di osservazione. La spesa per i farmaci biologici è stata analizzata dapprima a livello aggregato e successivamente distinguendo per classe terapeutica, per principio attivo e per indicazione terapeutica. Questi dati di spesa vengono presentati sia a valori assoluti che pro capite. Quest'ultimo dato è stato calcolato dividendo la spesa dei farmaci biologici prescritti per il numero di assistiti afferenti alle ASL negli anni di interesse.
Infine, è stato stimato il costo medio annuo farmacologico per paziente trattato, distinguendo in base all'indicazione terapeutica per la quale il farmaco biologico era stato somministrato. Tale indicatore, denominato “costo medio per utilizzatore”, è stato calcolato dividendo, per ogni anno di osservazione, la spesa dei farmaci biologici suddivisa per indicazione terapeutica per il relativo numero di pazienti trattati.
Risultati
A livello complessivo la prevalenza dei pazienti trattati cresce a un tasso medio annuo del 12,1%, passando durante il triennio 2009-2011 da 17,6 a 22,1 per 10.000 abitanti (Fig. 1). La spesa media pro capite, che da €18,40 nel primo anno di osservazione passa a €24,23 nel terzo anno, cresce più rapidamente della prevalenza (tasso medio annuo: 14,8%) (Fig. 1). A fronte di questi trend di crescita, aumenta anche la spesa a carico delle due ASL, che passa da 20,4 milioni di euro nel 2009 a circa 27,1 milioni di euro nel 2011 (tasso medio annuo: 15,4%) (Tab. I).
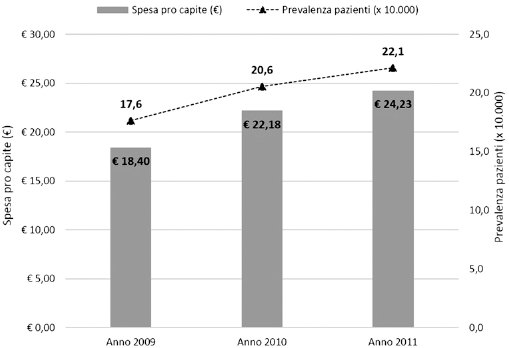
Andamento della prevalenza e della spesa pro capite: periodo 2009-2011.
Scenario 2009-2011: pazienti trattati, spesa per farmaci biologici e numerosità assistiti totali

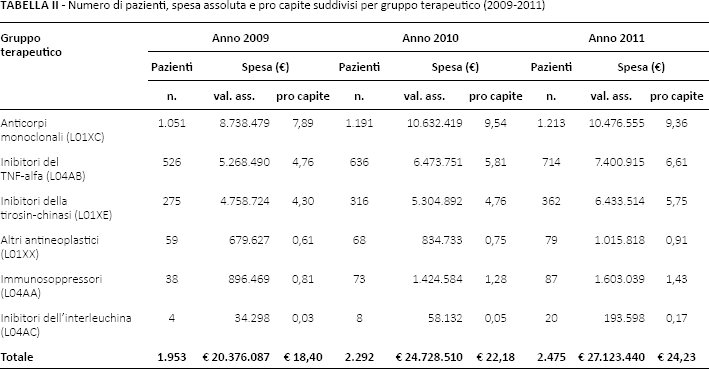
Gli anticorpi monoclonali costituiscono il gruppo terapeutico a maggiore prevalenza nei tre anni di osservazione, seguiti dagli inibitori del TNF-alfa e dagli inibitori della tirosinchinasi (Fig. 2). Nel 2011 gli anticorpi monoclonali, con circa 10,5 milioni di euro, costituiscono il 38,6% della spesa complessiva, seguiti dagli inibitori del TNF-alfa con circa 7,4 milioni di euro (27,3%) e dagli inibitori della tirosin-chinasi con circa 6,4 milioni di euro (23,7%) (Tab. II). Nell'ultimo anno del triennio gli anticorpi monoclonali rappresentano la categoria di farmaci biologici a maggiore spesa pro capite con €9,36, seguiti dagli inibitori del TNF-alfa con €6,61 e dagli inibitori della tirosin-chinasi con €5,75 (Tab. II).
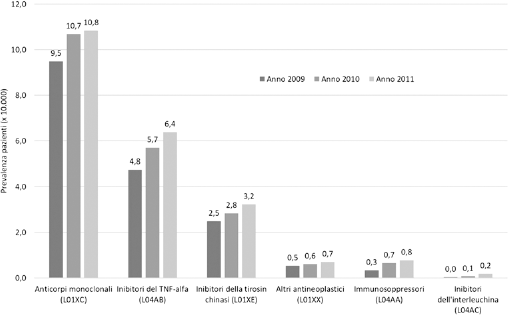
Andamento della prevalenza per gruppo terapeutico.
Numero di pazienti, spesa assoluta e pro capite suddivisi per gruppo terapeutico (2009-2011)
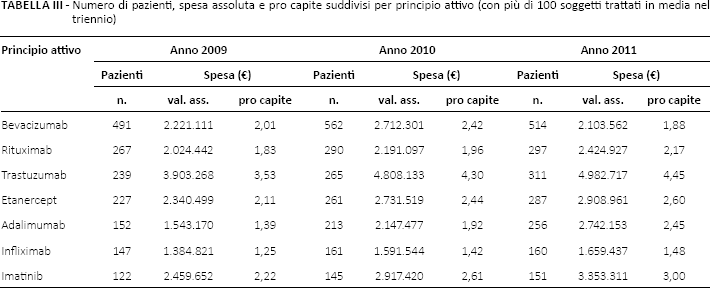
Considerando la prevalenza dei principi attivi con più di 100 soggetti trattati mediamente per anno, si evidenzia un trend in costante crescita per rituximab, trastuzumab, etanercept, adalimumab, infliximab e imatinib, mentre bevacizumab mostra una flessione (Fig. 3). Nel triennio l'andamento della spesa pro capite è in crescita per rituximab, trastuzumab, etanercept, adalimumab, imatinib e infliximab, mentre è in flessione per bevacizumab (Tab. III).
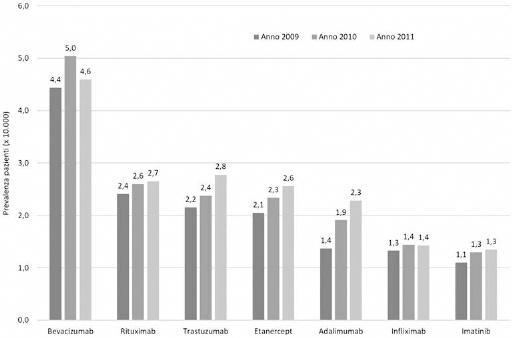
Andamento della prevalenza per farmaco biologico con più di 100 soggetti trattati in media nel triennio.
Numero di pazienti, spesa assoluta e pro capite suddivisi per principio attivo (con più di 100 soggetti trattati in media nel triennio)
Sulla base di quanto indicato nella sezione “Metodi”, è stato possibile ricondurre i consumi dei farmaci biologici a nove indicazioni terapeutiche: patologia oncologica, artrite reumatoide, artrite psoriasica, psoriasi, spondilite anchilosante, colite ulcerosa, morbo di Crohn, sclerosi multipla e artrite idiopatica giovanile. Tra queste, nei tre anni di osservazione, la patologia oncologica rappresenta quella a maggiore prevalenza, seguita al secondo e terzo posto da artrite reumatoide e artrite psoriasica, rispettivamente (Fig. 4). La patologia oncologica si posiziona al primo posto in termini di spesa sia assoluta che pro capite, seguita, a distanza, da artrite reumatoide e artrite psoriasica (Tab. IV). Per completezza, la Tabella IV riporta la numerosità e la spesa (assoluta e pro capite) generata dai pazienti per i quali non è stato possibile associare un'indicazione terapeutica, distinti in “non classificabili” e “utilizzo speciale legge 648”. In quest'ultimo sottogruppo, la spesa per i farmaci biologici, erogati a circa il 20% dei pazienti, aumenta sensibilmente nel triennio, passando da 750 mila euro a 1,4 milioni di euro.
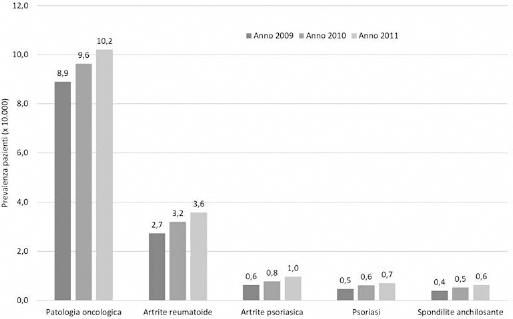
Andamento della prevalenza per le patologie con più di 50 soggetti trattati in media nel triennio.
Numero di pazienti e spesa distinti per indicazione terapeutica (2009-2011)
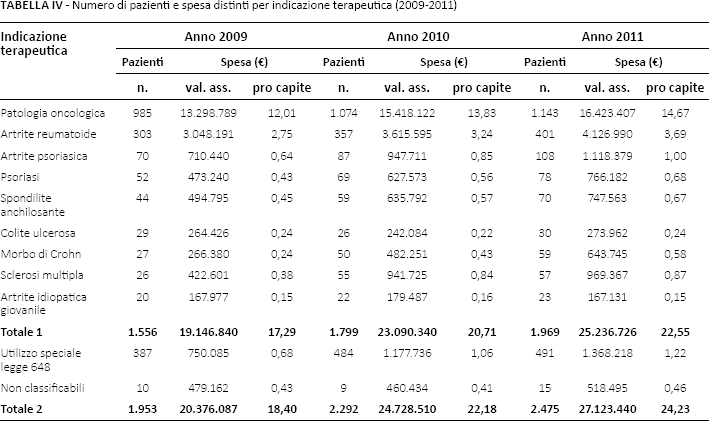
La Tabella V riporta l'andamento nel triennio del costo medio per utilizzatore distinto per ognuna delle nove indicazioni terapeutiche individuate. Si registra un generale trend di crescita, fatta eccezione per spondilite anchilosante e artrite idiopatica giovanile. La sclerosi multipla risulta essere la patologia con il più alto costo medio per utilizzatore (dato medio annuo nel triennio €16.794), seguita dalla patologia oncologica (€14.075). Tutte le altre patologie, fatta eccezione per l'artrite idiopatica giovanile (€7.941), determinano un costo medio annuo per utilizzatore compreso nel range €9.187-€10.900 (Tab. V).
Costo medio annuo per utilizzatore distinto per indicazione terapeutica
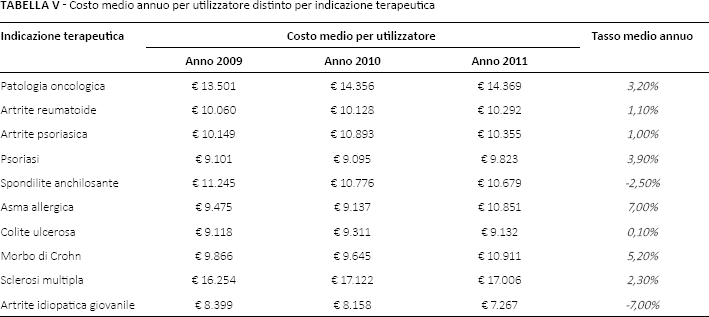
Nel 2011, tra i farmaci biologici somministrati ai soggetti con diagnosi oncologica, trastuzumab rappresenta la prima voce di spesa (4,6 milioni di euro), seguito da imatinib (3,2 milioni di euro), bevacizumab (2 milioni di euro) e rituximab (1,8 milioni di euro) (Tab. VI). Tra questi, imatinib determina il maggiore costo medio annuo per utilizzatore (€22.350).
Numero di pazienti, spesa e costo medio (CM) per utilizzatore: prime cinque indicazioni terapeutiche (anno 2011)
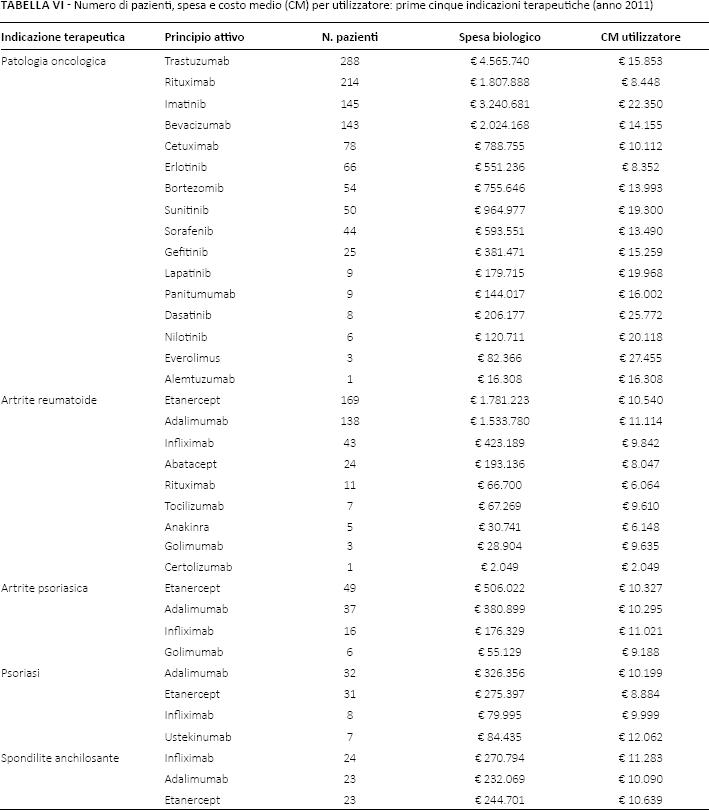
Considerando invece l'artrite reumatoide, sono etanercept (1,8 milioni di euro), adalimumab (1,5 milioni di euro) e infliximab (0,4 milioni di euro) ad attestarsi nei primi tre posti in ordine di spesa (Tab. VI). Adalimumab con €11.114 determina il più alto costo medio annuo per utilizzatore.
L'artrite psoriasica mostra lo stesso ordine di spesa per principio attivo trovato per l'artrite reumatoide: etanercept al primo posto, seguito da adalimumab e infliximab (Tab. VI). In questo caso, tuttavia, è infliximab a determinare il maggiore costo medio annuo per utilizzatore (€11.021).
Nel trattamento della psoriasi adalimumab si attesta al primo posto in ordine di spesa (€326.356). Al secondo posto si trova etanercept (€275.397), mentre infliximab scende al quarto posto (€79.995) (Tab. VI).
Infine, nel trattamento della spondilite anchilosante, la spesa risulta quasi equamente divisa tra etanercept, adalimumab e infliximab (Tab. VI). Quest'ultimo con un importo di €11.283 determina il maggiore costo medio per utilizzatore (Tab. VI).
Discussione
La presente analisi si è proposta di stimare, tramite l'utilizzo dei database amministrativi di due ASL del Nord Italia, il costo di trattamento farmacologico associato alle indicazioni terapeutiche per cui i farmaci biologici antineoplastici e immunomodulatori vengono prevalentemente prescritti. Sono stati inoltre valutati l'andamento della spesa per farmaci antineoplastici e immunomodulatori e la numerosità dei pazienti in trattamento.
A livello complessivo gli indicatori sia epidemiologici (tasso di prevalenza) che economici (spesa assoluta e pro capite) evidenziano un trend di crescita durante tutto il triennio (2009-2011). Spostando l'attenzione sui gruppi terapeutici, si nota come i rispettivi tassi di prevalenza siano tutti in costante aumento nei tre anni di osservazione. Tra questi, gli anticorpi monoclonali determinano la maggiore spesa sia assoluta che pro capite, seguiti dagli inibitori del TNF-alfa e dagli inibitori della tirosin-chinasi. In riferimento all'ultimo anno di osservazione, i primi tre principi attivi in ordine di spesa (assoluta e pro capite) sono trastuzumab, imatinib ed etanercept, mentre bevacizumab, seguito da trastuzumab e rituximab, sono quelli maggiormente prescritti.
Dall'analisi condotta per indicazione terapeutica emerge come nel triennio 2009-2011 i farmaci biologici siano stati prevalentemente utilizzati per trattare i pazienti con diagnosi oncologica, seguiti da quelli con diagnosi di artrite reumatoide e di artrite psoriasica. Nel 2011, a fronte di una spesa complessiva di circa 25,2 milioni di euro, la patologia oncologica, con oltre 16 milioni di euro, è la prima voce di costo (65,1% del totale). Al secondo posto si posiziona l'artrite reumatoide (4,1 milioni di euro; 16,4% del totale) e al terzo l'artrite psoriasica (1,1 milioni di euro; 4,4% del totale).
Sempre nel 2011, tra le indicazioni terapeutiche a maggiore numerosità, il costo medio annuo per utilizzatore risulta decisamente più elevato per un paziente con diagnosi oncologica (€14.369) rispetto a quello con spondilite anchilosante (€10.679), artrite psoriasica (€10.355), artrite reumatoide (€10.292) o con psoriasi (€9.823). Nel 2011 trastuzumab è il farmaco biologico maggiormente utilizzato nelle patologie oncologiche, etanercept nell'artrite reumatoide e artrite psoriasica, adalimumab nella psoriasi e infliximab nella spondilite anchilosante.
I dati di prevalenza e di spesa per i farmaci biologici emersi dalla presente analisi devono essere interpretati alla luce di alcune considerazioni. La prima, e probabilmente anche quella più evidente, è ascrivibile alla serie storica analizzata, che potrebbe risultare in un certo qual modo “vecchia” rispetto all'attuale scenario. Peraltro, il principale obiettivo della presente analisi non è stato soltanto quello di descrivere l'andamento della spesa per i farmaci biologici, ma anche quello di fornire per la prima volta una serie di costi medi di trattamento per paziente suddivisi per indicazione terapeutica. Successive analisi potranno avvalersi di quanto riportato nel presente lavoro.
Un ulteriore elemento da tenere in considerazione nella lettura dei risultati è rappresentato dall'elevato numero di pazienti (circa il 20% del totale) che, pur avendo determinato un consumo di farmaci biologici, è stato escluso dell'analisi del costo per indicazione terapeutica, poiché la prescrizione, avvenuta come “utilizzo speciale” ai sensi della legge 648/96, non ha consentito di associare alcuna patologia al farmaco.
Infine, va segnalato che la numerosità dei soggetti, sulla base dei quali è stato calcolato il costo medio per utilizzatore, non sempre è risultata sufficientemente ampia per ridurre al minimo la variabilità dei costi medi di trattamento.
Conclusioni
Seppure in presenza dei limiti sopra riportati, si ritiene che la presente analisi abbia fornito un quadro realistico dell'andamento della spesa per i farmaci biologici consumati in due ASL del Nord Italia nel triennio 2009-2011. Il quadro che emerge, vista l'assenza di dati pubblicati in ambito nazionale, fornisce utili informazioni circa il costo medio del trattamento farmacologico associato ad alcune delle principali indicazioni terapeutiche per cui i farmaci analizzati sono prescritti.
Footnotes
Acknowledgement
Data extraction and analysis were performed by Pavia LHU. The medical writing assistance was provided by HPS srl.
Financial support: This research and the medical writing assistance were funded by Novartis Farma Italy.
Conflict of interest: C.C., M.D., S.M., R.T., C.Z. and R.R. declare no conflicts of interest in the research. D.C., C.P. and E.Z. are full-time employees of Novartis Farma Italy.
Appendice
Se il primo farmaco preso dal paziente è nella lista seguente allora viene classificato come affetto da
Se il primo farmaco preso dal paziente è nella lista seguente allora viene classificato come affetto da
Se il primo farmaco preso dal paziente è nella lista seguente allora viene classificato come affetto da
