Abstract
Objective:
To carry out the Budget Impact Analysis (BIA) associated with the introduction of the Nutritional Home Care Assistance (NHCA) into the Spanish National Health System (NHS).
Methods:
A model was developed to assess the BIA from the Spanish NHS perspective for one year period (2015). Clinical and costs data of a retrospective cohort from HM Hospital Group were used to estimate the variable costs associated to parenteral nutrition and to estimate the population that could be treated with NHCA. Scientific literature and Related Diagnostics Group (RDG) published by the Spanish NHS were used to estimate clinical and costs of Spanish NHS. A Markov model was elaborated and processed through 15,000 Monte Carlo simulations for the whole Spanish population. A sensitivity analysis was performed for the set of variables associated with a significant uncertainty.
Results:
The number of patients treated at the private hospital cohort was estimated to 120 patients. In this population the net savings was € 36,572.91 for one year period. According to the model, the patient population susceptible to treatment for the Spanish NHS with NHCA was from 822 to 921 patients. The use of NHCA results in annual budgetary net savings from € 1,83 to € 2,05 millions for the Spanish NHS.
Conclusions:
The NHCA could generate net savings for the Spanish NHS for a period of one year.
Keywords
Introducción
Una proporción significativa de pacientes sometidos a cirugía abdominal prolongan su estancia hospitalaria debido al íleo paralítico postoperatorio (IPP) y la necesidad de utilizar nutrición parenteral (NP) con un evidente impacto en calidad percibida y costes asociados. El IPP es el proceso de obstrucción intestinal por fallo en la actividad propulsiva del tubo digestivo después de una cirugía. En algunos casos, el IPP puede prolongarse hasta provocar un cuadro clínico que ponga en riesgo la vida del paciente 1 .
La incidencia del IPP prolongado varía en función de múltiples factores: el procedimiento quirúrgico realizado, el tratamiento analgésico recibido y la habilidad del cirujano, entre otros. En España se estima que la incidencia de IPP después de una intervención quirúrgica es de entre un 0,5 y un 23%2-3. Se ha demostrado que el tratamiento domiciliario con nutrición artificial es una opción de tratamiento que resultaría en costes menores de hospitalización de la cirugía abdominal4-5.
La NP consiste en la administración por vía intravenosa de nutrientes y está indicado para pacientes con insuficiente capacidad funcional del intestino. El servicio integral de asistencia domiciliaria nutricional (SADN) se basa en la administración de nutrición artificial, en este caso parenteral, en el propio domicilio del paciente cuando las condiciones de éste son adecuadas para el traslado, y la hospitalización sólo se mantendría por motivos nutricionales. El SADN busca una mejora en la calidad de vida del paciente, que puede reemplazar su estancia en el hospital por la estancia en su hogar, y así podría disfrutar de una mayor comodidad y rodearse de su familia 6 . Además, este servicio ofrece la atención médica necesaria con la visita de personal cualificado para el control y administración de la nutrición artificial. Según estipulan las guías de la ASPEN, la administración de nutrición parenteral domiciliaria cuenta con las mismas indicaciones que la administración hospitalaria de NP 7 . La eficacia y seguridad de la NP fuera del ámbito hospitalario han sido demostradas y presentan claros beneficios en la salud de los pacientes 8 .
El soporte nutricional en el domicilio está relacionado con la humanización de la enfermedad y con la búsqueda y desarrollo de la eficiencia de los procesos, ya que se evitan hospitalizaciones prolongadas exclusivamente para modificar las alteraciones nutricionales. El soporte nutricional fuera del ámbito hospitalario es una práctica financiada por el Sistema Nacional de Salud (SNS) pero no muy extendida por los requisitos que exige el propio sistema sanitario 9 . En el ámbito privado, las compañías aseguradoras no financian la nutrición fuera del ámbito hospitalario y no existe una estimación del impacto económico que involucraría. En España, el Grupo NADYA (Grupo de Nutrición Artificial Domiciliaria y Ambulatoria), perteneciente a la SENPE (Sociedad Española de Nutrición Parenteral y Enteral), registra y comunica desde el año 1992 todos los casos de nutrición domiciliaria en el SNS. Según los datos del grupo NADYA, la tasa de prevalencia de pacientes registrados en 2015 asistidos mediante nutrición parenteral domiciliaria fue de 5,08 pacientes por millón de habitantes al año10-13, por debajo de los registrados en países como Canadá, con 13,3 pacientes por millón de habitantes en 2012 14 , o los datos de EE.UU., con 79 pacientes por millón de habitantes en 2013 15 .
El análisis de impacto presupuestario (AIP) se basa en la estimación cuantitativa de las modificaciones en la partida específica de gasto sanitario destinado al tratamiento o atención de una patología que pueden verse afectados por la incorporación de una nueva tecnología. Para poder cuantificar el impacto de la introducción o desarrollo del SADN en el SNS es necesario conocer la población susceptible de ser tratada y así poder estimar la reducción de los costes directos sanitarios por la incorporación de una nueva tecnología 16 .
No existe en la bibliografía una estimación del esfuerzo económico que tendría que soportar el SNS español para implantar el SADN y, por tanto, el objetivo de este trabajo es evaluar el impacto presupuestario (IP) que supone incorporar la NP fuera del ámbito hospitalario.
Materiales y métodos
Diseño
Estudio retrospectivo, observacional del IP diseñado a partir de un modelo conforme a las indicaciones de las guías internacionales para este tipo de análisis16-18. La estimación del IP se realizó en dos fases, primero mediante la estimación del IP en una cohorte de pacientes de HM Hospitales, y posteriormente se realizó la extrapolación al SNS.
HM Hospitales es un grupo de hospitales donde la prestación y asistencia de servicios médicos es privada. La financiación de esta asistencia es de carácter privado, donde el paciente sufraga los costes de la asistencia sanitaria de forma íntegra o a través de pólizas de seguros de asistencia sanitaria. En la actualidad, el grupo cuenta con siete hospitales en la Comunidad de Madrid, cinco en Galicia y dos en León.
La estimación del IP en HM Hospitales se ha realizado sobre una cohorte retrospectiva de pacientes intervenidos en cirugía digestiva o abdominal durante el año 2015 y que han precisado de la administración de NP post-cirugía. Los datos clínicos y de costes de la cohorte de pacientes se han extraído de la historia clínica electrónica y de la contabilidad analítica de HM Hospitales, concretamente del servicio de cirugía general y digestiva. Los hospitales que han participado en el estudio son HM Sanchinarro, HM Madrid, HM Puerta del Sur, HM Montepríncipe y HM Torrelodones.
El estudio fue aprobado por el Comité Ético de Investigación en Medicamentos (CEIm) de la Fundación de Investigación HM Hospitales.
Perspectiva del estudio y horizonte temporal
El IP estimado a partir de la posible inclusión del SADN se analiza desde la perspectiva de la compañía médica pagadora. En primer lugar, se realiza el IP en una cohorte de pacientes de HM Hospitales y, posteriormente, se realiza una extrapolación al SNS utilizando la misma metodología y bajo la perspectiva del SNS. Los costes incluidos fueron los costes directos sanitarios, correspondientes a los financiados por el sistema sanitario público. Por tanto, se excluyeron del análisis los costes directos no sanitarios financiados por el paciente y los costes indirectos vinculados a la pérdida de productividad laboral.
El horizonte temporal considerado es de un año (2015) y la moneda el euro (€).
Criterios de inclusión
Se tuvo en cuenta a los pacientes que cumplieron todos los criterios de inclusión:
Pacientes mayores de edad (>18 años)
Pacientes intervenidos mediante un procedimiento considerado como cirugía digestiva y/o abdominal en HM Hospitales durante el año 2015.
Pacientes que han precisado administración de NP para corregir sus deficiencias nutricionales posteriores a un procedimiento denominado de cirugía digestiva o abdominal.
Criterios de exclusión
Se excluyó a los pacientes que cumplieron al menos una de las siguientes condiciones:
Pacientes menores de edad (<18 años)
Pacientes que precisaron administración de nutrición enteral.
Pacientes con enfermedad oncológica metastásica.
Estancias hospitalarias con administración de NP previas a un procedimiento considerado como cirugía digestiva o abdominal.
Pacientes hospitalizados en la Unidad de Vigilancia Intensiva (UVI); se consideró que estos no reunían las condiciones clínicas para recibir la administración de NP en el domicilio.
Estimación de la población de pacientes susceptible de ser tratada
Se definió la población susceptible de recibir NP en el domicilio como aquellos pacientes que han visto prolongada su estancia hospitalaria exclusivamente por motivos nutricionales después de haber sido sometidos a un procedimiento considerado como cirugía digestiva y/o abdominal y habiendo precisado NP en la estancia hospitalaria posterior. Para su estimación, se han extraído de la cohorte de pacientes las estancias hospitalarias que han precisado estos después de un procedimiento de cirugía general, requiriendo la administración de NP para corregir sus alteraciones nutricionales. Posteriormente, estos datos se han comparado con los datos publicados por el Ministerio de Sanidad, Servicios Sociales e Igualdad correspondientes a las estancias medias de cada uno de los Grupos Relacionados por Diagnóstico (GRD) correspondientes al año 2014 19 . Por tanto, la población susceptible de ser tratada de la cohorte de pacientes son las estancias de aquellos pacientes que precisan NP y que superan la estancia media de su GRD correspondiente.
Costes farmacológicos y material fungible
Los costes farmacológicos corresponden a los precios marcados por la Comisión Interministerial de Precios de los Medicamentos20-21. El material fungible se imputó en unidades consumidas y no en unidades de caja.
Servicio de Asistencia Domiciliaria Nutricional (SADN)
Se consideró como SADN el servicio Nutrihome®, servicio integral que incluye el material fungible, la medicación y la asistencia diaria del profesional sanitario en el domicilio del paciente. El coste considerado fue de €150 en base a la información de costes facilitada por Fresenius Kabi®, el proveedor del servicio.
Procedimientos quirúrgicos en el SNS
El número de procedimientos quirúrgicos con hospitalización realizados en el SNS en cirugía general y digestiva se presenta como variable no controlable, estimados a través de los datos publicados por el Instituto Nacional de Estadística (INE) sobre los procedimientos realizados entre los años 2010 y 201424-28. Se presentan los resultados en función del número de intervenciones quirúrgicas con hospitalización de cirugía general y digestiva que el SNS decida hacer frente en el periodo de un año, por lo que en los cálculos estimados se representan desde 330.000 hasta 370.000 intervenciones quirúrgicas anuales.
La tabla 3 muestra el número de intervenciones quirúrgicas con hospitalización en el SNS en los años 2010-14. Los procedimientos quirúrgicos correspondientes al servicio de cirugía general y digestiva con hospitalización en el SNS suponen el 24,61% de las intervenciones realizadas.
El coste de la estancia por paciente y día considerado se ha estimado a través de datos publicados en la bibliografía29-32.
Estimación del impacto presupuestario
La estimación del IP se ha elaborado a través de un modelo de Markov para la cohorte de HM Hospitales y se proyecta de igual forma al SNS. El modelo de Markov considera que un paciente puede encontrarse en un número finito de estados de salud, llamados estados de Markov (ver Figura 1). Las transiciones de unos estados a otros se producen en periodos uniformes de tiempo, denominados ciclos de Markov, con una probabilidad de transición que depende del estado en el que se encuentre el paciente en cada momento 22 . El modelo de Markov en la perspectiva del SNS se ha resuelto con una simulación de Montecarlo para toda la población española a través de la estimación de los costes variables de la NP, los costes de la estancia, los pacientes que reciben NP, los pacientes susceptibles de recibir el SADN (población susceptible de ser tratada) y la cantidad de procedimientos quirúrgicos con hospitalización realizados en el SNS en cirugía general y digestiva. El método de Montecarlo genera números aleatorios combinando los posibles valores de las variables del modelo según su distribución de probabilidad. El número de veces que se asignan valores a las variables se denomina iteraciones y el valor obtenido representa la media de la distribución de probabilidad del conjunto de posibles valores del modelo 23 . Se realizaron 15.000 iteraciones para reducir la incertidumbre paramétrica. La Figura 2 muestra el diagrama Consort del IP.
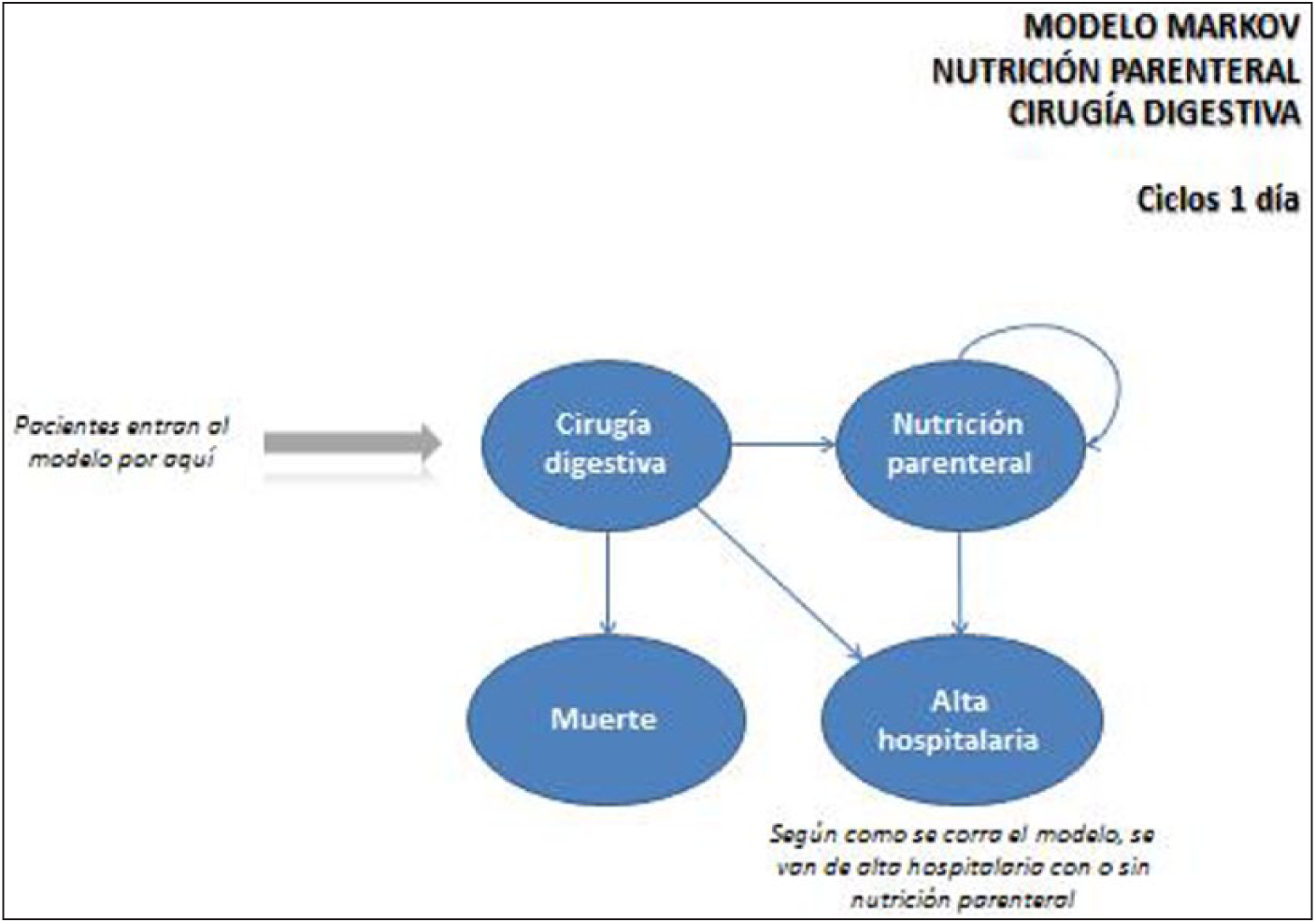
Modelo de Markov que simula el desarrollo de un paciente después de un procedimiento quirúrgico de cirugía digestiva.
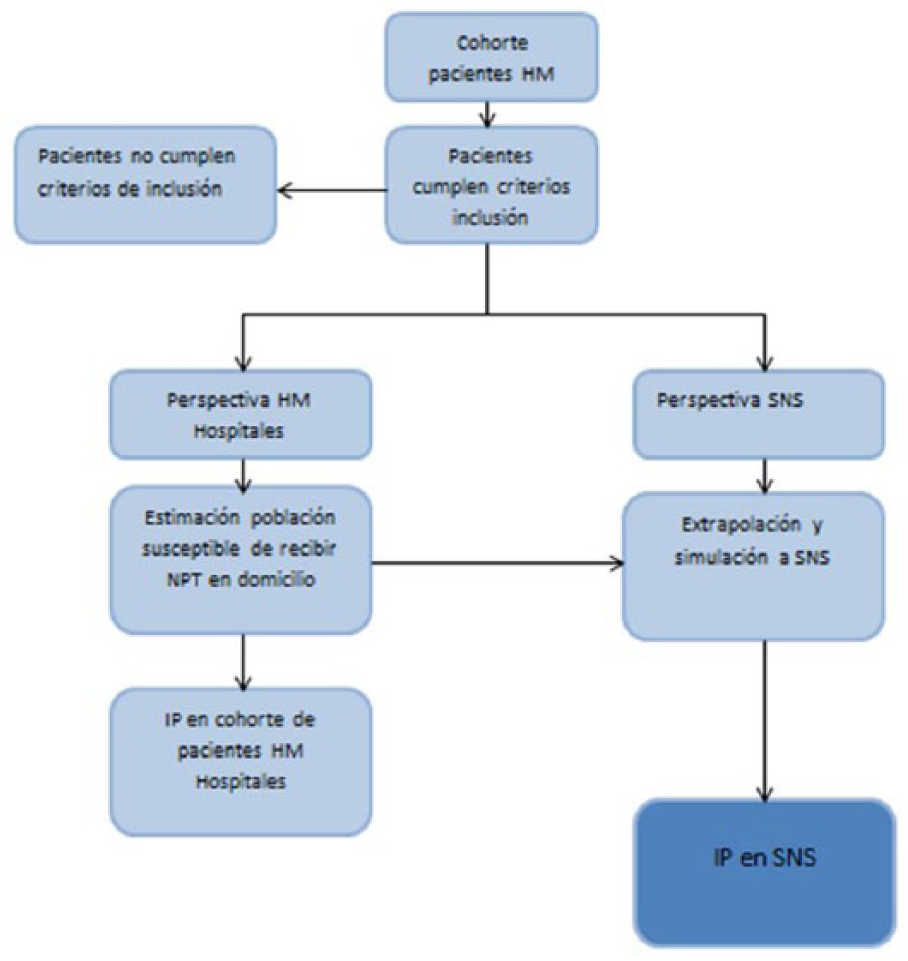
Diagrama Consort.
El modelo se ha elaborado en Microsoft Excel 2010 y las simulaciones se obtienen mediante programación en Visual Basic for Applications (VBA).
Análisis de sensibilidad
Se ha realizado un análisis de sensibilidad (AS) univariante sobre los parámetros con mayor incertidumbre del modelo: costes del SADN (±10%), costes de la estancia hospitalaria en el SNS (±10%), población susceptible de recibir la NP domiciliaria (±10%), la cantidad de procedimientos quirúrgicos de cirugía general y digestiva realizados en el SNS (±10%) y la tasa de descuento anual sobre los costes (0% y 5%).
Resultados
Resultados en la cohorte inicial de pacientes
Se analizó una cohorte inicial compuesta por 504 pacientes intervenidos en un procedimiento quirúrgico en el servicio de cirugía general y digestiva que precisaron la administración de NP después de la cirugía. En la revisión de todas las historias clínicas se excluyeron 114 pacientes del estudio al no cumplir con los criterios de inclusión. Por tanto, el estudio consta de 390 pacientes (47% de mujeres), todos correspondientes al año 2015 (ver Tabla 1).
Resumen: edad, estancias hospitalarias y costes por paciente/día.
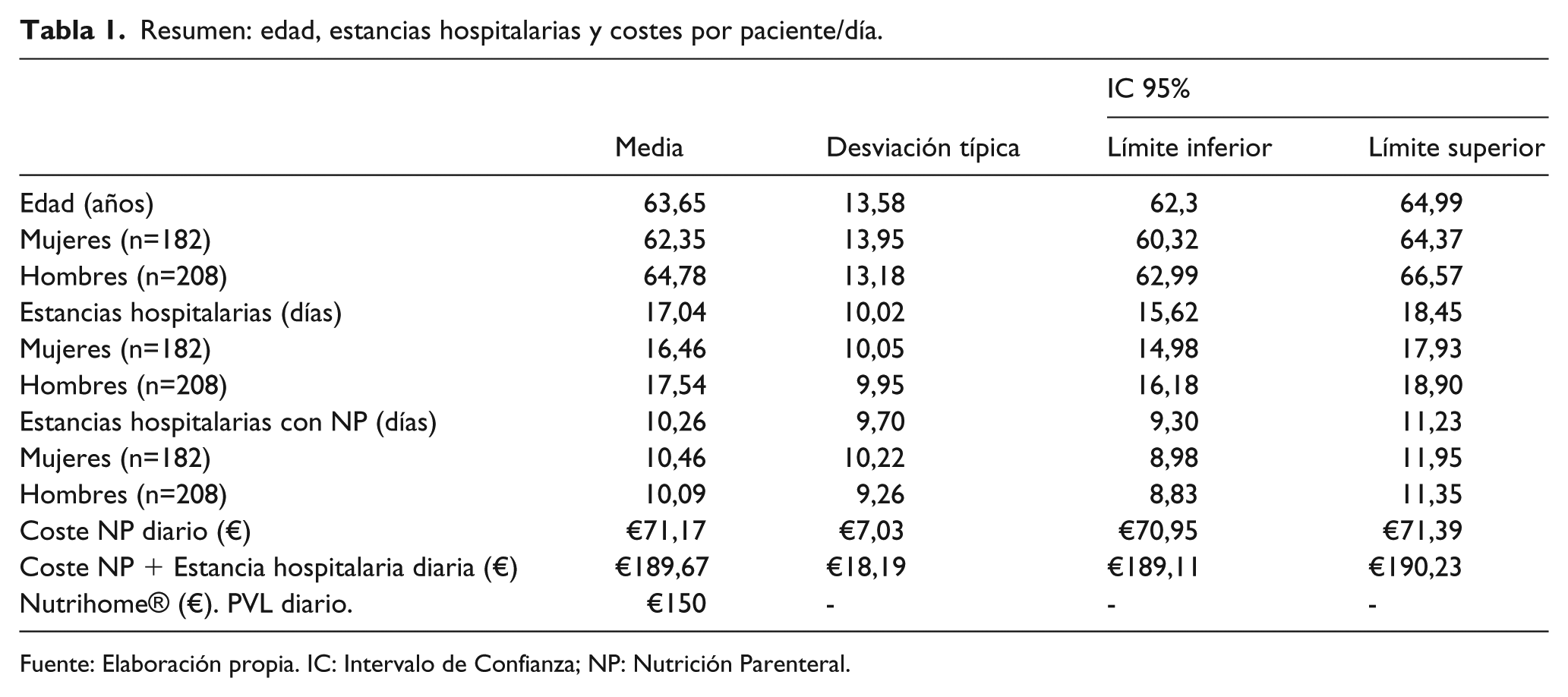
Fuente: Elaboración propia. IC: Intervalo de Confianza; NP: Nutrición Parenteral.
El IP se calculó como la diferencia de costes de recibir la NP en el domicilio frente al tratamiento hospitalario (considerado estándar) para pacientes que reúnen las condiciones para el traslado domiciliario. El coste del tratamiento con SADN resultó en €39,67 por paciente/día, más económico que el tratamiento hospitalario. Se identificaron 120 pacientes como población susceptible de ser tratada, precisando 921 estancias domiciliarias. El IP estimado arrojaría ahorros anuales de €36.572,91. En la Tabla 2 se detallan los resultados del análisis de IP desglosado por GRD.
GRD incluidos en el estudio, estancias medias y estancias observadas.
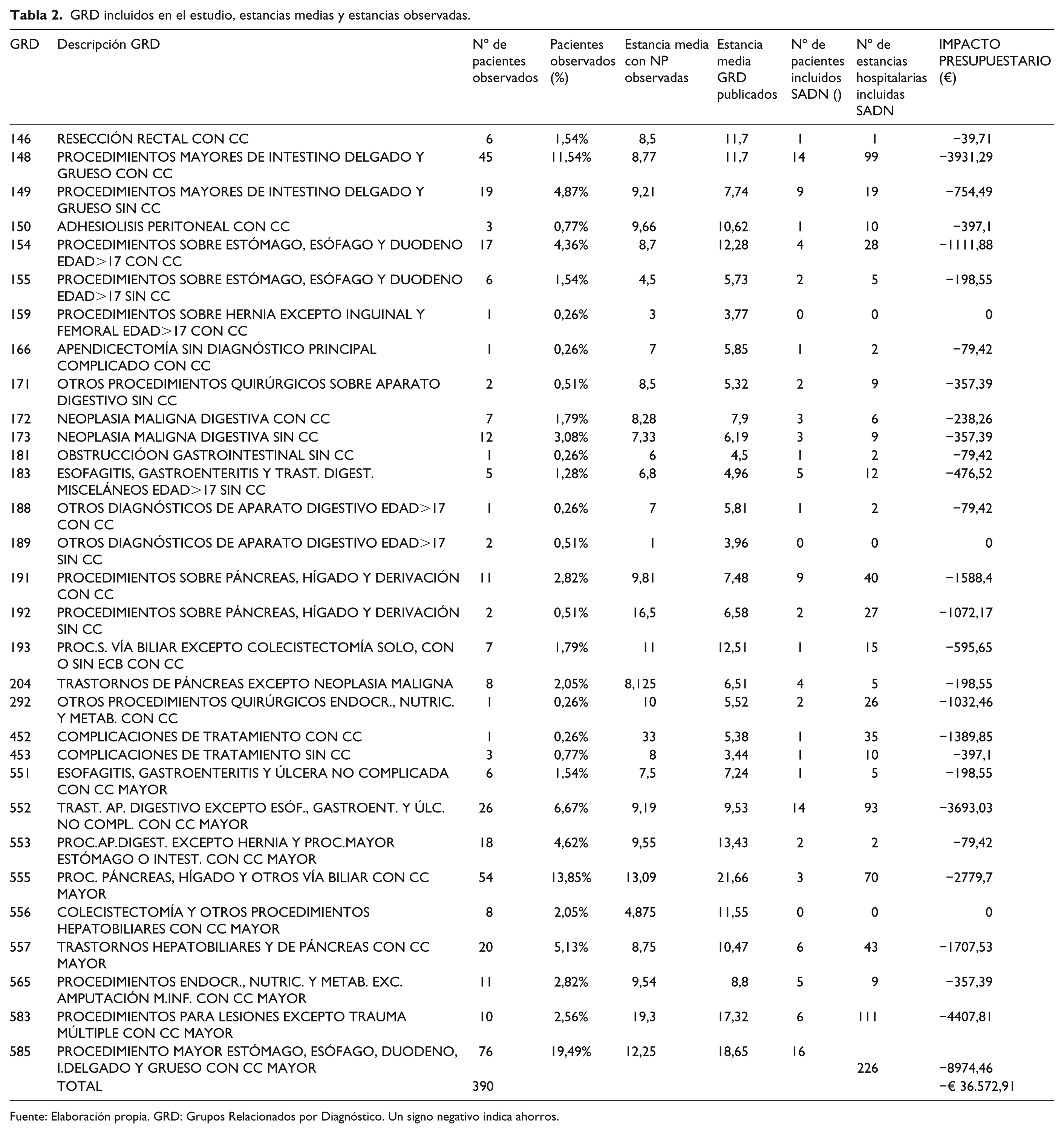
Fuente: Elaboración propia. GRD: Grupos Relacionados por Diagnóstico. Un signo negativo indica ahorros.
Actividad quirúrgica por área asistencial según dependencia.
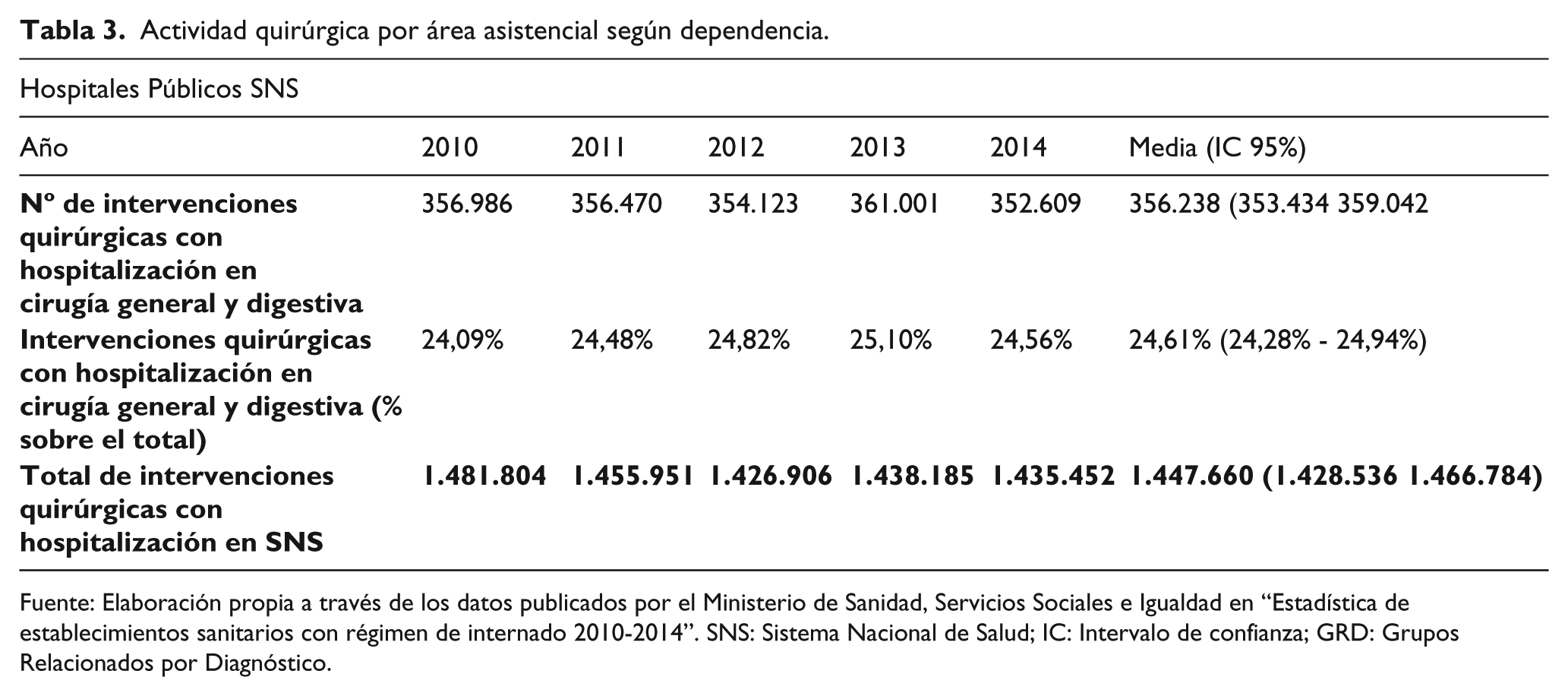
Fuente: Elaboración propia a través de los datos publicados por el Ministerio de Sanidad, Servicios Sociales e Igualdad en “Estadística de establecimientos sanitarios con régimen de internado 2010-2014”. SNS: Sistema Nacional de Salud; IC: Intervalo de confianza; GRD: Grupos Relacionados por Diagnóstico.
Resultados en el SNS
La estimación del IP desde la perspectiva del SNS para el periodo anual, determinado a través de la simulación de Montecarlo, nos presenta diferentes escenarios en función de la cantidad de intervenciones quirúrgicas estimadas que pueden ser realizadas por el SNS. En la Tabla 4 y la Figura 3 se presentan los resultados del análisis de IP. La diferencia entre el tratamiento domiciliario y el hospitalario arrojó una media de €338,72 por paciente y día. El IP se estimó en diferentes escenarios, siempre resultando en forma de ahorro para el sistema sanitario, desde €1.831.048,29 hasta €2.052.993,54. La cantidad de pacientes tratados con el SADN se incrementaría desde 822 hasta 921, para ser más precisos desde 4.967 hasta 5.569 estancias domiciliarias con NP.
Impacto Presupuestario en SNS a partir del nº de intervenciones de cirugía general y digestiva realizadas.
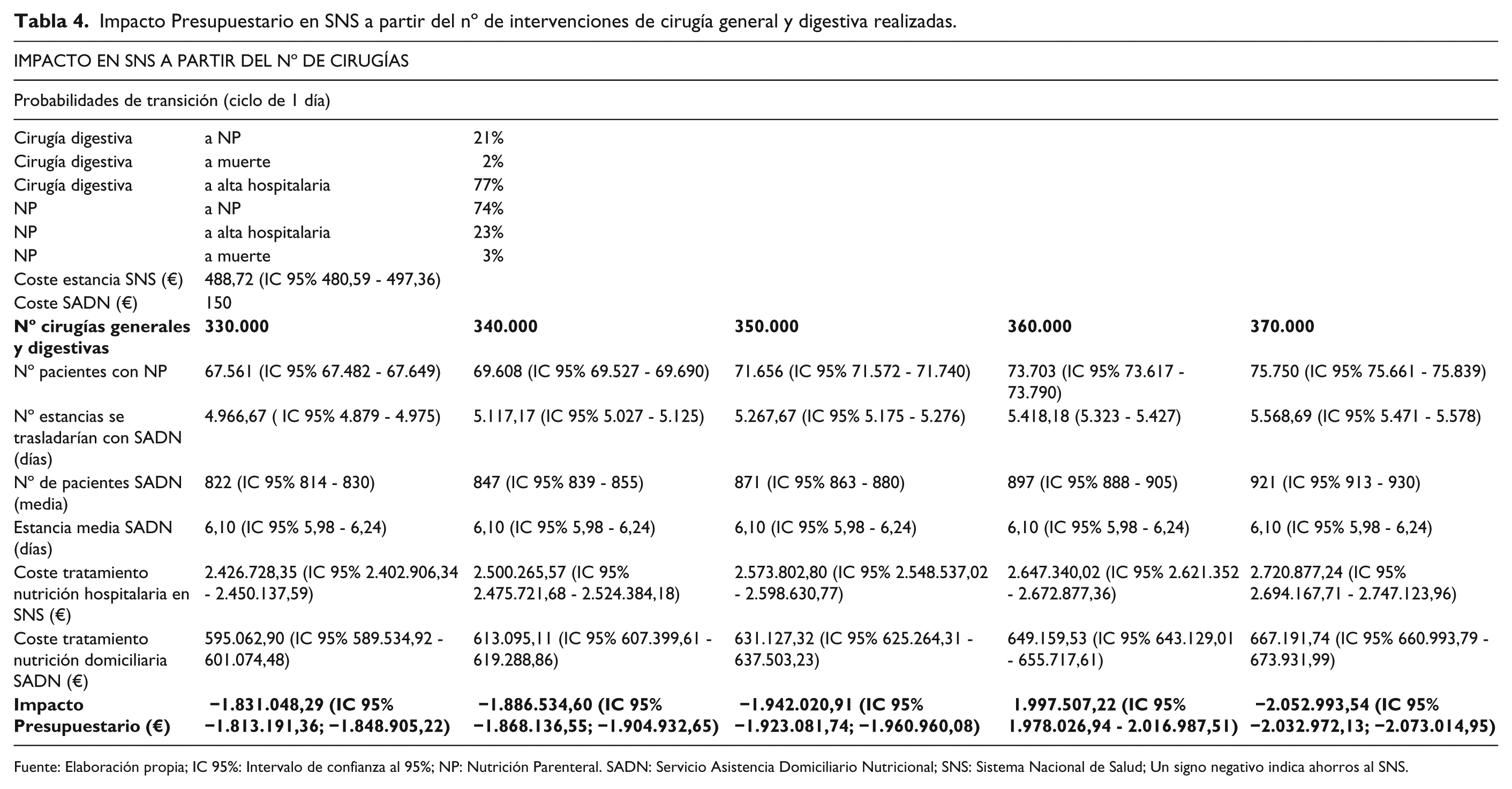
Fuente: Elaboración propia; IC 95%: Intervalo de confianza al 95%; NP: Nutrición Parenteral. SADN: Servicio Asistencia Domiciliario Nutricional; SNS: Sistema Nacional de Salud; Un signo negativo indica ahorros al SNS.
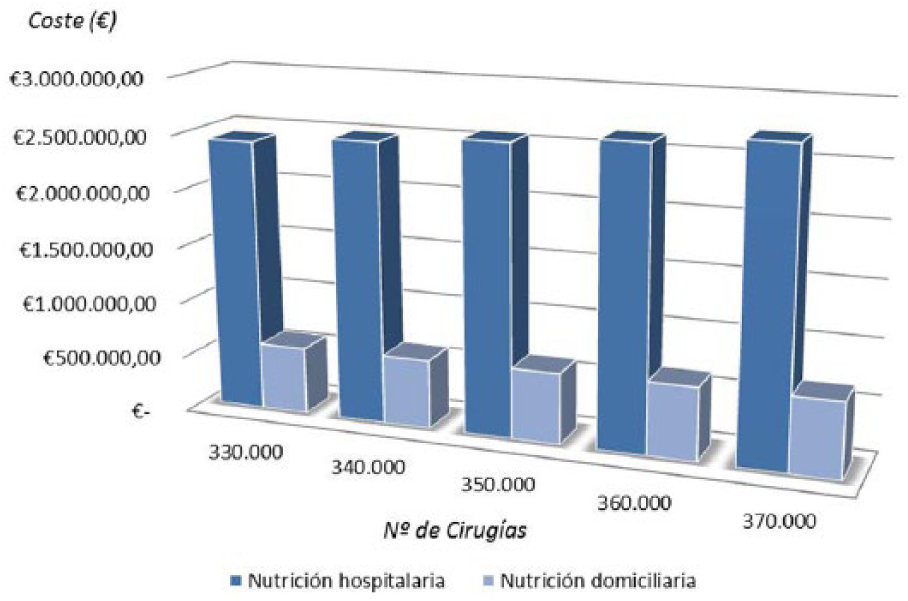
Costes de la NP en el SNS.
Resultados del análisis de sensibilidad (AS)
El AS univariante reflejado en la figura 4 nos muestra que el IP estimado genera ahorros en todos los casos. El AS indica que si el número de procedimientos quirúrgicos del servicio de cirugía general y digestiva en el SNS se incrementara un 10%, el IP se incrementaría hasta los 2,15 millones de euros de ahorro. En el caso contrario, si la cantidad de cirugías se redujera en un 10%, el IP se reduciría hasta el 1,73 millones de euros de ahorro. Por su parte, si la población susceptible de recibir NP en el domicilio aumentase un 10%, el IP se incrementaría hasta los 2,31 millones de euros de ahorro para el SNS. Por el contrario, si esta población se viera disminuida en un 10%, el IP se vería reducido hasta llegar a 1,93 millones de euros de ahorro.
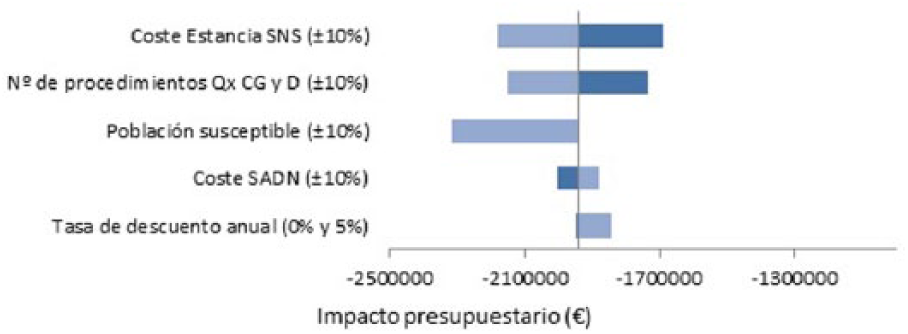
Resultados del análisis de sensibilidad: gráfico tipo tornado.
Si el coste de la estancia en el SNS se viera incrementado en un 10%, arrojaría un IP de 2,18 millones de euros al sistema sanitario, en comparación con el IP de 1,69 millones de euros de ahorro que generaría una disminución de estos costes. El coste del SADN, Nutrihome®, por el contrario, si se incrementase en un 10% generaría un IP de 1,88 millones de ahorro al SNS y esta cifra se vería aumentada hasta los 2 millones de euros de ahorro si el coste se redujese en un 10%.
Una tasa de descuento del 0% nos arrojaría un IP de 1,91 millones de euros de ahorro. En cambio, con una tasa de descuento del 5% el IP se vería disminuido hasta 1,84 millones de ahorro para el SNS.
Estos datos muestran la robustez de los resultados del análisis realizado ante las variaciones consideradas en el AS.
Discusión
Este análisis de IP muestra que la incorporación del servicio integral de NP fuera del ámbito hospitalario generaría un ahorro en el presupuesto del sistema sanitario español, cuya dimensión depende de las asunciones empleadas principalmente sobre la cantidad de pacientes a incluir en el SADN. El modelo de IP estima que el número de pacientes a tratar con el SADN oscilaría entre 822 y 921 pacientes anuales. Esta estimación, a priori, parece muy alejada de la información registrada en el Grupo NADYA, donde se recogen los datos de 40 hospitales adscritos al programa de forma voluntaria10-13. Un estudio publicado recientemente estimó el coste anual de la NP domiciliaria en España en 2014 en 3,8 millones de euros para tratar las necesidades nutricionales de tan sólo 220 pacientes en ese año, lo que equivalió a una estancia media domiciliaria de 202,8 días 33 . En el año 2015 se registraron 236 pacientes con NP domiciliaria, que precisaba una media de 741 estancias domiciliarias por paciente, con el 21,6% de pacientes oncológicos paliativos. El requisito que estipula el SNS para trasladar al paciente al domicilio para el tratamiento de NP es que haya una previsión de tratamiento mínimo de 4-5 semanas. Además, otro de los requisitos que precisa el sistema actual de traslado de pacientes en el SNS es la necesidad de un entorno social y familiar favorable, donde paciente y cuidador deben recibir formación para la administración diaria de NP 9 . En cuanto al centro sanitario de referencia, el requisito actual más limitante para poder trasladar pacientes a su domicilio es el de disponer de un equipo multidisciplinar que realice la prescripción, seguimiento y asistencia al paciente.
En esa línea, el Hospital Universitario La Paz, que también es parte del Grupo NADYA, hace veinticinco años incluye pacientes en un programa de traslado de pacientes al domicilio bajo la financiación del SNS. Este programa supone la externalización de la NP a una empresa que se encarga de elaborar y enviar la nutrición artificial al domicilio del paciente. El registro consta de 78 pacientes con una media de 96 días de estancia domiciliaria por paciente, precisando el 22% de los pacientes una estancia domiciliaria superior a dos años 34 .
En este sentido, las diferencias de estos resultados frente a los obtenidos en este modelo de IP se fundamentan en la incorporación de un tratamiento novedoso para pacientes que han superado la estancia media de su GRD correspondiente. Todo ello bajo la premisa de no precisar una estancia mínima de tratamiento en el domicilio del paciente para poder ser trasladado ni requisitos limitantes en cuanto al centro sanitario de referencia ni a la formación de paciente y/o cuidador.
Como cualquier análisis de IP, los resultados se basan en las asunciones y estimaciones realizadas. Se ha realizado el AS para minimizar la incertidumbre que puedan generar las asunciones realizadas en el modelo. En este sentido, hemos podido comprobar la robustez de los resultados modificando todas las variables que pudieran generar incertidumbre, incluido el coste de la estancia hospitalaria o la cantidad de pacientes sometidos a una intervención de cirugía digestiva, lo que mostró ahorros en todos los casos.
No hemos encontrado en la bibliografía otros análisis similares que expongan el IP del tratamiento domiciliario de NP, por lo que no se consideró viable realizar una comparación directa. Prácticamente todos los estudios publicados incluyen de forma exclusiva pacientes de larga duración, lo que demuestra la efectividad del tratamiento domiciliario35-37 y al que se asocia una mejora evidente de la calidad de vida frente al tratamiento hospitalario6-38.
Las cifras de ahorro estimado en el análisis, entre 1,83 y 2,05 millones de euros, no representan para el SNS una cifra extraordinaria, pero supone incorporar una tecnología novedosa, presumiblemente asociando una mayor calidad vida a los pacientes y, a su vez, generando ahorros al sistema sanitario.
Limitaciones del modelo
En el análisis de los resultados de este estudio hay que tener en cuenta ciertas limitaciones. La mayoría de estas han sido resueltas a través del AS realizado y la propia simulación de Montecarlo para comprobar la robustez del modelo y determinar los resultados en función de las variables más sensibles.
Por el contrario, siguen existiendo otro tipo de limitaciones sobre las que no hemos podido reducir la incertidumbre. La primera es que se trata de un modelo teórico y se basa en la asunción de que los pacientes cumplen con las condiciones óptimas para establecer el servicio en el domicilio.
La segunda limitación también se refiere a la asunción de la aceptación por parte del personal asistencial en los hospitales y la implantación inmediata de un servicio integral novedoso, cuando se entiende que la introducción de un nuevo servicio se hace de forma gradual.
La tercera limitación hace referencia a la estimación de los costes de la estancia hospitalaria diaria por la escasa información publicada. No se han encontrado datos de contabilidad analítica disponibles referentes al coste diario de la estancia hospitalaria diaria de un paciente con administración de NP. Dicha limitación se ha resuelto estableciendo los distintos precios publicados del coste de la estancia hospitalaria por paciente en el SNS29-32.
La cuarta limitación del análisis se basa en la estimación de los pacientes que podrían haber visto prolongada su estancia por motivos exclusivamente nutricionales, para lo que se consideró la estancia media del GRD publicada por el SNS como medida estándar para los días de consumo de NP. Se ha estimado de esta manera con el fin de no sobrevalorar los resultados.
La quinta limitación es no haber considerado en el análisis los costes directos no sanitarios que son financiados por el propio paciente y los costes indirectos asociados a la pérdida de productividad laboral. Esta limitación es propia de la perspectiva del estudio de analizar el resultado económico desde el punto de vista de la compañía médica pagadora.
La última limitación, y a su vez, una vía de desarrollo futuro, es la falta de estimación del coste que asociaría el tratamiento de nuevos pacientes generado por el traslado de pacientes al domicilio para tratar sus deficiencias nutricionales. Intentar resolver esta limitación nos haría considerar demasiadas asunciones que sólo añadirían sesgos al modelo.
Conclusiones
Aun con las limitaciones expuestas, podemos afirmar que el SADN es una alternativa de tratamiento para pacientes que precisan NP con el objetivo de corregir sus alteraciones nutricionales en el SNS que podría generar unos ahorros netos entre €1.831.048,29 y €2.052.993,54 anuales.
Estos ahorros resultarían fundamentalmente de la reducción del coste de la NP en un servicio que incluye además la asistencia de profesional sanitario pero con la comodidad para el paciente y su familia de poder recibirla en el propio domicilio. Sin embargo, el análisis es considerablemente robusto y presenta ahorros para el SNS ante diferentes variaciones en las variables consideradas.
El IP estimado pone en evidencia la necesidad de implementar la administración de nutrición artificial fuera del ámbito hospitalario en la búsqueda del control del gasto sanitario.
Footnotes
Conflict of Interest
El Dr. Belda Iniesta declara haber recibido pagos en los últimos 3 años por haber realizado asesorías, presentaciones en congresos o simposios de Fresenius Kabi S.L. El resto de autores declara no tener ningún conflicto de interés.
Financiación
La realización del presente estudio ha sido posible gracias a la financiación no condicionada de Fresenius Kabi, SL. Todos los autores declaran que el análisis ha sido realizado de forma independiente y que los resultados obtenidos son neutrales.
