Abstract
The cost of Clostridium difficile infection (CDI) in hospital in Italy
Objective
To describe characteristics, resource utilization and cost for patients experiencing a primary episode of CDI and recurrent CDI.
Methods
A retrospective observational cohort study was conducted. CDI data were collected with an electronic case report form (CRF) from five Hospitals in Italy. Hospitals collected all resource use attributable to CDI during the period 2011-2014. All resource use from initial presentation to the healthcare provider for CDI symptoms, until resolution of infection attributable to CDI in each enrolled patient was included. The patient cohort was analysed both as a whole and in stratified subgroups (by age, gender and co-morbidities). The impact of CDI on hospital length of stay (LOS) was used to calculate CDI-attributable costs. The total cost of a CDI episode was estimated by multiplying each resource used by its unit cost (national tariffs and market prices); finally, the mean cost/patient was calculated across the cohort.
Results
In total, data were collected for 488 adult infected patients (mean age 76.0 years [SD ± 15.48]; female 56.6%). Five hundred and three (503) episodes were evaluated (mean number per patient: 1.03 [SD ± 0.23]). LOS attributable to CDI was 14.6 days (SD ± 13.14). Attributable cost per adult patient was €10,224.08 (SD ± €8,963.86), with the majority of the cost being due to hospitalization. The mean cost of a recurrent episode of CDI was €9,504.87 [SD ± €8,614.11].
Conclusions
These findings show that the economic burden of CDI is considerable in Italy. The most important cost driver was the LOS attributable to CDI.
Introduzione
L'infezione da Clostridium difficile (CDI), causata da un bacillo gram-positivo, anaerobico, sporigeno, costituisce una delle principali cause di diarrea nei pazienti adulti ospedalizzati (1–3). La gravità di questa infezione può variare da una forma lieve di diarrea fino alla comparsa di colite pseudomembranosa (PMC). Il più importante fattore di rischio per la CDI è rappresentato dalla somministrazione di una terapia antibiotica ad ampio spettro che, distruggendo la flora intestinale, permette al C. difficile di colonizzare l'intestino (1–3). La somministrazione di una chemioterapia, il trapianto di organo solido o di midollo spinale, oppure ancora un trattamento cronico con inibitori di pompa protonica possono costituire altri fattori di rischio (2, 4), mentre anziani, ammalati cronici o pazienti immunocompromessi rappresentano le popolazioni a maggiore rischio d'infezione (1, 4).
Alcune indagini epidemiologiche indicano come l'incidenza della CDI sia in crescita (5, 6). Secondo i dati stimati da un'indagine condotta in 14 Paesi europei (European Study Group on Clostridium difficile, ESGCD), il tasso d'incidenza della CDI era di 2,45 episodi per 10.000 giorni-paziente (5), mentre i risultati di un più recente studio condotto in Italia hanno mostrato un aumento dell'incidenza della CDI che, lungo un periodo di osservazione di 6 anni (2006-2011), è passata da 0,3 a 2,3 episodi per 10.000 giorni-paziente (6).
Anche il peso economico della CDI è considerevole. Un'analisi retrospettiva condotta in Italia nel 2012 su 133 pazienti (età media: 70,2 ± 15,01 anni; maschi: 46,6%) ha evidenziato un costo medio per il trattamento di un episodio di CDI a carico dell'ospedale di circa €15.000; l'incremento della durata della degenza ospedaliera a causa dell'infezione rappresentava la principale voce di costo (circa il 90% del costo totale) (7).
Poiché, in ambito europeo e nazionale, è limitato il numero di indagini finalizzate a valutare l'impatto economico della CDI, il presente studio è stato condotto con l'obiettivo di stimare il costo a carico dell'ospedale sia di un episodio di CDI che di una recidiva, ponendo, in entrambi i casi, particolare attenzione all'incremento della degenza ospedaliera attribuibile all'infezione.
Metodi
Disegno dello studio
Lo studio, osservazionale e retrospettivo, ha considerato i pazienti afferenti a cinque centri ospedalieri distribuiti sul territorio nazionale: i) Ospedale Niguarda Ca’ Granda, Dipartimento Medicina di Laboratorio, Milano, ii) A.O.U. Integrata Verona, Policlinico G.B. Rossi - Borgo Roma, UOC Malattie Infettive, Verona, iii) Policlinico S. Orsola-Malpighi, Clinica Malattie Infettive, Bologna, iv) U.O.C Infezioni Sistemiche e dell'Immunodepresso, IRCCS L. Spallanzani, Roma e v) Azienda Ospedaliera Ospedale di Circolo di Busto Arsizio - Presidio di Busto Arsizio. I dati, raccolti tramite un apposito questionario (Case Report Form, CRF), sono stati analizzati nel rispetto della normativa in materia di privacy e, al fine di garantire l'anonimato dei pazienti nel rispetto del “Codice di tutela dei dati personali” (D. Lgs. 196/03) e della deliberazione del Garante per la Protezione dei Dati Personali, vengono qui presentati in forma aggregata (8).
A ognuno dei cinque centri partecipanti è stato chiesto di arruolare tutti i pazienti che nel periodo compreso tra gennaio 2011 e dicembre 2014 avevano avuto un episodio di infezione da C. difficile confermato da diagnosi clinica durante un ricovero ospedaliero. Per ogni paziente, il ricovero meno recente ha costituito l'episodio indice, in relazione al quale è stata poi valutata la presenza di un'eventuale recidiva, definita come il manifestarsi di un successivo episodio di ricovero entro 12 settimane dall'episodio indice. Controllando le 12 settimane antecedenti, per ogni episodio indice è stata infine esclusa la possibilità che potesse in realtà a sua volta trattarsi di una recidiva.
Selezione dei pazienti
La definizione della popolazione di pazienti oggetto della presente analisi è avvenuta applicando i seguenti criteri (9):
di inclusione
Diagnosi clinica confermata di CDI secondo i criteri internazionali (ricerca della tossina)
Età uguale o maggiore a 18 anni
Il paziente doveva essere stato trattato con ciclo di metronidazolo o vancomicina
di esclusione
Partecipazione del paziente a studi interventistici che avrebbero potuto influenzare il consumo di risorse
Pazienti affetti da una patologia cronica che avrebbe potuto causare diarrea (es. morbo di Crohn, colite ulcerosa ecc.)
Pazienti con un precedente trapianto allogenico
Pazienti con un prolungato trattamento lassativo (es. cirrosi epatica)
Pazienti con diarrea successiva alla preparazione di un esame endoscopico.
CRF (Case Report Form)
I dati sono stati raccolti mediante la predisposizione di uno specifico questionario (CRF) strutturato in tre sezioni. Nella prima, oltre al consenso informato, sono state raccolte le principali caratteristiche dei pazienti quali data di nascita e sesso. La seconda sezione ha invece raccolto informazioni cliniche quali data di ammissione e dimissione ospedaliera, data della diagnosi, presenza di comorbilità ed eventuale data di decesso. La terza e ultima sezione della CRF ha raccolto i consumi di risorse sanitarie direttamente imputabili alla gestione di un episodio di CDI durante il ricovero. In particolare sono state rilevate le informazioni relative all'utilizzo della terapia antibiotica (farmaco, dose/die e durata della terapia), le giornate di ospedalizzazione per gestire l'episodio di CDI, le giornate trascorse in terapia intensiva per CDI e gli esami di laboratorio e diagnostica erogati durante il ricovero a causa dell'infezione.
Analisi dei dati
Per primo, sulla base del consumo medio delle risorse sanitarie erogate, è stato determinato il costo medio a carico dell'ospedale per il trattamento di un episodio di CDI. In particolare sono state considerate le seguenti voci di costo: la terapia antibiotica somministrata (metronidazolo o vancomicina), le giornate di degenza ordinaria o in terapia intensiva imputabili alla gestione dell'episodio di CDI e gli esami di laboratorio e diagnostica a esso associati. La terapia antibiotica è stata valorizzata considerando il prezzo massimo di cessione al Servizio Sanitario Nazionale (SSN) di metronidazolo (€0,13 per la compressa da 250 mg ed €5,60 per un flacone da 500 mg per infusione) o di vancomicina (€2,27 per la compressa da 125 mg ed €9,98 per un flaconcino da 500 mg per infusione – si ricorda che quest'ultima formulazione di vancomicina viene talvolta somministrata per via orale in mancanza delle capsule che non sempre sono disponibili). In assenza di specifici valori indicati dalle amministrazioni dei centri partecipanti, per valorizzare gli esami di laboratorio e diagnostica sono state considerate, quali proxy dell'effettivo costo sostenuto dall'ospedale, le relative tariffe rimborsate dall'SSN (10). Infine la valorizzazione delle giornate di degenza ordinaria o in terapia intensiva imputabili alla gestione della CDI è stata effettuata sulla base dei costi giornalieri utilizzati in una precedente analisi (condotta in ambito nazionale), pari a €708,54 e a €1.214,64, rispettivamente (11). Questi costi giornalieri, a loro volta, si riferiscono ai valori riportati in un precedente studio italiano (scontati al 2013) (7).
Il costo medio per un episodio di CDI è stato inoltre stratificato per le variabili sesso, età (≤65 anni e >65 anni) e comorbilità a maggiore prevalenza. Infine è stata condotta un'ulteriore analisi finalizzata a evidenziare eventuali differenze tra il costo, a carico dell'ospedale, dell'episodio indice di CDI e quello di una recidiva.
Analisi statistica
Essendo il presente studio osservazionale descrittivo (non interventistico), non è stata necessaria alcuna stima della dimensione e della potenza statistica della popolazione oggetto della presente analisi. Le variabili quantitative sono state descritte come valore medio (±deviazione standard), mentre quelle categoriche come valore numerico (percentuale). La significatività delle differenze tra i dati rilevati/elaborati è stata verificata applicando il test t di Student (a due code) o il test χ2. L'analisi è stata supportata dai programmi Microsoft® Excel® per Windows® (Microsoft Corporation, Seattle, WA, USA) e SPSS® versione 13.0 per Windows® (SPSS Inc., Chicago, IL, USA).
Risultati
Caratteristiche generali
In totale sono stati raccolti i dati per 488 pazienti con CDI, la cui età media è di 76,0 anni (DS ± 15,48) con una lieve prevalenza delle femmine rispetto ai maschi (56,6% vs 43,4%). Dei 488 pazienti, circa il 24% (n = 118) è deceduto durante il ricovero (età media 81,3 ± 11,06; femmine: 61,9%). La Figura 1 mostra la distribuzione del numero di comorbilità per paziente; il 4,5% dei pazienti non presentava alcuna comorbilità, mentre oltre il 60% ne riportava più di due. Il numero medio delle comorbilità per paziente era di 3,1 (DS ± 1,69). Le comorbilità a maggiore frequenza erano i tumori (24,8%), la malattia vascolare periferica (23,2%), il diabete (20,7%) e l'insufficienza renale (20,1%).
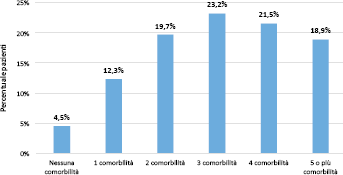
Distribuzione del numero di comorbilità per paziente.
Durante il periodo di osservazione, ai 488 pazienti sono stati associati 503 ricoveri (numero medio ricoveri per paziente: 1,03 ± 0,23). La durata media dei ricoveri è stata di 30,3 giornate (DS ± 26,41), di cui 14,6 (DS ± 13,14) necessarie per trattare l'episodio di CDI [divise mediamente in 0,8 giornate (DS ± 3,39) in terapia intensiva (ICU) e 13,8 giornate (DS ± 13,02) in degenza ordinaria]. Il tempo necessario per gestire la CDI copre mediamente circa il 48,2% della durata complessiva del ricovero (14,6 gg su 30,3 gg). Questa incidenza si riduce sensibilmente a seconda che la diagnosi di “infezione intestinale da C. difficile” (Codice ICD-9 00845) sia nella prima oppure nelle successive posizioni della Scheda di Dimissione Ospedaliera (SDO) (Fig. 2); 333 ricoveri (66,2% del totale) non riportano in alcuna posizione (prima o successive) sulla SDO la codifica per la diagnosi di “infezione intestinale da C. difficile”.
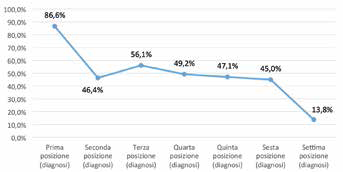
Incidenza della degenza per CDI sulla degenza totale.
Consumo di risorse sanitarie per ricovero
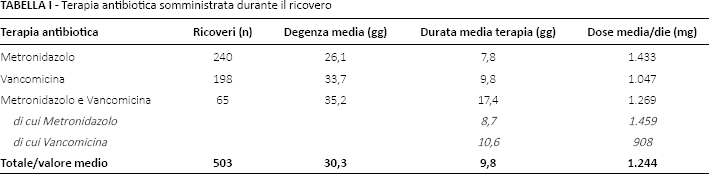
Nel 47,7% dei casi l'infezione da C. difficile è stata trattata con metronidazolo [durata media della terapia: 7,8 giornate (DS ± 5,18; range: 1-36) e dose media/die: 1433 mg (DS ± 308,65; range: 750-2000)], mentre nel 39,4% dei casi con vancomicina orale [durata media della terapia: 9,8 giornate (DS ± 5,22; range: 1-30) e dose media/die: 1047 mg (DS ± 624,23; range: 125-2000)] (Tab. I). Nel restante 12,9% dei casi i pazienti sono stati trattati con un regime che prevedeva durante il ricovero la somministrazione, in fasi successive, di entrambe le terapie antibiotiche.
Terapia antibiotica somministrata durante il ricovero
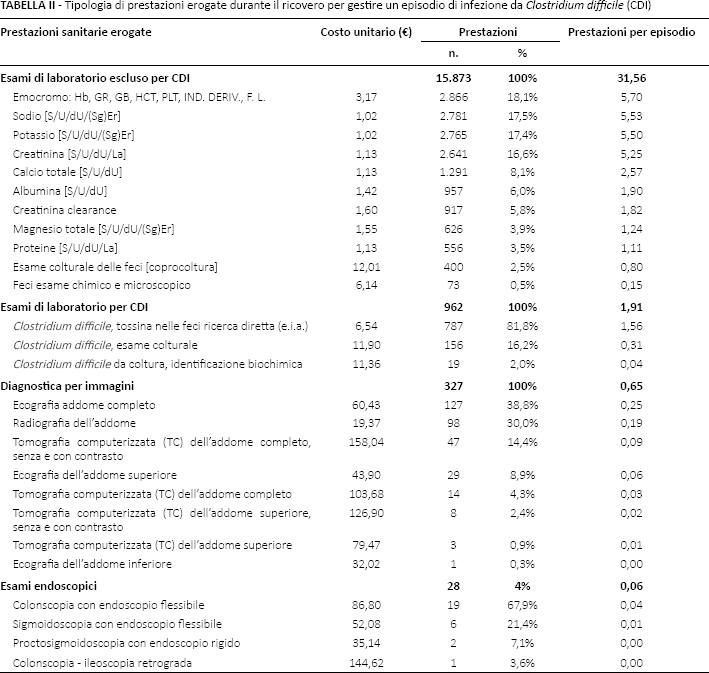
La Tabella II riporta in dettaglio la distribuzione delle prestazioni sanitarie imputabili alla presenza di un episodio di CDI. Gli esami di laboratorio (es. emocromo, sodio, potassio ecc.) sono quelli più frequentemente prescritti [numero medio esami per episodio: 31,56 (DS ± 50,26)]. Seguono gli esami per identificare l'infezione da C. difficile [numero medio test CDI per episodio: 1,91 (DS ± 1,91)] e la diagnostica per immagini [numero medio esami diagnostica per immagini per episodio: 0,65 (DS ± 1,089)]. Gli esami endoscopici sono stati eseguiti nel 5% delle CDI.
Tipologia di prestazioni erogate durante il ricovero per gestire un episodio di infezione da Clostridium difficile (CDI)
Durante il ricovero il paziente trascorre in media 0,8 (DS ± 3,58) giornate in terapia intensiva imputabili alla CDI (dato calcolato sul totale dei ricoveri); soltanto nell’8,0% dei ricoveri il paziente è effettivamente transitato in terapia intensiva [durata media 10,0 giornate (DS ± 8,38)].
Costo medio per episodio di CDI
Il costo medio per gestire un episodio di CDI è pari a €10.224,08 (DS ± €8.963,86). La principale voce di costo è rappresentata dalle giornate di ospedalizzazione necessarie per gestire l'episodio infettivo (oltre il 90% dell'importo totale) (Tab. III). Sebbene sia stato rilevato un maggior costo medio di trattamento nei maschi, rispetto alle femmine, la differenza di €1.384,36 non è comunque risultata statisticamente significativa (p = 0,10). Il costo medio dell'episodio, stratificato per età, è risultato inferiore per i pazienti con età >65 anni rispetto ai pazienti con ≤65 anni [€9.822,08 (DS ± €7.369,92) vs €11.866,01 (DS ± 13.595,70)]. In questo caso la differenza di €2.043,93 è risultata significativa (p = 0,04).
Costo medio per ricovero imputabile a infezione da Clostridium difficile (totale ricoveri)
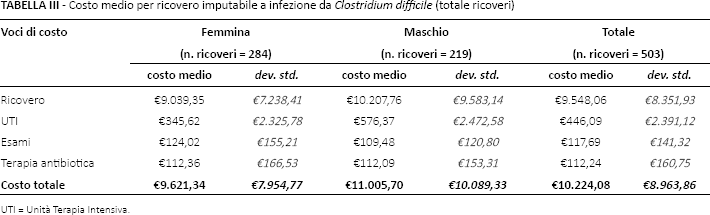
UTI = Unità Terapia Intensiva.
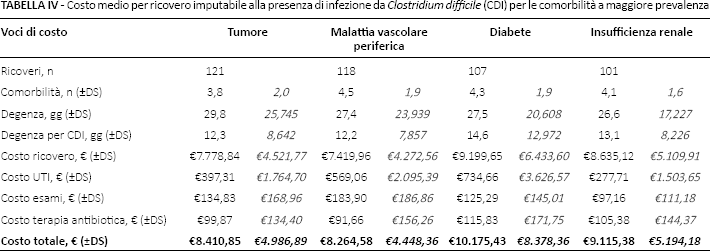
La Tabella IV riporta il costo medio per episodio di CDI distinguendo per le comorbilità a maggiore prevalenza: tumore, malattia vascolare periferica, diabete e insufficienza renale. A fronte di una sostanziale sovrapponibilità del numero di comorbilità, il paziente diabetico, in funzione di un maggiore numero di giornate di degenza associate alla gestione dell'episodio di CDI, ha determinato il più alto costo medio di trattamento. Soltanto la differenza rispetto al paziente con malattia cardiovascolare periferica è risultata significativa (p = 0,036).
Costo medio per ricovero imputabile alla presenza di infezione da Clostridium difficile (CDI) per le comorbilità a maggiore prevalenza
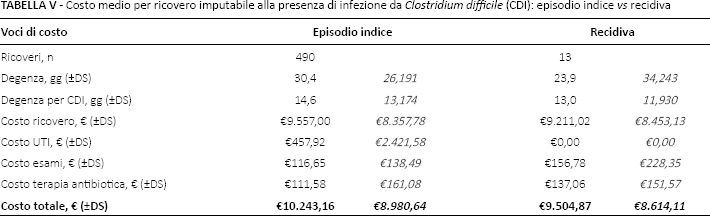
Episodio indice vs recidiva
Rispetto ai 488 pazienti considerati, 13 (2,7%) hanno riportato un successivo ricovero, a seguito di recidiva (Tab. V). Il costo medio per gestire l'episodio indice è risultato lievemente maggiore rispetto a quello determinato dalla recidiva [€10.243,16 (DS ± 8.980,64) vs €9.508,05 (DS ± €8.614,11)]. Tale differenza (€738,29) non è risultata statisticamente significativa (p = 0,77).
Costo medio per ricovero imputabile alla presenza di infezione da Clostridium difficile (CDI): episodio indice vs recidiva
Discussione
I risultati della presente analisi hanno mostrato come la principale voce di costo nel trattamento di un episodio nosocomiale di infezione da C. difficile sia costituita dall'aumento del numero di giornate di degenza attribuibili all'infezione. Rispetto al costo medio per episodio di CDI (€10.224), le giornate di degenza imputabili alla CDI (13,8 giornate medie per paziente) determinano oltre il 90% del costo totale (€9.994 per episodio). La durata dell'episodio riscontrata in questo studio sembrerebbe essere confermata dai risultati di due altre analisi (12, 13). La prima (12), una revisione della letteratura, che ha considerato i dati riferiti a 14 Paesi (il 47% degli studi riferito al Regno Unito), ha riportato una durata media dell'episodio di circa 18 giornate; la seconda (13), riferita a quattro Paesi europei, ha riportato aumenti della degenza ospedaliera per CDI pari a 16,1 giornate per l'Inghilterra, di 15,5 giornate per la Germania, di 13,7 giornate per la Spagna e di 12,6 giornate per i Paesi Bassi.
Il costo medio per episodio (€10.224) è risultato inferiore rispetto a quello determinato da una precedente esperienza (€14.023) condotta su 133 pazienti afferenti a un ospedale di Roma (7). La differenza, di circa €4.000, è determinata dalla maggiore durata di infezione riportata nello studio romano (19,0 giornate vs 14,6 giornate).
Il minore costo per episodio determinato in questa sede potrebbe essere letto anche alla luce di un differente profilo di comorbilità dei pazienti arruolati rispetto alla popolazione generale affetta da CDI. Se infatti consideriamo i risultati di un recente studio epidemiologico condotto in 40 centri italiani, notiamo come la percentuale di pazienti con CDI con almeno cinque comorbilità sia quasi doppia rispetto a quella riscontrata nella presente analisi (35,6% vs 18,9%) (14).
Un'altra variabile che potrebbe avere influenzato i risultati della presente analisi è la terapia antibiotica somministrata per gestire l'episodio. In realtà, più che il costo del trattamento farmacologico [vancomicina: €186,04 (DS ± 168,07); metronidazolo: €17,11 (DS ± 45,16)], la terapia antibiotica sembrerebbe poter influenzare la durata della gestione dell'episodio e quindi il costo associato. Infatti, escludendo i 65 casi nei quali sono state somministrate entrambe le terapie antibiotiche, l'utilizzo di vancomicina è apparso associato a un maggiore numero di giornate imputabili alla presenza dell'infezione rispetto alla somministrazione di metronidazolo [16,6 giornate (DS ± 15,1) vs 11,6 (DS ± 9,1); p<0,001]. Ciò ha determinato un costo medio di €11.722,62 (DS ± €10.370,99) per i 198 episodi gestiti con vancomicina, e di €8.071,73 (DS ± €6.138,95) per i 240 episodi trattati con metronidazolo. La differenza di €3.650,89 è risultata statisticamente significativa (p<0,01). Sebbene i due gruppi appaiano sovrapponibili per età media [metronidazolo: 75,9 anni (DS ± 16,7); vancomicina: 75,0 anni (DS ± 14,6)] e numero di comorbilità [metronidazolo: 3,3 (DS ± 1,8); vancomicina: 2,9 (DS ± 1,6)], purtroppo, poiché la CRF non ha raccolto informazioni sulla gravità dell'episodio di CDI, non è stato possibile verificare se le differenze sopra riportate (giornate di infezione e costo di trattamento) fossero determinate da una differente efficacia clinica di vancomicina rispetto a metronidazolo. Nonostante l'obiettivo dello studio sia di natura economica (la stima del costo medio per episodio nosocomiale di CDI), appare evidente come l'assenza di uno specifico indicatore di gravità costituisca un limite della presente analisi. In effetti, la natura retrospettiva dello studio non ha permesso di ricostruire la gravità degli episodi, mentre uno studio prospettico avrebbe consentito di raccogliere anche questo dato clinico.
Se confrontata rispetto a quella determinata dagli studi condotti da Asensio et al (11) (12,5%) e da Cioni et al (14) (14,6%), la percentuale di soggetti con recidiva trovata in questa sede risulta sensibilmente inferiore (2,7%). Tuttavia tale differenza dipende dalle definizioni di recidiva adottate. Nello studio di Asensio et al (11) essa è stata determinata dal numero di soggetti che entro 8 settimane dal primo episodio manifestavano il riacutizzarsi dell'infezione da C. difficile, mentre in quello condotto da Cioni et al (14) le settimane scendono a 4. Poiché l'obiettivo della presente analisi è principalmente economico (stima del costo ospedaliero di un episodio di CDI), a differenza dei due precedenti studi (11, 14), sono state considerate soltanto le recidive che hanno determinato un successivo ricovero ospedaliero con CDI. In conseguenza di ciò, con la finalità di avere un “adeguato” numero di recidive da confrontare con gli episodi indice, si è deciso di ampliare la finestra temporale a 12 settimane. La relativa analisi che ha confrontato il costo medio di trattamento tra episodio indice e recidiva non ha evidenziato differenze statisticamente significative (€10.243,16 vs €9.508,05; p = 0,61).
La sottoanalisi per le quattro comorbilità a maggiore prevalenza ha evidenziato che la presenza del diabete determina il più alto costo medio di trattamento. Questo risultato tuttavia potrebbe essere influenzato dal fatto che ognuno dei quattro gruppi di pazienti (tumore, malattia vascolare periferica, diabete e insufficienza renale) è caratterizzato dalla presenza di altre comorbilità. A parziale giustificazione si riporta che il numero medio di comorbilità è pressoché sovrapponibile tra i quattro gruppi (Tab. IV).
Probabilmente, il principale limite della presente analisi è da ricercarsi nella metodologia di valorizzazione delle risorse sanitarie adottate. Le giornate di degenza ospedaliera (ordinarie o in terapia intensiva), in assenza di uno specifico dato fornito dai controlli di gestione dei centri partecipanti, sono state valorizzate utilizzando dei costi per giornata riferiti a una precedente pubblicazione condotta in ambito italiano che, in realtà, riflette l'esperienza di un unico centro (11). Anche per gli esami di laboratorio e diagnostica, in assenza di specifici dati forniti dai controlli di gestione, è stato necessario identificare un metodo di valorizzazione, utilizzando le tariffe nazionali quale proxy dell'effettivo costo sostenuto dai centri ospedalieri. L'utilizzo di questo approccio, se da un lato può avere fornito dei costi non perfettamente corrispondenti alla realtà dei cinque centri ospedalieri, soprattutto per le giornate di degenza (ordinarie e in terapia intensiva) che costituiscono la principale componente del costo di un episodio di CDI, dall'altro ha probabilmente permesso di eliminare qualsiasi bias determinato dai criteri di valorizzazione delle risorse sanitarie eventualmente adottati dai controlli di gestione. Stratificando il dato di costo per centro ospedaliero, emerge però come in due centri la media del costo per episodio sia sensibilmente più alta rispetto a quella degli altri tre centri [€13.020,19 (DS ± €12.202,86) vs €8.120,19 (DS ± €4.329,67); p<0,0001]. Tale differenza trova spiegazione nel maggiore numero di giornate imputabili all'infezione [18,4 (DS ± 17,6) vs 11,7 (DS ± 6,0); p<0,0001]. Emerge ancora una volta la necessità di poter leggere i dati di costo anche alla luce della gravità dell'episodio.
Visto il lungo periodo di osservazione dello studio (48 mesi), un ulteriore possibile bias da tenere presente è la possibilità che nel tempo siano cambiate le modalità di gestione dell'episodio di CDI. In realtà, l'andamento piuttosto stabile del costo di trattamento nel quadriennio, fatta eccezione per il picco del 2012 [anno 2011: €9.404,47 (DS ± €7.942,35); anno 2012: €11.497,32 (DS ± €11.043,33); anno 2013: €9.528,20 (DS ± €7.227,93); anno 2014: €8.759,46 (DS ± €5.397,43)], sembrerebbe eliminare la presenza di tale bias.
Dall'analisi delle informazioni contenute nelle SDO è emerso come in circa i due terzi dei ricoveri la codifica per la diagnosi di “infezione intestinale da C. difficile” sia risultata assente. L'impossibilità di confrontare questo dato con quello di altre analisi condotte in ambito nazionale lascia aperto un interrogativo circa la codifica dell'infezione intestinale da C. difficile al quale, in questa sede, è difficile dare una risposta certa. Si potrebbe avanzare l'ipotesi che, nel caso in cui la CDI non costituisca uno dei principali motivi di ricovero ma, ad esempio, si presenti nel corso dello stesso, non venga codificata nella SDO. Tale comportamento, di fatto, porterebbe a una sottostima degli episodi di CDI.
Infine, anche se i centri ospedalieri partecipanti non garantiscono una totale rappresentatività del territorio nazionale, in quanto situati nel Nord e Centro Italia, quantomeno la numerosità dei soggetti arruolati è risultata superiore a quella di precedenti esperienze, consentendo quindi di fornire una più robusta stima del costo medio per episodio (7, 11).
Conclusioni
Questi risultati, seppure con alcune limitazioni, danno evidenza del peso economico determinato dal costo ospedaliero associato alla gestione di un episodio di infezione da C. difficile. Una recente analisi europea ha stimato in circa 3 miliardi di euro il costo annuale per trattare la CDI (15). Nell'ottica di un'ottimizzazione della terapia antibiotica (antimicrobial stewardship), particolare attenzione andrà quindi posta sia sulla riduzione dei fattori di rischio per infezione da C. difficile e sue ricorrenze (infection control) sia sulla futura disponibilità di trattamenti innovativi volti a ridurne il manifestarsi, con conseguente risparmio di giornate di degenza e costi correlati.
Footnotes
Financial support: This research was made possible by an educational grant from MSD Italia srl.
Conflict of interest: The authors declare that they have no conflict of interest related to the article.
