Abstract
The cost of antibiotic therapy and antibiotic resistance for complicated intra-abdominal infections (cIAIs) and complicated urinary tract infections (cUTIs) in Italy
Objective
To assess costs associated with the treatment of community-acquired cIAIs and cUTIs, from the Italian National Health Service perspective.
Methods
A retrospective observational cohort study was conducted. This study analyzed the charts of patients discharged from one Italian hospital between January 1 and December 31, 2015, with a primary diagnosis of community-acquired cIAIs or cUTIs. Patient characteristics, diagnosis, cost and length of antibiotic therapy, cost and length of hospital stay and antibiotic resistance were all recorded. Costs were calculated in Euros at 2015 values.
Results
The records of 324 patients (mean age 59.0 years; 48.8% males) were analyzed, 239 with cIAIs (mean age 59.9 years; males 53.2%) and 85 with cUTIs (mean age 56.5 years; males 38.8%). The average cost of care for a patient hospitalized due to cIAI was €8,519 (±€7,239) and due to cUTI was €3,866 (±€2,915). The average cost of the antibiotic therapy for a patient with cIAI was €503 (±€1,059) and with cUTI was €239 (±€526). Patients with antibiotic resistance received additional days of antibiotic therapy (cIAI: +9.5 days - p<0.0001; cUTI: +17.3 days - p<0.0001). Furthermore, they incurred in additional hospitalization costs (cIAI: €933 - p<0.0001; cUTI: €272 - p<0.0001).
Conclusions
These findings show that antibiotic resistance could increase the cost of care of community-acquired cIAIs or cUTIs.
Keywords
Introduzione
La resistenza agli antibiotici, o antibiotico-resistenza, si manifesta ogniqualvolta un antibiotico atto a contrastare uno specifico batterio non riesce più a “ucciderlo” o a impedirne la proliferazione (1). L'antibiotico-resistenza può essere “intrinseca” oppure “acquisita” (1). Nel primo caso coincide con la naturale resistenza dei batteri a determinati antibiotici; nel secondo caso, invece, si presenta quando batteri normalmente sensibili agli antibiotici diventano resistenti a seguito di modificazioni genetiche (1). Seppure le mutazioni genetiche dei batteri rappresentino un fenomeno naturale, un uso eccessivo e improprio degli antibiotici ne accelera la comparsa e la diffusione. (1). Nella maggior parte dei casi l'antibiotico-resistenza determina un allungamento del decorso della malattia, mentre nei casi più gravi può causare anche il decesso del paziente (1).
La presenza di antibiotico-resistenze viene riscontrata più frequentemente nelle infezioni che insorgono durante il ricovero ospedaliero, più propriamente conosciute come infezioni correlate all'assistenza (2). Tra queste, le infezioni complicate del tratto urinario (complicated urinary tract infection, cUTI) o intraddominali (complicated intra-abdominal infection, cIAI) rivestono maggiore importanza per diffusione epidemiologica e gravità clinica. Le infezioni del tratto urinario (UTI) costituiscono il 20,8% delle infezioni correlate all'assistenza, di cui il 35,6% in forma complicata (cUTI), sostenute nel 77,6% dei casi da batteri Gram-negativi quali Escherichia e Pseudomonas aeruginosa (3). Le infezioni intraddominali (IAI) spiegano poco meno del 6% delle infezioni correlate all'assistenza, e quasi tutte sono complicate (cIAI) (4). Anche quest'ultime sono causate principalmente da batteri Gram-negativi quali Enterobacteriaceae, P. aeruginosa e Acinetobacter spp. (5–7).
L'infezione che insorge durante il ricovero ospedaliero, provocata dalle resistenze generate da batteri Gram-negativi, determina un prolungamento della degenza con un conseguente aggravio dei costi ospedalieri (8). Secondo i risultati di uno studio osservazionale retrospettivo spagnolo, il costo medio per paziente con P. aeruginosa MDR (Multi Drug Resistant) è stato tre volte maggiore rispetto a quello di un paziente con ceppo sensibile all'antibioticoterapia (€15.265 vs €4.933) (9). Una successiva analisi, condotta in Italia con l'obiettivo di stimare i costi di gestione delle cIAI a carico del Servizio Sanitario Nazionale (SSN) italiano (10), ha mostrato come il fallimento della prima terapia antibiotica sia predittore dell'incremento dei giorni di terapia antibiotica (+8,2 gg), della degenza ospedaliera (+11 gg) e dei costi di ospedalizzazione (pari a €5.592 - circa 3 volte rispetto a quelli associati al successo clinico).
I tassi di resistenza agli antibiotici in Italia si mantengono tra i più alti in Europa. In particolare, alcune regioni italiane, ad esempio la Campania, sono state oggetto di intervento dell'ECDC (European Centre for Disease prevention and Control) e di recenti politiche regionali di sorveglianza (1, 3, 11). Oltre la sorveglianza clinica (raggiungimento dei livelli assistenziali di appropriatezza), diviene fondamentale stimare anche l'impatto economico conseguente al mancato controllo di queste infezioni con l'obiettivo di ottimizzare le risorse sanitarie disponibili.
Obiettivo
La presente analisi ha avuto come obiettivo la stima del costo della terapia antibiotica somministrata per il trattamento delle infezioni intraddominali e urinarie complicate. Inoltre, nei casi in cui i dati raccolti lo hanno consentito, è stata fornita anche una stima del costo delle antibiotico-resistenze.
Metodi
Disegno dello studio
Lo studio, osservazionale e retrospettivo, ha considerato i pazienti afferenti all'Azienda Ospedaliera di Rilievo Nazionale Antonio Cardarelli di Napoli (d'ora in poi nel testo “Centro”). I dati raccolti sono stati analizzati nel rispetto della normativa in materia di privacy e, al fine di garantire l'anonimato dei pazienti nel rispetto del “Codice di tutela dei dati personali” (D. Lgs. 196/03) e della deliberazione del Garante per la Protezione dei Dati Personali, vengono qui presentati in forma aggregata (12).
I ricoveri, associati a episodi di cIAI o cUTI, sono stati identificati sulla base delle informazioni cliniche indicate nelle Schede di Dimissione Ospedaliera (SDO) riferite all'anno 2015 (periodo di osservazione dell'analisi). Nello specifico, le SDO sono state individuate grazie a un elenco di codici di diagnosi disponibile nella Tabella Supplementare S1 (Elenco codici ICD-9. Disponibile online su www.grhta.com) e procedure potenzialmente associabili a complicanze post-operatorie per interventi all'addome e/o alle vie urinarie e/o comorbilità. Così facendo, in prima battuta, sono state individuate circa 800 SDO. Tra queste, successivamente, sono state considerate solo quelle riferite a ricoveri effettuati in reparti di urgenza e terapia intensiva, caratterizzati da una degenza superiore alle tre giornate poiché, sulla base della casistica del Centro, generalmente associati a infezioni intraddominali e urinarie complicate.
Selezione dei pazienti ricoverati
La definizione dei pazienti oggetto della presente analisi è avvenuta applicando i seguenti criteri:
di inclusione
Diagnosi clinica confermata di cUTI o cIAI secondo evidenza, referto TAC o altre indagini radiografiche, in aggiunta a esami ematochimici e relazione di interventi chirurgici.
Età uguale o maggiore a 18 anni.
Valutazione completa della cartella clinica e quindi del percorso del paziente.
di esclusione
Età inferiore ai 18 anni.
Solo diagnosi anamnestica o clinica senza evidenza radiografica o chirurgica.
Ricovero inferiore alle 3 giornate.
Pielonefriti non acute.
Raccolta dati
La raccolta dei dati, effettuata mediante consultazione per ogni ricovero della rispettiva cartella clinica (individuata grazie alla relativa SDO), ha permesso di descrivere le principali caratteristiche anagrafiche dei pazienti (data di nascita e sesso), oltre a una serie di informazioni riguardanti i ricoveri ospedalieri, il tipo di infezione (cIAI o cUTI), la terapia antibiotica somministrata e l'eventuale presenza di antibiotico-resistenze. Nello specifico, per ogni ricovero è stato possibile risalire alla data di ammissione e dimissione, al numero di giornate trascorse in terapia intensiva (Intensive Care Unit, ICU), al reparto di dimissione, al DRG e alla relativa tariffa rimborsata e all'eventuale decesso del paziente. Le informazioni raccolte per gli antibiotici hanno permesso di determinare per ogni singolo paziente il numero e la durata complessiva delle terapie somministrate durante il ricovero ospedaliero. Oltre a ciò, per ogni singolo antibiotico somministrato, è stato possibile individuare la data di inizio e fine somministrazione, la via di somministrazione, la dose/die e il costo di acquisto sostenuto della farmacia ospedaliera del Centro. Infine, l'incrocio dei dati contenuti nelle cartelle cliniche con quelli della microbiologia, ha consentito di verificare l'esecuzione (o meno) dell'antibiogramma. L'esame, quando effettuato, ha permesso di indagare l'eventuale presenza di resistenze e il tipo di patogeno.
Analisi dei dati
In primo luogo, è stata fornita una breve descrizione delle caratteristiche dei pazienti (età e sesso) suddivisi per tipologia di infezione. Successivamente sono stati esaminati i ricoveri ospedalieri e le terapie antibiotiche somministrate. I primi sono stati valorizzati sulla base della tariffa DRG associata, le seconde considerando il prezzo di cessione a carico della farmacia ospedaliera del Centro. Per entrambe le infezioni, oltre ai costi di trattamento, sono state presentate altre informazioni quali, ad esempio, la durata del ricovero o la durata del trattamento antibiotico, la distribuzione dei DRG o della terapia antibiotica. Le giornate e il costo medio della terapia antibiotica sono stati stratificati per il numero di antibiotici somministrati durante il ricovero, alla ricerca di un'eventuale correlazione. Sono stati inoltre identificati i casi in cui, durante il ricovero ospedaliero, è stato effettuato l'antibiogramma. Per questi si è poi proceduto a verificare se l'esecuzione dell'esame avesse una qualche relazione con il numero di antibiotici somministrati e/o il costo di trattamento. Infine, limitatamente ai casi in cui è stato effettuato l'antibiogramma, è stata condotta un'analisi sulle antibiotico-resistenze alla ricerca di eventuali associazioni con la durata e/o il costo della terapia antibiotica e/o la presenza di resistenza documentata.
Analisi statistica
Poiché lo studio, osservazionale retrospettivo, è stato condotto in un solo Centro, non è stata fatta alcuna stima della dimensione e della potenza statistica degli episodi/ricoveri oggetto della presente analisi. Le variabili quantitative sono state descritte come valore medio (± deviazione standard), mentre quelle categoriche come valore numerico (percentuale). Quando possibile, applicando il test t di Student (a due code), è stata valutata la significatività delle differenze tra le variabili rilevate/elaborate per le due infezioni esaminate. Ciò è stato fatto con l'obiettivo di evidenziare se tra le due tipologie di infezioni fossero presenti delle differenze nei consumi di risorse sanitarie. L'analisi è stata supportata dai programmi Microsoft® Excel® per Windows® (Microsoft Corporation, Seattle, WA, USA) e SPSS® versione 13.0 per Windows® (SPSS Inc., Chicago, IL, USA).
Risultati
Caratteristiche generali
In totale, con riferimento all'anno 2015, sono stati raccolti i dati per 324 pazienti ricoverati [59,0 anni (±18,9); maschi 48,8%], di cui 239 con diagnosi di cIAI [59,9 anni (±18,9); maschi 52,3%] e 85 con diagnosi di cUTI (56,5 anni (±18,8); maschi 38,8%].
Ricoveri ospedalieri
Tra gli episodi di infezione intraddominale complicata, la Chirurgia d'Urgenza è stato il reparto con il maggior numero di dimissioni (n = 111; 46,4%). In caso di infezione complicata del tratto urinario, in ordine decrescente, i reparti con più dimissioni sono stati Medicina (n = 34; 40,0%), Urologia (n = 26; 30,6%) e Nefrologia (n = 18; 21,2%). Nell’84,9% dei casi di cIAI e nel 90,6% dei casi di cUTI il motivo di dimissione è associato alla risoluzione dell'episodio. Il tasso di mortalità riscontrato durante la degenza è stato maggiore per le infezioni intraddominali complicate (cIAI: 7,9%; cUTI 3,5% - p = 0,2).
La degenza media di un ricovero per cIAI è stata di 18,6 giornate (±15,5), di cui 2,4 (±8,6) trascorse in terapia intensiva; quella associata al ricovero per cUTI è stata di 19,2 giornate (±15,2) con un tempo medio trascorso in terapia intensiva praticamente nullo [0,1 giornate (±0,6)]. Per ciascun DRG, a livello di tariffa, è definita una media di degenza oltre la quale il ricovero viene considerato anomalo (oltre soglia): ciò si è verificato in 29 casi di cIAI e in 26 casi di cUTI (cIAI: 12,1%; cUTI: 30,6% - p = 0,0001).
I 324 ricoveri hanno determinato un costo complessivo (rimborso tariffa DRG) a carico del SSN pari a €2.364.590, di cui €2.035.984 (86,1%) per cIAI ed €328.606 per cUTI (13,9%). Significativamente superiore (p<0,0001) è il costo medio del ricovero associato a un episodio di cIAI [€8.519 (±€7.239)] rispetto a quello di cUTI [€3.866 (±€2.915)]. I DRG 569 (Interventi maggiori su intestino crasso e tenue con CC con diagnosi gastrointestinale maggiore), 204 (Malattie del pancreas eccetto neoplasie maligne) e 165 (Appendicectomia con diagnosi principale complicata senza CC) rappresentano circa il 50% dei ricoveri per infezione intraddominale complicata. In presenza d'infezione complicata del tratto urinario sono i DRG 321 (Infezioni del rene e delle vie urinarie, età >17 anni senza CC), 320 (Infezioni del rene e delle vie urinarie, età > 17 anni con CC) e 305 (Interventi su rene e uretere, non per neoplasia senza CC) a coprire oltre il 70% dei ricoveri.
Terapia antibiotica
La terapia antibiotica somministrata durante il ricovero ha assorbito mediamente 16,1 giornate (±13,6) e 17,8 giornate (±13,7) per il trattamento delle cIAI e cUTI, rispettivamente. La differenza di circa 2 giornate non è risultata significativa (p = 0,33). In entrambi i casi la copertura relativa, data dal rapporto tra numero di giornate in terapia antibiotica e degenza, si attesta attorno al 90% (cIAI = 86,6%; cUTI = 92,7% - p = 0,14). Nel 92,6% dei casi la terapia antibiotica è iniziata nella prima giornata del ricovero (cIAI = 91,6%; cUTI = 95,3% - p = 0,26).
Il costo complessivo della terapia antibiotica a carico della struttura ospedaliera è stato, a fronte di 9.262 (cIAI: 6.602; cUTI: 2.660) giornate di trattamento erogate, pari a €140.598, di cui €120.272 per cIAI (85,5%) ed €20.326 per cUTI (14,5%). Mediamente il costo per la gestione di un episodio di cIAI o cUTI determinato dalla terapia antibiotica è stato di €503 (±1.059) e di €239 (±526), rispettivamente. La differenza di €264 è risultata statisticamente significativa (p = 0,003).
I principi attivi più frequentemente utilizzati nel trattamento delle infezioni intraddominali complicate sono stati meropenem (20,9%), metronidazolo (14,1%) e ceftriaxone (14,1%). Mentre sono levofloxacina (17,0%), meropenem (16,3%) e ceftriaxone (15,9%) gli antibiotici maggiormente prescritti nella gestione delle infezioni complicate del tratto urinario.
Le Figure 1 e 2, rispettivamente per cIAI e cUTI, riportano la durata media e il costo medio della terapia antibiotica in funzione del numero di antibiotici somministrati durante il ricovero ospedaliero. In entrambi i casi si evidenzia un'associazione tra il numero di antibiotici somministrati e il numero delle giornate di terapia (cIAI: R2 = 0,9514; cUTI: R2 = 0,9472) o il costo medio della terapia (cIAI: R2 = 0,9846; cUTI: R2 = 0,9343).
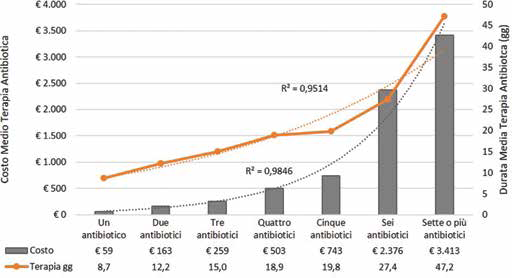
Durata media e costo medio della terapia antibiotica per numero di antibiotici (cIAI).
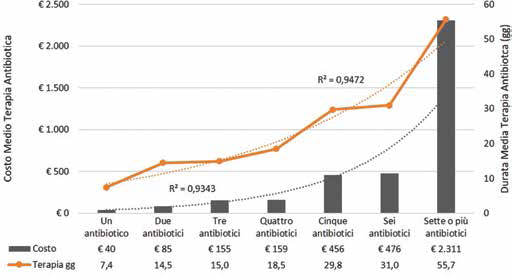
Durata media e costo medio della terapia antibiotica per numero di antibiotici (cUTI).
Antibiogramma e antibiotico-resistenze
In caso di infezione complicata intraddominale l'antibiogramma è stato effettuato nel 32,6% dei casi (n = 78); tale percentuale è poco superiore (p = 0,37) in caso di infezione complicata del tratto urinario (37,6%; n = 32). Quando richiesto, l'antibiogramma è stato effettuato mediamente 12,5 giorni (±14,0) dall'inizio della terapia antibiotica [cIAI: 12,3 giorni (±12,3); cUTI: 13,0 giorni (±17,7) - p = 0,836]. Nel complesso, solo nel 20% dei casi la terapia antibiotica è risultata mirata, ovvero impostata a seguito del riscontro della microbiologia.
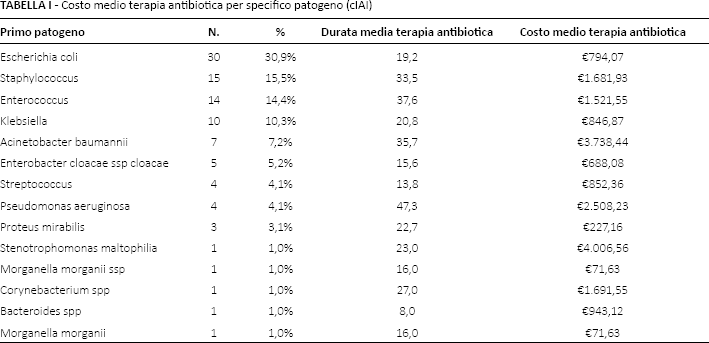
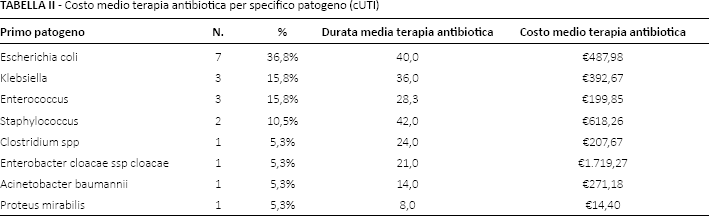
Nelle cIAI circa il 70% dei patogeni è rappresentato da Escherichia coli (30,9%), Staphylococcus (15,5%), Enterococcus (14,4%) e Klebsiella (10,3%) (Tab. I). Le differenze nel costo medio associato alla terapia antibiotica per trattare questi quattro patogeni (a maggiore concentrazione - almeno 10 casi) non sono risultate significative. Gli stessi patogeni sono presenti anche nella maggior parte (circa l’84%) degli antibiogrammi effettuati in caso di cUTI (E. coli: 36,8%; Klebsiella: 15,8%; Enterococcus: 15,8%; Staphylococcus: 10,5%) (Tab. II).
Costo medio terapia antibiotica per specifico patogeno (cIAI)
Costo medio terapia antibiotica per specifico patogeno (cUTI)
Confrontando il numero di antibiotici somministrati per la variabile “antibiogramma” si nota come, a parità di numero di antibiotici, il costo medio di trattamento sia sempre maggiore in presenza dell'esame di laboratorio (Tab. III). In assenza di antibiogramma la distribuzione degli episodi è maggiormente concentrata nelle classi da uno a tre antibiotici, mentre in presenza dell'esame la concentrazione degli episodi aumenta nelle classi da quattro a sette o più antibiotici.
Costo medio (CM) terapia con o senza antibiogramma
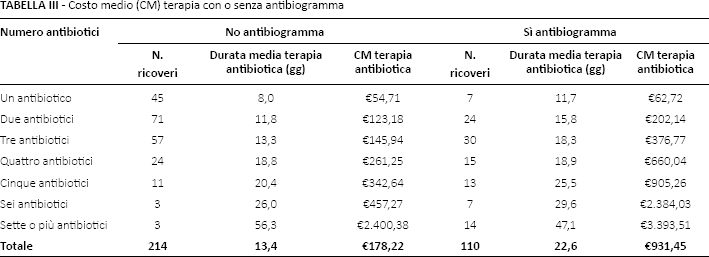
Nel 65,4% (n = 51) degli antibiogrammi effettuati in caso di cIAI è stata rilevata la presenza di una antibiotico-resistenza; tale percentuale scende al 43,7% (n = 14) in caso di cUTI.
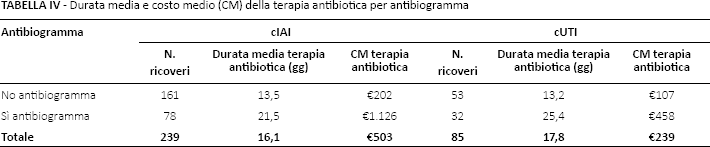
La Tabella IV riporta, suddiviso per tipo di infezione, il costo medio della terapia antibiotica calcolato in funzione dell'esecuzione dell'antibiogramma. Per entrambe le infezioni l'esame è stato eseguito in pazienti caratterizzati da una maggiore durata della terapia antibiotica e da un conseguente maggiore costo di trattamento. I pazienti con cIAI e antibiogramma (n = 78) hanno evidenziato una significativa maggiore durata della terapia antibiotica [21,5 (±16,1) vs 13,5 (±11,3); p = 0,0001] e un significativo maggior costo di trattamento [€1.126 (±€1.541) vs €202 (±€494); p<0,00001] rispetto a quelli che invece non erano stati sottoposti all'esame di laboratorio. Lo stesso risultato si evidenzia anche per i soggetti con cUTI [giornate di trattamento: 25,4 (±18,1) vs 13,2 (±7,2); p = 0,0002 - costo di trattamento: €458 (±€803) vs €107 (±€126); p = 0,02].
Durata media e costo medio (CM) della terapia antibiotica per antibiogramma
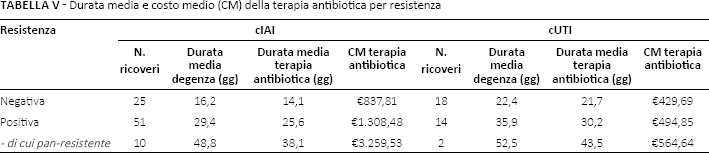
Tra le infezioni intraddominali complicate la presenza di una resistenza documentata è associata a un aumento della degenza (+13,2 giorni; p = 0,0005), della durata (+11,5 giorni; p = 0,0002) e del costo della terapia antibiotica (+€471; p = 0,18) rispetto all'assenza documentata di resistenze (Tab. V). Lo stesso scenario si presenta per le infezioni complicate del tratto urinario; la resistenza è associata a un aumento sia della degenza (+13,5 giorni; p = 0,09) che della durata (+8,5 giorni; p = 0,24) e del costo della terapia antibiotica (+€65; p = 0,82) (Tab. V). Tra i casi con resistenza documentata quelli pan-resistenti (cIAI = 10; cUTI = 2) sono caratterizzati da una maggiore degenza, durata e costo della terapia antibiotica (Tab. V).
Durata media e costo medio (CM) della terapia antibiotica per resistenza
Discussione
La presente analisi, osservazionale retrospettiva, ha cercato di fornire alcune informazioni in merito al costo generato dalla terapia antibiotica somministrata nel trattamento delle infezioni intraddominali e urinarie complicate. L'analisi, riferita all'Azienda Ospedaliera di Rilievo Nazionale Antonio Cardarelli di Napoli, si è basata su 324 ricoveri effettuati nel 2015. Di questi, 239 hanno riguardato episodi di cIAI e 85 di cUTI.
I ricoveri sono stati presentati in termini di degenza e spesa a carico dell'SSN. Oltre a questi elementi descrittivi, per ciascuno di essi è stata confrontata la degenza rispetto a quella “soglia” definita dal DRG corrispondente. Nel 12,1% e 30,6% dei casi rispettivamente per cIAI e cUTI, la degenza è stata “anomala”, ovvero oltre soglia. Tali percentuali sono risultate tre e sette volte superiori, rispettivamente, a quella indicata, pari al 4%, per la Regione Campania dal Rapporto SDO 2015 (13). Questo dato, se considerato quale indicatore surrogato della gravità di malattia, potrebbe indicare una maggiore complessità dei casi qui selezionati.
La sensibile differenza nel costo medio del ricovero tra cIAI e cUTI (€4.635 - p<0,0001) potrebbe essere in parte spiegata dal fatto che circa il 70% dei DRG in presenza di infezione intraddominale complicata sono chirurgici, mentre tale percentuale scende al 33% per le infezioni complicate del tratto urinario.
L'assenza di un criterio clinico per definire il successo o l'insuccesso della terapia antibiotica rappresenta probabilmente il principale limite dello studio. Va tuttavia ricordato che l'obiettivo dell'analisi riguarda la stima del costo delle terapie antibiotiche (e antibiotico-resistenze) e non quello del successo o insuccesso della terapia antibiotica somministrata. Tuttavia, la risoluzione dell'episodio, quale motivo di dimissione, può essere assunta come proxy del successo terapeutico. Così facendo, la risoluzione dell'episodio è stata dell’84,9% per le cIAI e del 90,6% per le cUTI.
Gli antibiotici maggiormente utilizzati sono stati ceftriaxone, meropenem, metronidazolo e levofloxacina. In circa il 90% dei casi la terapia antibiotica è stata somministrata nella prima giornata del ricovero con una durata media di 16,6 (±13,6) giorni e una spesa media di €434 (±€955). Fra le molecole più utilizzate come prima linea va sottolineato il ricorso in 85 casi (26,2%) a una cefalosporina (ceftriaxone) e in 78 casi (24,4%) a un carbapenemico (meropenem). È stata evidenziata un'associazione tra il numero degli antibiotici somministrati e il numero delle giornate di terapia (cIAI: R2 = 0,9514; cUTI: R2 = 0,9472) o il costo medio (cIAI: R2 = 0,9846; cUTI: R2 = 0,9343). Il maggiore ricorso alla successiva somministrazione di antibiotici (nel 54,6% dei casi sono stati somministrati più di due farmaci) è associato a un prolungamento della durata della terapia antibiotica e a un aumento dei costi a essa associati. Questo risultato trova conferma in quanto riportato nello studio di Dalfino e colleghi (10), dove un maggiore numero di antibiotici rappresenta un forte predittore di aumento dei costi di trattamento.
L'antibiogramma è stato mediamente effettuato in circa un terzo del campione (34,0%) a 12,5 giorni dall'inizio della terapia antibiotica. Anche nello studio condotto da Dalfino e colleghi (10) l'esame è stato effettuato in un numero limitato di pazienti ricoverati (18,5%). Gli stessi Autori affermano inoltre come iniziare un trattamento antibiotico con una terapia empirica possa determinare un aumento delle giornate di ricovero (+11 giornate) e un aumento dei costi associati alla gestione delle cIAI (+€5.500). Conseguentemente, visto che anche nella presente analisi i pazienti con antibiogramma presentano una degenza più lunga (+10,6 giornate; p<0,0001) e un aumento del costo della terapia antibiotica (+€753; p<0,0001), si potrebbe ipotizzare che l'esame venga richiesto a fronte di una risposta non adeguata alla terapia empirica somministrata.
L'antibiogramma è stato effettuato in soli 110 casi. La presenza di un'antibiotico-resistenza, rilevata nel 59,1% di questi casi, è stata associata, rispetto ai casi con esito negativo, a un aumento della degenza (cIAI: 13,2 giorni - p = 0,0005; cUTI: 13,5 giorni - p = 0,09), della durata (cIAI: 11,5 giorni - p = 0,0002; cUTI: 8,5 giorni - p<0,24) e del costo della terapia antibiotica (cIAI: €471 - p = 0,18; cUTI: €65 - p = 0,82) (Tab. V). Dal confronto sono stati esclusi tutti i casi per i quali non è stato effettuato l'antibiogramma, anche se per questi ultimi potrebbe essere plausibile ipotizzare l'assenza di una resistenza. Considerando anche questi ultimi casi, le differenze tra i due gruppi sarebbero risultate più marcate.
Purtroppo il campione qui analizzato non ha permesso di condurre una più ampia analisi della variazione del carico assistenziale in funzione della presenza di resistenza per uno specifico patogeno o più patogeni (Multi Drug Resistance); aspetto che è stato invece oggetto di una revisione della letteratura condotta da Gandra e colleghi (14). Tale analisi ha mostrato che i costi di gestione della resistenza per un patogeno variano con un fattore moltiplicativo compreso tra 2 e 25 volte rispetto allo stesso patogeno con sensibilità alla terapia antibiotica impostata (14).
Lo studio condotto da Dalfino e colleghi (10), oltre alla percentuale di pazienti con antibiogramma, ha permesso di riscontrare i risultati di costo qui ottenuti. Il confronto è però limitato alle sole cIAI in quanto Dalfino e colleghi (10) hanno raccolto, nel corso del 2009, le informazioni per 260 pazienti ricoverati in quattro Centri (Bari, Firenze, Torino e Verona) con diagnosi di infezione intraddominale complicata. I pazienti sono risultati mediamente più giovani rispetto a quelli qui osservati (48,9 anni vs 59,9 anni), mentre in entrambi i casi più del 50% dei pazienti è di sesso maschile. Il costo medio per il ricovero, pari a €4.385, è risultato sensibilmente inferiore a quello trovato in questa sede (€8.519). Questa differenza potrebbe essere spiegata dalla diversa metodologia seguita. Nello studio di Dalfino e colleghi (10) i costi dei ricoveri sono stati calcolati al netto delle procedure chirurgiche e quindi inferiori alle tariffe DRG qui considerate. Anche per la terapia antibiotica somministrata si riscontra una sensibile differenza (€1.943 vs €503); questa potrebbe essere in parte spiegata da differenti prezzi di acquisto, in quanto riferiti a diversi momenti temporali (2009 vs 2015), e dai diversi principi attivi somministrati (ampicillina, amoxicillina, piperacillina, tazobactam rispetto a ceftriaxone, meropenem, metronidazolo).
Poiché non è stato possibile risalire al reale importo rimborsato al Centro, la stima del costo del ricovero ospedaliero è stata effettuata utilizzando come proxy le tariffe DRG adottate dalla Regione Campania. Ciò non ha permesso di evidenziare eventuali differenze di costo tra ricoveri la cui degenza sia risultata superiore o inferiore rispetto a quella soglia. Come conseguenza non sono state condotte analisi finalizzate a confrontare il costo del ricovero rispetto a parametri quali, ad esempio, la durata della degenza, la presenza di resistenze, oppure l'esecuzione dell'antibiogramma.
Oltre ai limiti già citati (antibiogrammi effettuati, successo terapeutico) si ricorda che, nonostante l'ampia numerosità, essendo il campione riferito a un unico Centro, i risultati potrebbero non essere rappresentativi dell'intera realtà italiana. Non è stato inoltre possibile fornire alcun dato sull'appropriatezza delle terapie antibiotiche somministrate, mentre il costo della terapia antibiotica e delle antibiotico-resistenze è finalizzato al solo costo della terapia farmacologica somministrata, escludendo, di fatto, altre voci di spesa quali esami diagnostici, test di laboratorio, visite ecc. I nostri risultati vanno tuttavia nella direzione di identificare alcuni dei driver dell'aumento di costo della gestione delle infezioni ospedaliere. Una revisione qualitativa ed esaustiva di tali driver/determinanti è offerta da un recente Policy paper dall'OCSE (Organizzazione per la Cooperazione e lo Sviluppo Economico) in cui si descrivono come principali responsabili dell'aumento dei costi sanitari in presenza di infezioni resistenti: (i) l'utilizzo di terapie di seconda linea più selettive, aggressive e più costose secondo una strategia di “escalation” a partire da una terapia empirica, (ii) l'aumento dell'intensità di cura per trattare le resistenze (reinterventi, permanenza in ICU, isolamento); (iii) il prolungarsi della degenza con conseguente aumento delle risorse, strumentali e umane, coinvolte, e (iv) l'utilizzo indiscriminato di terapie selettive e costose come prima linea a fronte del sospetto di resistenza secondo, quindi, una strategia di “de-escalation” indiscriminata (15). I nostri dati non consentono di isolare questi pattern clinici ma lasciano supporre che vi siano anche nel Centro aree di miglioramento che richiedono una riflessione più approfondita sull'impatto clinico ed economico della governance degli antibiotici.
Conclusioni
Oltre ai vantaggi clinici, una somministrazione efficiente delle terapie antibiotiche nella gestione delle cIAI e delle cUTI dovrebbe accompagnarsi a un attento monitoraggio delle resistenze locali ed essere indirizzata da dati tempestivi di microbiologia, raccolti anche attraverso sistemi di sorveglianza antimicrobica. Similmente ad altre, la presente analisi mostra come i casi di cIAI e cUTI in cui la terapia è stata impostata correttamente (empiricamente o in presenza di antibiogramma) possano determinare, rispetto agli altri casi, un risparmio per l'SSN oltre a una eventuale maggiore redditività dei ricoveri per le strutture ospedaliere (minore degenza a parità di tariffe rimborsate).
Footnotes
Financial support: This research was made possible by an educational grant from MSD Italia srl.
Conflict of interest: The authors declare that they have no conflict of interest related to the article.
