Abstract
Cost analysis of residual viremia detected by two real-time PCR assays for response-guided (dual or triple) therapy of HCV genotype 1 infection
Introduction
The duration of interferon-based dual and triple therapies for HCV-G1 is determined by assessment of early viral kinetics. We conducted a cost analysis to determine the mean cost of dual or triple therapy treatment for a patient with HCV-G1, where the therapy duration (24 or 48 weeks) is guided by HCV-RNA assay.
Methods
HCV-RNA was assessed by two widely used real-time PCR-based assays, Cobas Ampliprep/Cobas TaqMan (CAP-CTM) and Real-Time HCV (ART). As far as the dual therapy (PegINFα-2b and RBV) is concerned, at week 12 of treatment 16.0% of patients (27/169) were eligible to receive a shorter duration of therapy (24 weeks) according to CAP-CTM and 8.9% (15/169) according to ART: 26 patients achieved SVR (15.4%) with CAP-CTM and 15 with ART (8.9%). With regard to triple therapy (TPV, PegINFα-2a and RBV), at week 12 of treatment 59.6% of patients (31/52) were eligible to receive a shorter duration of therapy (24 weeks) according to CAP-CTM and 28.8% (15/52) according to ART: 30 patients achieved SVR (57.7%) with CAP-CTM and 13 with ART (25.0%). The cost analysis was conducted from the perspective of the Italian National Health Service (NHS). Only drug (TPV, PegINFα-2a, PegINFα-2b and RBV) and test (CAP-CTM and ART) costs were taken into account. Ex-factory prices (included all discounts) and national tariffs were used to calculate drug consumptions and tests, respectively. Costs were assessed in Euros 2015.
Results
With regard to dual therapy, the overall mean treatment cost per patient with CAP-CTM (€9,572.77) was lower than with ART (€9,876.19). With regard to triple therapy, the overall mean treatment cost per patient was lower with CAP-CTM (€31,354.40) than with ART (€33,155.26).
Conclusions
CAP-CTM HCV-RNA assay was cost-saving from the Italian NHS perspective compared with ART HCV-RNA assay in the dual (-€303.42 per patient) and triple (-€1,800.96 per patient) HCV therapy.
Introduzione
L'infezione cronica da virus dell'epatite C (HCV) colpisce circa 130-150 milioni di persone in tutto il mondo e un significativo numero di questi soggetti svilupperà cirrosi o carcinoma epatocellulare (1). Più di 350.000 persone all'anno muoiono a causa delle complicanze correlate all'HCV (1).
Per quanto riguarda il panorama nazionale, attualmente non ci sono studi epidemiologici che riportino nel dettaglio un dato di prevalenza dell'infezione da HCV riferito a tutta la popolazione italiana. Tuttavia, l’European Centre for Disease Prevention and Control (ECDC), sulla base di analisi condotte principalmente in ambito locale/regionale, ha fornito stime di prevalenza individuando un tasso medio più elevato per le regioni meridionali (8%) rispetto alle regioni centro-settentrionali (2%) (2).
Nel recente passato, la combinazione di interferone pegilato (PegINF) e ribavirina (RBV) (duplice terapia) ha rappresentato lo standard terapeutico nel trattamento dell'HCV (3). In questi anni, tralasciando gli ultimi arrivi, le opzioni terapeutiche a disposizione dei clinici sono aumentate grazie all'autorizzazione e immissione in commercio di due nuovi inibitori della proteasi, boceprevir e telaprevir, somministrati in combinazione con PegINF e RBV (triplice terapia) (4, 5).
In caso sia di duplice che di triplice terapia, il monitoraggio precoce dell'HCV-RNA è diventato uno strumento fondamentale per determinare la durata ottimale del trattamento somministrato, in quanto la cinetica dell'HCV-RNA sierico nella fase iniziale della terapia riveste un ruolo ben preciso nel prevederne l'esito (6). Ciò significa, ad esempio, che in un paziente non cirrotico naïve al trattamento con HCV genotipo 1 e bassa carica virale al basale (<600.000-800.000 UI/ml), il cui HCV-RNA diviene non determinabile (undetectable) alla quarta settimana, la duplice terapia può essere somministrata per sole 24 settimane rispetto alle 48 settimane previste, senza modificare l'esito terapeutico finale (7–9). Oppure, ancora, pazienti naïve al trattamento o soggetti che hanno avuto una ricaduta (relapse) a una precedente terapia antivirale possono essere candidati, in caso di risposta virologica anticipata (Early Virological Response, EVR), a una triplice terapia di minore durata (24/28 settimane) rispetto allo standard (10–13).
Con l'obiettivo di ottimizzare il protocollo terapeutico e ottenere quindi dati utilizzabili a fini predittivi, nella pratica clinica vengono usati differenti test quantitativi per monitorare la terapia farmacologica dell'infezione cronica (14, 15). Tra questi ci sono i test real-time PCR-based (PCR “in tempo reale” o PCR “a rilevazione simultanea”). Essi utilizzano una strategia che consente di rilevare l'amplificato nel momento stesso in cui si forma. Questa tecnica si basa sull'impiego di sonde marcate con composti fluorescenti e sfrutta l'attività 5’-3’-esonucleasica della Taq DNA-polimerasi (16). A seguito della recente approvazione americana ed europea, sono a disposizione dei clinici due test real-time PCR-based: il COBAS AmpliPrep/COBAS TaqMan HCV Test (CAP-CTM) e il RealTime HCV Test (ART) (17, 18).
La sempre maggiore attenzione posta dal Servizio Sanitario Nazionale (SSN) italiano alla spesa farmaceutica ha determinato il bisogno di stimare il valore economico di ogni tecnologia sanitaria che viene adottata all'interno di un percorso terapeutico. Ciò richiede quindi un'attenta valutazione non solo degli aspetti clinici, ma anche di tutti i costi a carico del SSN che una tecnologia sanitaria determina all'interno del percorso terapeutico. In quest'ottica il confronto tra test CAP-CTM e test ART è finalizzato a dimostrare come anche questa scelta possa influenzare il costo del trattamento farmacologico del paziente con HCV. La presente analisi è stata infatti condotta con l'obiettivo di stimare il costo medio di trattamento con duplice o triplice terapia di un paziente con HCV e genotipo 1 (G1), in cui la durata della terapia viene guidata dalla scelta di utilizzare il test Cobas AmpliPrep/Cobas TaqMan o il test Real-Time HCV per la determinazione dell'HCV-RNA.
Metodi
Tecnica di analisi
Poiché l'obiettivo dell'analisi risiede nel valutare il costo medio per paziente a carico del SSN determinato dalla durata della terapia (duplice o triplice) individuata dalla sensibilità dei due test real-time PCR-based (CAP-CTM e ART), ci è sembrato più opportuno utilizzare una tecnica di valutazione economica che ponesse l'accento sui soli costi diretti sanitari. Così facendo il confronto tra i due test è stato indirizzato verso l'analisi di minimizzazione dei costi (Cost Minimization Analysis, CMA).
Disegno dello studio
È stato creato uno modello ad hoc (Excel®) per confrontare l'impatto economico determinato dalla predittività dei due test, ovvero dalla loro sensibilità nell'individuare il numero di soggetti che, con diagnosi di HCV G1, possono beneficiare di un trattamento antivirale di durata inferiore allo standard, pur raggiungendo e mantenendo una risposta virologica sostenuta (Sustained Virological Response, SVR). Tale analisi è stata condotta per il paziente in trattamento sia con duplice che triplice terapia. Nel primo caso – duplice terapia – in presenza alla 4a e alla 12a settimana di trattamento di un HCV-RNA non determinabile, il paziente riceve solo 24 settimane totali di terapia, rispetto alle 48 prestabilite. Nella triplice terapia, a fronte di una EVR alla 4a e alla 12a settimana di trattamento, la durata complessiva della terapia farmacologica verrà ridotta da 48 a 24 settimane. I dati di predittività (efficacia) utilizzati in questa sede riflettono i risultati di uno studio clinico che ha stimato la percentuale di pazienti eleggibili a una minore durata del trattamento guidata dall'utilizzo dei test CAP-CTM o ART (19). L'orizzonte temporale del modello è di 48 settimane, commisurato alla durata massima della terapia (duplice o triplice) antivirale prevista per un paziente con HCV G1. Così facendo sono stati considerati i soli costi diretti sanitari, che corrispondono al costo delle terapie antivirali somministrate e dei test utilizzati, mentre sono stati esclusi gli altri costi di trattamento quali visite, procedure diagnostiche, ricoveri ecc. La scelta di non considerare questi ultimi costi è finalizzata al perseguimento dell'obiettivo dell'analisi di determinare se e quanto la scelta di un test diagnostico possa incidere sul costo della terapia antivirale. La stima dei costi è riferita all'anno 2015.
Dati di efficacia
Come già accennato, i dati di predittività associati ai due test CAP-CTM e ART derivano dai risultati di un recente studio clinico (19). Lo studio, sulla base della rispettiva sensibilità nel determinare l'HCV-RNA, ha stimato eventuali differenze tra il test CAP-CTM e ART nel determinare la probabilità che un paziente in duplice o triplice terapia possa ridurre il numero standard delle settimane di trattamento raggiungendo e mantenendo l'SVR. Quest'ultima è stata definita come un HCV-RNA non determinabile dopo 24 settimane dalla conclusione della terapia.
Nella duplice terapia alla quarta e alla dodicesima settimana di trattamento (PegINFα-2b e ribavirina), il 16% dei pazienti (27 su 169) sottoposti a CAP-CTM è risultato eleggibile alla terapia di breve durata (24 settimane) rispetto al 9% (15 su 169) con il test ART. Dei 27 pazienti sottoposti a CAP-CTM, 26 hanno raggiunto la SVR; tutti i 15 pazienti con ART hanno raggiunto la SVR (Tab. I).
Risultati dei test CAP-CTM e ART (19)

ART = Real-Time HCV; CAP-CTM = Cobas Ampliprep/Cobas TaqMan; SVR = sustained virological response.
Considerando invece la triplice terapia (telaprevir, PegINFα-2a e ribavirina), a 12 settimane di trattamento il 59,6% dei pazienti (31 su 52) esaminati con il test CAP-CTM è risultato idoneo a ricevere una terapia di breve durata; tale percentuale scende al 28,8% (15 su 52) quando viene utilizzato il test ART. A 24 settimane dalla conclusione del trattamento sono 30 (57,7%) i pazienti valutati con il test CAP-CTM che raggiungono la SVR e 13 (25,0%) quelli con il test ART (Tab. I).
Durata dei trattamenti
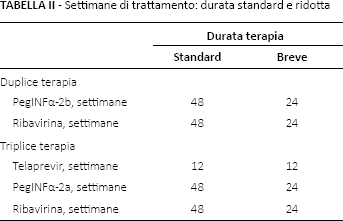
In caso sia di duplice che di triplice terapia, la durata del trattamento somministrato al paziente con HCV G1 è allineata a quanto indicato dai relativi schemi terapeutici (20–22). In funzione di tali schemi la Tabella II riporta in dettaglio il numero di settimane di trattamento in caso di durata standard o ridotta della terapia.
Settimane di trattamento: durata standard e ridotta
Risorse sanitarie consumate e costi unitari
Le risorse sanitarie consumate e le rispettive valorizzazioni utilizzate per condurre il presente confronto sono riferite esclusivamente ai trattamenti farmacologici somministrati (telaprevir, PegINFα-2a, PegINFα-2b e ribavirina) e ai test real-time PCR-based utilizzati (COBAS AmpliPrep/COBAS TaqMan HCV Test e RealTime HCV Test) (Tab. III).
Costo (€) dei trattamenti farmacologici per settimana di trattamento

Sett = settimana; TID = tre volte al giorno.
Lo studio clinico di riferimento (19) ha riportato solamente per telaprevir la posologia di somministrazione, pari a 750 mg TID (ter in die). Poiché gli schemi di somministrazione di PegINFα-2b e ribavirina dipendono dal peso corporeo, e quindi non sono direttamente desumibili dalle rispettive schede tecniche, per determinarli si è preso spunto dai risultati emersi in uno studio clinico condotto in ambito nazionale, in relazione al quale il peso corporeo medio del paziente con HCV è risultato di 69,9 kg (23). Nella duplice terapia, tale peso medio determina una posologia che prevede un'iniezione settimanale di 100 µg di PegINFα-2b associata a un dosaggio giornaliero di 1000 mg di ribavirina (24); nella triplice terapia invece, oltre all'inibitore della proteasi (telaprevir), PegINFα-2a viene somministrato con un'iniezione settimanale di 180 µg associata a un dose/die di 1000 mg di ribavirina (peso corporeo ≤75 kg) (25).
I consumi dei farmaci considerati (interferone pegilato, ribavirina e inibitore della proteasi) sono stati successivamente valorizzati considerando i relativi prezzi di cessione al servizio sanitario. La Tabella III riporta i rispettivi costi per settimana di trattamento.
In accordo con la pratica clinica, nella presente valutazione è stato ipotizzato che per ogni paziente vengano effettuati mediamente 7 test real-time PCR-based (settimana 0, 4, 12, 24, 48, 60 e 72). Ogni qual volta viene effettuato un test, indipendentemente dalla tipologia dello stesso (CAP-CTM o ART), alla struttura erogante viene riconosciuto un rimborso pari a €136,52. Tale importo corrisponde alla somma delle tariffe nazionali rimborsate per l'esecuzione del test: analisi quantitativa di HCV-RNA (codice 91.19.4; €77,47) ed estrazione di DNA o di RNA (codice 91.36.5; €59,05).
Analisi di sensibilità
Per valutare la solidità dei risultati è stata condotta un'analisi deterministica (analisi univariata) sull'unico parametro in grado di modificare l'esito finale del confronto, ovvero la predittività dei due test CAP-CTM e ART. Nello specifico si è deciso di stimare, sia nella duplice che nella triplice terapia, l'impatto sul risultato finale determinato dall'aumento del 20%, 40% e 60% della predittività del test ART, mantenendo invece invariata quella associata al test CAP-CTM.
Risultati
Duplice terapia
La Tabella IV illustra il risultato nella duplice terapia del confronto tra l'utilizzo del test CAP-CTM rispetto a quello ART per la determinazione dell'HCV-RNA.
Risultati duplice terapia
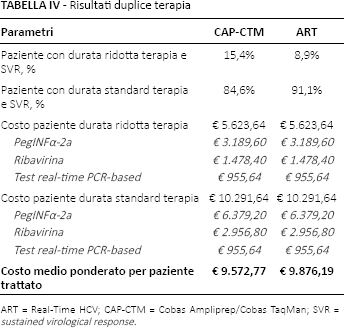
ART = Real-Time HCV; CAP-CTM = Cobas Ampliprep/Cobas TaqMan; SVR = sustained virological response.
A fronte di una più alta predittività (percentuale di pazienti che possono ridurre la durata della terapia e raggiungere l'SVR), l'uso del test CAP-CTM determina un minore costo medio di trattamento (€9.572,77) rispetto a quello associato al percorso che prevede l'utilizzo del test ART (€9.876,19), con una differenza di -€303,42.
Triplice terapia
La Tabella V mostra invece il risultato del confronto tra i due test nella triplice terapia. Anche in questo caso la maggiore predittività del test CAP-CTM determina il minore costo medio per caso trattato. Il soggetto sottoposto a CAP-CTM costa mediamente €1.800,96 in meno rispetto a quello la cui determinazione dell'HCV-RNA viene effettuata con il test ART (€31.354,40 vs €33.155,36)
Risultati triplice terapia
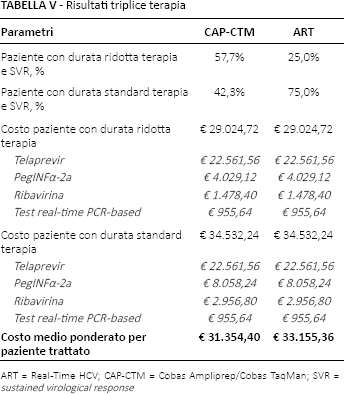
ART = Real-Time HCV; CAP-CTM = Cobas Ampliprep/Cobas TaqMan; SVR = sustained virological response
Analisi di sensibilità
I risultati dell'analisi deterministica sono riportati nella Tabella VI. In riferimento sia alla duplice che alla triplice terapia l'aumento del 20%, 40% o del 60% della predittività del test ART non modifica il risultato finale. L'utilizzo del test CAP-CTM determina in ogni confronto il minore costo medio di trattamento.
Analisi di sensibilità
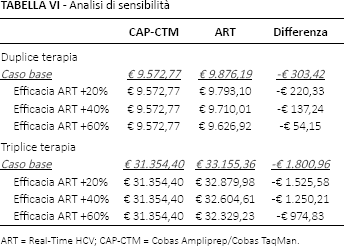
ART = Real-Time HCV; CAP-CTM = Cobas Ampliprep/Cobas TaqMan.
Discussione
La rapida evoluzione delle conoscenze sulle cause dell'HCV avvenuta in questi ultimi anni ha determinato una serie di importanti progressi terapeutici sfociati nell'immissione sul mercato di nuove molecole. La gestione dell'HCV ha quindi assunto un ruolo fondamentale in medicina grazie alla sua capacità di trasferire rapidamente i risultati della ricerca clinica al paziente. Ma l'avvento delle nuove conoscenze e delle nuove molecole si accompagna anche a una crescita importante dei costi di trattamento. Questo ha generato un problema di sostenibilità economica, che traspare dalle preoccupate dichiarazioni degli organismi regolatori, e più in generale dei responsabili del governo della spesa pubblica. Ciò rende evidente che le valutazioni strettamente cliniche debbano essere accompagnate sempre più frequentemente da valutazioni che comprendano anche gli aspetti economici, con l'obiettivo di valutare quale sia il costo di un percorso terapeutico.
In quest'ottica la riduzione, quando possibile, della durata standard della duplice o triplice terapia può costituire uno strumento di allocazione efficiente delle risorse sanitarie. Nella duplice terapia un paziente trattato per 24 settimane (PegINFα-2b e ribavirina) determina un minore costo pari a €4.668,00 rispetto a quello trattato per 48 settimane. Tale differenza aumenta a €5.507,52 se consideriamo la triplice terapia (telaprevir, PegINFα-2a e ribavirina). Appare quindi evidente la rilevanza economica del poter determinare correttamente la percentuale di pazienti che, pur riducendo la durata standard della terapia, raggiungono e mantengono una SVR.
Con la finalità di fornire al clinico anche informazioni di natura economica sulla predittività di due differenti test quantitativi utilizzati per monitorare la terapia farmacologica dell'HCV, è stata condotta un'analisi di minimizzazione dei costi finalizzata a stimare il costo medio di trattamento di un paziente con HCV G1 in trattamento con duplice o triplice terapia guidata dalla scelta di utilizzare il test Cobas AmpliPrep/Cobas TaqMan o il test Real-Time HCV. In entrambi i confronti, duplice e triplice terapia, il test CAP-CTM, a fronte di una maggiore predittività (numero di pazienti che possono ridurre la durata della terapia raggiungendo e mantenendo l'SVR), ha evidenziato una riduzione del costo medio per paziente trattato rispetto al test ART. Nella duplice terapia, la riduzione stimata è di €303,42 per paziente trattato, mentre nella triplice terapia tale riduzione sale a €1.800,96.
Nella presente analisi economica la percentuale di pazienti che possono beneficiare della riduzione della durata del trattamento costituisce l'unico parametro in grado di influenzare il risultato del caso base. A dispetto di un aumento della predittività del test ART del 20%, 40% e 60% rispetto al valore del caso base, l'utilizzo del test CAP-CTM, sia nella duplice che nella triplice terapia, determina sempre i minori costi di trattamento.
Nonostante oggigiorno non rappresentino più le principali terapie antivirali somministrate ai pazienti con HCV, è stato necessario considerare la duplice (PegINFα-2b e ribavirina) e triplice (telaprevir, PegINFα-2a e ribavirina) terapia in quanto sono gli unici trattamenti antivirali per i quali sono disponibili in letteratura dati sulla predittività dei test diagnostici. Si ricorda inoltre che l'obiettivo del confronto non è quello di identificare la migliore terapia antivirale per il trattamento dell'HCV, ma quello di produrre delle prime evidenze circa l'importanza della scelta di un test diagnostico quale opportunità di efficientamento di un percorso terapeutico.
La possibilità di ridurre la durata del trattamento in realtà non influenza il solo costo di trattamento farmacologico, ma potenzialmente potrebbe ridurre anche la durata e la gravità degli eventi avversi associati alla terapia antivirale, con un conseguente ulteriore positivo impatto economico per l'SSN e di qualità della vita per il paziente (19).
Nella pratica clinica, indipendentemente dal test somministrato (CAP-CTM o ART), alla struttura erogante viene riconosciuto un rimborso pari a €136,52, determinato dalla somma di due tariffe rimborsate per l'esecuzione del test. Escludendo il costo del personale che lo effettua, l'ospedale dovrebbe sostenere mediamente una spesa di circa €40,00 per l'acquisizione del singolo kit per effettuare il test CAP-CTM [calcolato come dato medio delle gare effettuate sul territorio nazionale (€20-60)] (26) e di €20,00 per il test ART. Ragionando in un'ottica di allocazione efficiente delle risorse, la scelta da parte della struttura ospedaliera del test da utilizzare per la quantificazione dell'HCV-RNA non dovrebbe essere effettuata tenendo conto del solo costo di acquisto dello stesso, ma anche delle implicazioni economiche che tale scelta determinerebbe su altre voci di spesa quali, ad esempio, i farmaci antivirali. Ipotizziamo infatti che un centro ospedaliero tratti in un anno 150 pazienti con HCV G1 e che vengano tutti sottoposti a test real-time PCR-based per la determinazione dell'HCV-RNA. Si determinerebbe così un costo a carico dell'ospedale di €42.000 nel caso di utilizzo del test CAP-CTM e di €21.000 nel caso di utilizzo del test ART. Ovviamente, se fosse considerata solo questa informazione, a fronte di un risparmio di €21.000 la scelta dell'ospedale ricadrebbe inevitabilmente sul test ART. Il test CAP-CTM tuttavia, grazie a una maggiore sensibilità, consentirebbe di ridurre la durata della terapia per un maggior numero di pazienti rispetto al test ART, riducendo così la spesa per i farmaci antivirali di circa €45.000 nell'ipotesi che tutti i 150 pazienti vengano trattati con duplice terapia e di circa €275.000 nell'ipotesi di trattamento con triplice terapia. Anche nell'ipotesi estrema di un costo di €60,00 per ogni singolo kit, la riduzione della spesa per i farmaci antivirali compenserebbe i maggiori costi sostenuti per l'acquisizione del test CAP-CTM.
Appare evidente come, alla luce di quest'ultime informazioni, la scelta dell'ospedale (se venisse seguito un criterio meramente economico) dovrebbe in realtà ricadere sul test CAP-CTM che, grazie a un maggiore risparmio associato ai farmaci antivirali, compenserebbe il maggiore investimento iniziale per il test.
Soprattutto in riferimento ai costi, si sottolinea quindi l'importanza di una loro corretta valutazione, individuando tutti i consumi sanitari che potrebbero differenziarsi rispetto all'adozione di una tecnologia sanitaria alternativa. Ciò significa che, prescindendo dall'aspetto clinico, nel confronto, ad esempio, di due test aventi le medesime indicazioni terapeutiche, la valutazione economica non dovrebbe fermarsi ai soli costi di acquisto degli stessi, ma dovrebbe considerare l'intero percorso terapeutico, evidenziando tutte le differenze (consumi incrementali) in termini di risorse sanitarie consumate (es. farmaci). In quest'ottica, per poter perseguire il contenimento dei costi a carico del SSN, diventa quindi fondamentale determinare correttamente il miglior percorso terapeutico per ogni singolo paziente.
Conclusioni
La disponibilità, nella terapia dell'HCV, di nuovi farmaci ha fatto compiere grandi progressi al trattamento di questa patologia ma, allo stesso tempo, ha anche generato preoccupazioni in tema di sostenibilità economica. Da qui l'importanza di valutare adeguatamente non solo l'efficacia clinica, ma anche la convenienza economica nella scelta dei percorsi di trattamento. Questo studio si è concentrato sulla stima del costo medio di trattamento di un paziente con HCV G1, in trattamento con duplice o triplice terapia, conseguente alla scelta di utilizzare il test Cobas AmpliPrep/Cobas TaqMan o il test Real-Time HCV per la determinazione dell'HCV-RNA.
L'analisi ha consentito di concludere che i benefici aggiuntivi – in termini di riduzione della durata della terapia – conseguenti all'utilizzo del test CAP-CTM rispetto al test ART, determinano una riduzione del costo medio di trattamento (duplice e triplice terapia) a carico del SSN. Questo risultato dipende soprattutto dal fatto che la percentuale di soggetti che possono ridurre la durata della terapia e raggiungere l'SVR con il test CAP-CTM è risultata maggiore rispetto a quella determinata dal test ART.
Footnotes
Acknowledgement
The authors would like to thank dr. Giovanni Gancitano, Roche Diagnostics S.p.A., for his valuable contribution to this analysis.
Financial support: This research was made possible by an educational grant from Roche Diagnostics S.p.A.
Conflict of interest: A.A., G.L., R.R., E.T. and M.C. declare that they have no conflicts of interest in this research. M.D. and D.P. are full-time employees of Roche Diagnostics S.p.A.
Meeting presentation: Part of this study results have been presented, in abstract form, at the 18th Annual European Congress of the International Society for Pharmacoeconomics and Outcomes Research (ISPOR), 7-11 November 2015, Milan, Italy.
