Abstract
Introduction
The pharmaceutical respiratory market represents a growing expenditure for the National Healthcare System (NHS), mainly due to the increasing use of corticosteroid + long-acting β2 agonist (ICS-LABA) associations. Following a supplementary budget program (“manovra AIFA”, MA) in 2015, a reduction in drug costing was put in place which resulted in a de facto reduction in price and/or in a pay back provision (2015-2017). This study aimed to evaluate the impact of MA on ICS-LABA and on total direct respiratory costs for ICS-LABA-treated patients.
Methods
A retrospective study conducted in the Local Health Authority of Treviso identified users of ICS-LABA in 2014. Patients with asthma or COPD were separately analyzed, according to patient exemptions. The expenditure for ICS-LABA and its variation following the MA were assessed; total direct respiratory costs were also calculated.
Results
ICS-LABA users were 9,017 and 41.18% of them had an exemption for asthma or COPD. Considering dual-indication ICS-LABA medications, the total annual cost was €842,234; after the MA, this expenditure will probably be reduced by 8.2%. Costs were higher in COPD patients compared to patients with asthma (€2,268.97 vs. €535.77 per patient/year), due to more frequent hospitalizations (22.0% vs. 2.9%). For patients with asthma, pharmaceutical treatment costs were the most expensive (78.4% of total costs).
Discussion and conclusions
A reduction in costs for respiratory medications occurred following the MA, but real savings for the NHS are difficult to estimate, due to the variability in delivery volume and in the consequent pay back quantification.
Introduzione
Negli ultimi anni, a fronte delle mutate condizioni macroeconomiche, il Fondo Sanitario Nazionale (FSN) ha progressivamente ridotto i suoi tassi di crescita, registrando nel periodo 2011-2015 un Tasso di Crescita Annuale Composto negativo (CAGR: −0,2%). Inoltre, per il futuro, sono previsti tassi di crescita inferiori al 2% annuo.
In tale contesto la quota di spesa destinata all'assistenza farmaceutica ha rappresentato una delle principali aree su cui il legislatore è intervenuto per ridurre la spesa stessa, attraverso l'introduzione di meccanismi di rimborso (pay back), di tetti di spesa e di taglio dei prezzi. In particolar modo, la spesa farmaceutica convenzionata territoriale ha evidenziato nel periodo 2011-2014 una riduzione del 2,2% a valore (CAGR) a fronte di volumi in lieve crescita.
Nel 2015, il Decreto Legge 78/2015 “Enti Locali” (1) ha approvato una riduzione di 2,4 miliardi di euro del FSN, come definita dall'Intesa Stato-Regioni del 2 luglio 2015. Gli obiettivi di risparmio riguardanti in particolare l'industria farmaceutica sono stati valorizzati in circa 0,5 miliardi di euro. Tale risparmio dovrebbe essere realizzato attraverso la cosiddetta “Manovra AIFA” (MA) del settembre 2015, tramite la quale sono stati rinegoziati i prezzi di rimborso dei medicinali a carico del Sistema Sanitario Nazionale (SSN), suddivisi per raggruppamenti terapeuticamente assimilabili, selezionati in base ai dati 2014 dell'Osservatorio nazionale sull'impiego dei medicinali OSMED-AIFA. Sono stati identificati i farmaci registrati con indicazioni inerenti alla stessa area terapeutica, caratterizzati da uguali regimi di rimborsabilità e di fornitura, ma distinguendo i farmaci a brevetto scaduto da quelli ancora soggetti a copertura brevettuale (2-5).
Le aziende farmaceutiche coinvolte hanno potuto scegliere, per i propri farmaci appartenenti a raggruppamenti terapeuticamente assimilabili, tra tre diverse opzioni al fine di raggiungere il risparmio atteso:
Riduzione del prezzo di riferimento per il rimborso all'interno del raggruppamento (prezzo più basso fra tutte le confezioni autorizzate e commercializzate a parità di dosaggio).
Restituzione alle Regioni del risparmio atteso da parte dell'azienda farmaceutica, secondo le modalità già previste dal pay back (6).
Riclassificazione del farmaco in fascia di rimborsabilità C e quindi non più a carico del SSN.
A fronte degli sconti e dei pay back già in vigore e della nuova riduzione di prezzo e/o del pay back aggiuntivo introdotti con la MA, si è registrata una variazione dei prezzi reali di cessione al SSN dei farmaci.
In particolare, nella Regione Veneto, la suddetta manovra dovrebbe portare a una riduzione di spesa convenzionata stimata in circa 6 milioni di euro/anno nel 2016 e 2017 (7).
Obiettivi del presente studio
Alla luce del suddetto quadro economico-sanitario, la presente analisi si propone di valutare, nella realtà dell'Azienda ULSS 9 di Treviso, l'impatto economico per il SSN determinato dalla MA 2015, utilizzando come esempio le associazioni terapeutiche di corticosteroidi inalatori (ICS) + beta2 agonisti a lunga durata d'azione (Long-acting Beta2 Agonists, LABA), e comparandone la spesa pre- e post-manovra.
Tale analisi sarà preceduta da una breve valutazione epidemiologica, volta a caratterizzare gli utilizzatori di ICS-LABA e i relativi pattern terapeutici.
Infine, per valutare l'impatto dei costi del trattamento farmacologico sul trattamento complessivo dei pazienti affetti da asma e broncopneumopatia cronica ostruttiva (BPCO), ci si propone di analizzare i costi totali diretti a carico del SSN connessi al trattamento delle patologie respiratorie considerate.
Focus sul respiratorio: i razionali della scelta
Tra le differenti aree terapeutiche coinvolte nella MA, la scelta di focalizzare l'attenzione sui farmaci per uso respiratorio deriva dal fatto che in Italia il mercato farmaceutico respiratorio rappresenta la quarta voce della spesa farmaceutica territoriale convenzionata, con una crescita costante negli ultimi anni, e ha raggiunto, nel 2014, un valore pari a circa 580 milioni di euro. Tale crescita è essenzialmente legata all'entrata in commercio di nuovi farmaci tra cui le nuove associazioni a dosi fisse [ICS-LABA e ICS + antagonisti muscarinici a lunga durata d'azione (Long-acting Muscarin Antagonists, LAMA) e ICS + antagonisti muscarinici a lunga durata d'azione (Long-acting Muscarin Antagonists, LAMA)] e alla consistente crescita di utilizzo delle associazioni ICS-LABA nel triennio 2011-2014 (CAGR pari al 3,2%).
Tali associazioni, in particolare, trovano ampio impiego nel trattamento di asma e BPCO, patologie che coinvolgono il 6,10% e il 2,83% della popolazione italiana, rispettivamente, con una prevalenza in crescita, essenzialmente legata all'aumento dei fattori di rischio ambientali e al prolungamento dell'aspettativa di vita (8-11).
Il trattamento farmacologico di asma e BPCO richiede un approccio progressivo, che tenga in considerazione le caratteristiche individuali del paziente nonché la severità della patologia (12). In particolare, nel caso in cui una monoterapia con corticosteroidi a bassi dosaggi non riesca a garantire un buon controllo della patologia, le linee guida raccomandano l'impiego di associazioni farmacologiche di ICS-LABA (13). Tale associazione risulta più efficace nel migliorare la funzionalità polmonare e nel ridurre il rischio di riacutizzazioni rispetto alla terapia con corticosteroidi ad alto dosaggio, a fronte di un profilo di sicurezza comparabile (14).
Inoltre, la scelta di focalizzare l'analisi sui farmaci respiratori deriva dal fatto che in quest'area terapeutica, a differenza dei farmaci attivi sul sistema cardiovascolare (es. statine) e su quello gastrointestinale (es. inibitori di pompa), non si è ancora registrato il fenomeno della genericazione dei blockbuster. Infine, nella terapia respiratoria, è necessario l'uso di un dispositivo non soggetto a genericazione, quale elemento imprescindibile per la corretta assunzione del farmaco e per l'aderenza terapeutica.
Metodi
Analisi epidemiologica e pattern di utilizzo degli ICS-LABA
Il presente studio retrospettivo osservazionale si è focalizzato sull'utilizzo di ICS-LABA nell'anno 2014 nell'Azienda ULSS 9 di Treviso, che comprende circa 416.000 assistiti.
Tali farmaci vengono erogati essenzialmente tramite le farmacie aperte al pubblico in regime convenzionato; qualora vengano prescritti alla dimissione da ricovero ospedaliero, possono essere altresì erogati direttamente dalla farmacia ospedaliera, in quantità tale da garantire la copertura del primo ciclo di terapia. Nel presente studio sono stati considerati i farmaci erogati sia in distribuzione convenzionata sia in distribuzione diretta ospedaliera. Sono stati considerati tutti gli assistiti dall'Azienda ULSS 9 con almeno una prescrizione di ICS-LABA [Codici ATC R03AK06 (Salmeterolo + Fluticasone), R03AK07 (Formoterolo + Budesonide), R03AK08 (Formoterolo + Beclometasone), R03AK11 (Formoterolo + Fluticasone)]. La coorte di pazienti è stata caratterizzata sulla base delle caratteristiche anagrafiche (età, sesso). Lo schema riportato nella Figura 1 illustra il disegno dello studio nelle sue diverse parti.
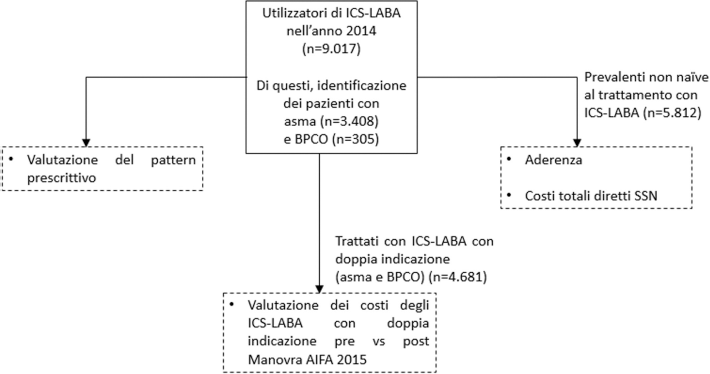
Disegno dello studio: coorte di pazienti esaminati ed eventuali criteri di esclusione impiegati per ciascuna analisi. BPCO = bronco-pneumopatia cronica ostruttiva; ICS-LABA = corticosteroide inalatorio-beta2 agonista a lunga durata di azione.
I dati elaborati per questo articolo sono stati trattati in maniera aggregata e anonimizzata; per questo tipo di studi, non è richiesta l'approvazione da parte del Comitato Etico (G.U.n. 76 del 31 marzo 2008).
I pazienti in trattamento per asma e BPCO con ICS-LABA sono stati identificati sulla base delle esenzioni, considerando i codici 007, identificativo di asma, o 024, identificativo di insufficienza respiratoria cronica (IRC). Dal momento che, tra tutte le patologie comprese nell'IRC, l'uso di ICS-LABA è approvato unicamente nel trattamento della BPCO, l'estrazione dei pazienti in trattamento con ICS-LABA e in possesso di un'esenzione per IRC ha permesso di identificare univocamente i pazienti con BPCO.
Le analisi condotte in questo studio hanno riguardato sia la coorte totale di pazienti in trattamento con ICS-LABA sia, in maniera diversificata, i due sottogruppi di utilizzatori di ICS-LABA affetti da asma o da BPCO.
Per ciascun paziente, l'erogazione di ICS-LABA è stata valutata anche nei 12 mesi precedenti alla data di primo di utilizzo nel 2014; i pazienti non in terapia con tali molecole in questo periodo sono stati considerati come incidenti, e di seguito indicati come pazienti naïve alla terapia con ICS-LABA nell'anno 2014. Tali pazienti sono stati esclusi sia dall'analisi di aderenza sia dalle valutazioni dei costi, come esplicitato nella Figura 1, al fine di evitare l'introduzione di un time bias. Tuttavia, questi pazienti non sono stati esclusi dall'analisi epidemiologica preliminare, in quanto informativi dei nuovi utilizzatori di ICS-LABA.
Al fine di valutare il pattern terapeutico, l'esposizione ai diversi ICS-LABA nell'anno 2014 è stata valutata per tutti i pazienti prevalenti, cioè inclusi quelli naïve. I pazienti (naïve e non) a cui, nel corso dell'anno, è stata modificata la terapia respiratoria cambiando tipo di associazione, sono stati considerati come switchers.
Considerando che la terapia con ICS-LABA dovrebbe essere assunta cronicamente, ci si è proposti inoltre di effettuare una breve analisi di aderenza. In questo studio l'aderenza al trattamento è stata valutata come proxy, considerando come “aderenti al 50%”, secondo valutazione consolidata interna, tutti i pazienti che hanno ricevuto l'erogazione di almeno sei confezioni di farmaco nel corso dell'anno 2014 (equivalenti a una copertura terapeutica per almeno il 50% del periodo di osservazione), indipendentemente dalla patologia. Il rapporto OSMED 2014 (15) tuttavia indica come aderenti i pazienti con copertura terapeutica per almeno l'80% del periodo di osservazione, senza distinzione tra asma e BPCO. Pertanto, al fine di poter confrontare i risultati con quelli dell'OSMED, sono stati considerati come “aderenti all'80%” tutti i pazienti con erogazione di almeno dieci confezioni nell'anno, equivalenti a una copertura superiore all'80% del periodo.
Analisi dell'impatto economico della manovra AIFA sui farmaci ICS-LABA a doppia indicazione (asma-BPCO)
La valutazione dell'impatto economico della MA sui farmaci ICS-LABA è stata effettuata sulle sole formulazioni con doppia indicazione terapeutica (asma e BPCO) nell'anno 2014, e cioè:
Aliflus Diskus® 60 erogazioni predosate (dosi), Prezzo al Pubblico (PP) da Gazzetta Ufficiale pre-Manovra €75,59;
Seretide Diskus® da 60 dosi (PP €75,59);
Foster Aerosol Dosato® da 120 dosi (PP €54,09);
Symbicort Turbohaler® da 60 e 120 dosi (PP €65,70);
Rolenium® da 60 dosi (PP €53,87).
Questo per uniformare l'analisi alle formulazioni terapeutiche tra loro comparabili. (Per maggiori dettagli si veda il Materiale supplementare disponibile online a www.grhta.com).
Per completezza si precisa che, a tali specialità con doppia indicazione per asma e BPCO, potrebbero essere aggiunti i farmaci entrati nel mercato successivamente all'anno 2014. Tuttavia, questi nuovi farmaci non sono stati oggetto di revisione da parte della MA e non sono stati pertanto considerati dalla presente analisi.
Il PP dei farmaci pubblicati in Gazzetta Ufficiale risulta essere diverso dal prezzo reale di acquisto, a causa di diversi interventi normativi, volti a calmierare la spesa farmaceutica. Questa differenza diventa determinante nel classificare i farmaci appartenenti a una data area terapeutica secondo il loro PP: alcuni farmaci risultano essere più costosi di altri da Compendio/Gazzetta Ufficiale ma in realtà, a fronte di fattori correttivi, quali ad esempio il pay back, sono di fatto più economici.
Per tale motivo i prezzi devono essere corretti per ogni attore della filiera (Industria, Grossista, Farmacia) sulla base dei diversi sconti/pay back definiti nel corso del tempo, per determinare il reale costo a carico del SSN (Fig. 2).
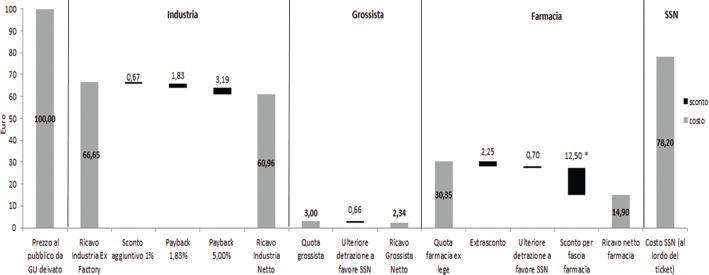
Correzioni dei prezzi sulla base della scontistica/pay back applicati ai diversi attori della filiera.*Variabile in base al prezzo del farmaco, alla tipologia di farmacia e al relativo fatturato.
Al fine di valutare il reale impatto della MA, tali valori sono stati ulteriormente corretti sulla base delle variazioni di prezzo e/o del pay back concordato. Da notare che il risparmio di costo complessivo post-manovra per il SSN, è stato stimato ipotizzando per il 2016 i medesimi volumi erogati nell'anno 2014.
Quest'analisi di variazione dei costi è stata effettuata sui soli farmaci erogati in regime di convenzionata nelle 83 farmacie urbane e rurali, escludendo l'erogazione da parte delle 17 farmacie sussidiate, caratterizzate da una diversa percentuale di sconto, e l'erogazione diretta ospedaliera.
Analisi dei costi diretti connessi alla patologia respiratoria
Per stimare l'incidenza della spesa per farmaci respiratori rispetto ai costi di trattamento totali per tale patologia, è stata effettuata un'analisi dei costi diretti a carico del SSN nell'anno 2014 connessi ad asma e a BPCO, considerando le voci di spesa elencate nella Tabella I.
Voci di spesa considerate per il calcolo dei costi diretti a carico del Servizio Sanitario Nazionale (SSN)

Analisi statistica
L'analisi statistica è stata effettuata impiegando il software STATA versione 11. La statistica descrittiva è stata impiegata per riassumere le caratteristiche della popolazione.
Il confronto tra età medie è stato espresso come p-value, utilizzando il test t di Student. Il confronto tra percentuali (distribuzione della prevalenza tra i due sessi e tra le diverse fasce d'età; percentuali di ospedalizzazioni, accessi in Pronto Soccorso e visite specialistiche tra i pazienti affetti da asma vs BPCO) e la relativa significatività statistica è stato invece effettuato tramite analisi del chi-quadro. La significatività statistica è stata considerata per p <0,05.
Relativamente ai costi diretti nelle diverse voci di spesa, nei risultati si riporta unicamente il dato effettivamente rilevato, senza valutazione della significatività statistica, in quanto indicativo della reale popolazione complessiva.
Risultati
Analisi preliminare: epidemiologia e pattern di utilizzo degli ICS-LABA
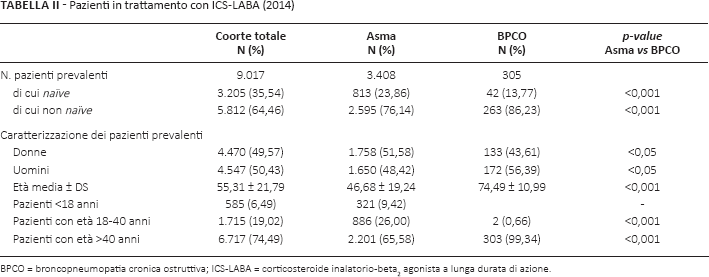
Nell'anno 2014, i pazienti assistiti dall'Azienda ULSS 9 di Treviso e prevalenti alla terapia di associazione ICS-LABA sono 9017, corrispondenti al 2% circa della popolazione residente (Tab. II).
Pazienti in trattamento con ICS-LABA (2014)
BPCO = broncopneumopatia cronica ostruttiva; ICS-LABA = corticosteroide inalatorio-beta2 agonista a lunga durata di azione.
Di questi, i pazienti in possesso di un'esenzione per asma sono 3.408, mentre quelli identificati come affetti da BPCO sono 305, corrispondenti rispettivamente al 37,80% e al 3,38% dei trattati con ICS-LABA.
Dei 9017 pazienti trattati con ICS-LABA, 3205 (35,54%) sono naïve, cioè non risultanti in trattamento con questi farmaci nei 12 mesi precedenti. Tale percentuale di incidenza è sensibilmente superiore rispetto a quella determinata per i soli pazienti trattati per asma (23,86%, n = 813) o per BPCO (13,77%; n = 42); ciò è probabilmente attribuibile all'uso anche occasionale di queste molecole (ad esempio per allergopatie).
Complessivamente, la prevalenza al trattamento con ICS-LABA risulta comparabile tra i due sessi (49,57% donne e 50,43% uomini). Tuttavia, suddividendo per i due sottogruppi, la prevalenza risulta maggiore tra le donne in trattamento per asma (51,58%), mentre valori opposti si osservano nella BPCO (43,61%).
Considerando l'età media ± DS dei pazienti in trattamento con ICS-LABA, questa risulta di 55,31 ± 21,79 anni; in particolare, il 74,49% dei pazienti è al di sopra dei 40 anni, mentre il 6,49% ha un'età inferiore ai 18 anni. Suddividendo per sottogruppi, l'analisi rileva che i pazienti in trattamento per asma sono mediamente più giovani (46,68 ± 19,24 anni), mentre un'età media maggiore si riscontra tra i pazienti con BPCO (74,49 ± 10,99 anni), dove il 99,34% dei trattati ha un'età superiore ai 40 anni.
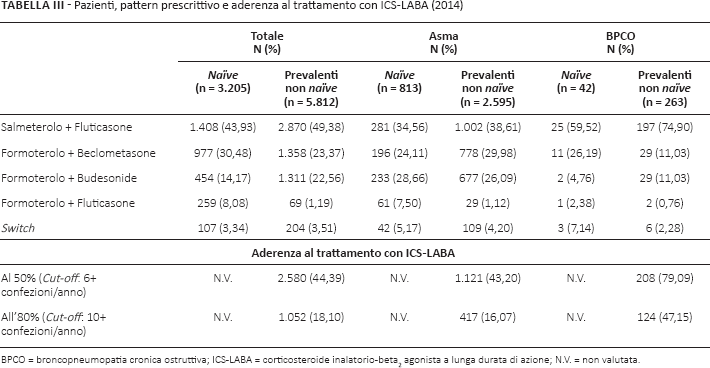
Come riportato nella Tabella III, tra i pazienti in trattamento con ICS-LABA, l'associazione di maggior impiego risulta essere quella di salmeterolo + fluticasone, impiegata nel 43,93% dei pazienti naïve e nel 49,38% dei prevalenti non naïve. Tale associazione, in particolare, è utilizzata in maniera preponderante tra i pazienti con BPCO (74,90% dei pazienti prevalenti non naïve; 59,52% dei pazienti naïve). I pazienti asmatici invece risultano ripartiti in maniera più uniforme tra le diverse associazioni di ICS-LABA (34,56% e 38,61% di naïve e non naïve, trattati con salmeterolo + fluticasone; 24,11% e 29,98% con formoterolo + beclometasone; 28,66% e 26,09% con formoterolo + budesonide).
Pazienti, pattern prescrittivo e aderenza al trattamento con ICS-LABA (2014)
BPCO = broncopneumopatia cronica ostruttiva; ICS-LABA = corticosteroide inalatorlo-beta2 agonista a lunga durata di azione; N.V. = non valutata
Si evidenzia inoltre che, complessivamente, 311 pazienti (107 naïve e 204 prevalenti non naïve; il 3,45% dei 9.017 pazienti totali) sono andati incontro a uno switch farmacologico nel corso dell'anno 2014. La percentuale di switch risulta essere più elevata nei pazienti naïve al trattamento sia per asma (5,17% e 4,20% di switchers tra gli asmatici naïve e prevalenti non naïve), che per BPCO (7,14% e 2,28% di switchers tra i pazienti naïve e non naïve con BPCO).
La Tabella III riporta l'analisi di aderenza, effettuata per i soli pazienti prevalenti non naïve al trattamento (n = 5812, come riportato nella Fig. 1).
Valutando l'aderenza al 50% (posta uguale ad almeno 6 confezioni di farmaco nel corso dell'anno), il 44,39% (n = 2580) dei pazienti non naïve è risultato aderente. Focalizzando l'attenzione sui soli pazienti trattati per BPCO, la percentuale di aderenza al 50% risulta nettamente superiore (79,09%; n = 208 su un totale di 263 prevalenti non naïve), mentre tra i pazienti con asma la percentuale di pazienti aderenti è del 43,20% (n = 1121 su un totale di 2595 prevalenti non naïve).
Restringendo il criterio di aderenza ad almeno 10 confezioni/anno, invece, la percentuale di aderenza all'80% scende complessivamente al 18,10% (n = 1052). Anche in questo caso la percentuale di aderenti all'80% risulta nettamente più elevata tra i pazienti non naïve con BPCO (47,15%; n = 124) rispetto a quelli con asma (16,07%; n = 417).
Analisi dell'impatto economico della manovra AIFA sui farmaci ICS-LABA a doppia indicazione (asma e BPCO)
Per valutare la variazione dei costi pre- e post-MA, l'analisi si è focalizzata sui soli ICS-LABA con doppia indicazione per asma e BPCO (Tab. IV), impiegati in 4681 dei 9017 utilizzatori di ICS-LABA nell'anno 2014.
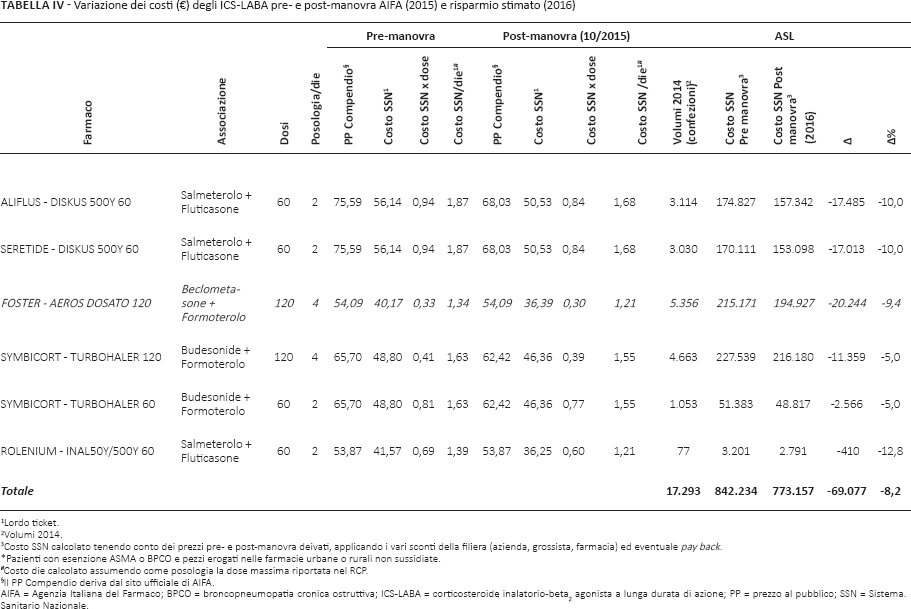
Variazione dei costi (€) degli ICS-LABA pre- e post-manovra AIFA (2015) e risparmio stimato (2016)
Lordo ticket.
Volumi 2014.
Costo SSN calcolato tenendo conto dei prezzi pre- e post-manovra deivati, applicando i vari sconti della filiera (azienda, grossista, farmacia) ed eventuale pay back.
Pazienti con esenzione ASMA o BPCO e pezzi erogati nelle farmacie urbane o rurali non sussidiate.
Costo die calcolato assumendo come posologia la dose massima riportata nel RCP.
II PP Compendio deriva dal sito ufficiale di AIFA.
AIFA = Agenzia Italiana del Farmaco; BPCO = broncopneumopatia cronica ostruttiva; ICS-LABA = corticosteroide inalatorio-beta2 agonista a lunga durata di azione; PP = prezzo al pubblico; SSN = Sistema.
Delle specialità in esame presenti sul mercato nel 2014, valutando il costo per il SSN pre-manovra e assumendo come posologia giornaliera la DDD riportata nel Riassunto delle Caratteristiche del Prodotto (RCP), Aliflus Diskus® da 60 dosi e Seretide Diskus® da 60 dosi risultano quelle con un costo/DDD più elevato (€1,87; costo per dose €0,94), seguite da Symbicort Turbohaler® da 60 o 120 dosi, entrambe con un costo/DDD di €1,63 (costo per dose €0,81 e €0,41). Rolenium® da 60 dosi presenta invece un costo/DDD di €1,39 (costo per dose €0,69), mentre il costo/DDD più basso si registra per Foster aerosol® da 120 dosi (€1,34/die; costo per dose di €0,33).
L'ordine dei costi per prodotto risulta simile post-MA. Tuttavia, considerando la variazione del costo/dose, le maggiori riduzioni di costo si sono registrate per Rolenium® da 60 dosi (-12,80%; costo per dose post-manovra di €0,60), e per Aliflus Diskus® da 60 dosi e Seretide Diskus da 60 dosi (-10%; costo per dose post-manovra di €0,84 per entrambi). Fa seguito Foster aerosol® da 120 dosi con una riduzione di costo del 9,4% (costo per dose post-manovra di €0,30). La minore riduzione percentuale si riscontra invece nel prezzo di Symbicort Turbohaler® da 60 o 120 dosi (-5% per entrambi; costo per dose post-manovra di €0,77 ed €0,39, rispettivamente).
Nella realtà dell'Azienda ULSS 9 di Treviso, il volume erogato di ICS-LABA con doppia indicazione nell'anno 2014 (pre-manovra) è stato di 17.293 confezioni, con un costo complessivo a carico del SSN di €842.234,32. Ipotizzando un volume di erogazione comparabile anche per l'anno 2016 (post-manovra), il costo complessivo a carico del SSN risulterebbe ridotto dell'8,2%, con un ipotetico risparmio potenziale per il SSN di €69.077,14.
Ad esempio, il farmaco maggiormente utilizzato risulta essere Foster Aerosol Dosato da 120 dosi (principio attivo: formoterolo + beclometasone), con 5356 confezioni erogate. Considerando un costo pre-manovra a carico del SSN di €40,17, il costo complessivo nell'anno 2014 è stato di €215.171,26. Alla luce della variazione di prezzo post-manovra, il costo complessivo a carico del SSN nell'anno 2016 per un uguale volume di erogazione scenderebbe a €194.927,09 (variazione percentuale del −9,4%).
Analisi dei costi diretti complessivi di trattamento con ICS-LABA di pazienti con patologia respiratoria
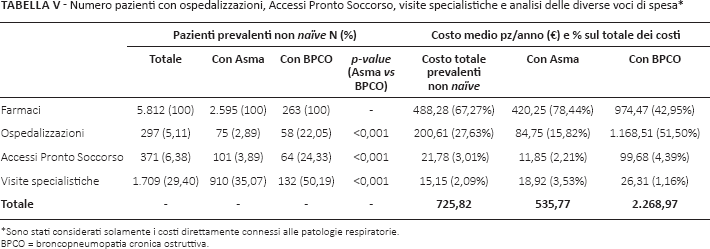
Nella Tabella V si riportano i costi diretti direttamente connessi con la patologia respiratoria a carico del SSN calcolati per i soli pazienti prevalenti non naïve alla terapia con ICS-LABA; vengono riportate anche le percentuali di pazienti con accesso alle ospedalizzazioni, al Pronto Soccorso (APS) e alle visite specialistiche.
Numero pazienti con ospedalizzazioni, Accessi Pronto Soccorso, visite specialistiche e analisi delle diverse voci di spesa *
BPCO = broncopneumopatia cronica ostruttiva.
Sono stati considerati solamente i costi direttamente connessi alle patologie respiratorie.
Complessivamente, per i 5812 pazienti prevalenti non naïve in trattamento con ICS-LABA (di cui 2595 affetti da asma e 263 con BPCO), la spesa annua nel 2014 a carico del SSN legata alla patologia respiratoria è stata di €4.218.463,87, pari a una spesa/paziente/anno di €725,82. Questa spesa è stata minore nell'asma (€535,77/paziente/anno) rispetto a €2.268,97 per la BPCO.
In particolare, la voce maggiore è rappresentata dalla spesa per farmaci respiratori (€488,28/paziente/anno), che incide per il 67,27% della spesa complessiva. Tale valore è notevolmente superiore nei pazienti con asma (78,44%) rispetto ai pazienti con BPCO (42,95%).
L'incidenza delle ospedalizzazioni (n = 297; 5,11% dei pazienti totali) interessa il 2,89% dei pazienti con asma e ben il 22,05% dei pazienti con BPCO. Questa voce costituisce il 27,63% dei costi totali; tale voce di spesa è estremamente più elevata nei pazienti con BPCO (51,50% della spesa totale) rispetto a quelli con asma (15,82%).
Le voci di spesa imputabili agli APS e alle visite specialistiche risultano invece sensibilmente minori, rappresentando rispettivamente il 3,01% e 2,09% della spesa complessiva. In particolare, gli APS risultano più elevati nei pazienti con BPCO (4,39% dei costi totali), mentre le visite specialistiche incidono maggiormente nell'asma (3,53%).
Discussione
Nella realtà dell'Azienda ULSS 9 di Treviso, circa il 2% della popolazione residente risultava prevalente nell'anno 2014 alla terapia con ICS-LABA. Di questi, il 37,80% e il 3,38% è stato riconosciuto come affetto da asma e da BPCO, rispettivamente. Più della metà dei pazienti trattati con ICS-LABA, invece, non risultava in possesso di un'esenzione per asma o IRC, e potrebbe quindi verosimilmente presentare un quadro di patologia molto più lieve o essere in trattamento occasionale per disordini allergici.
Tale ipotesi trova conferma anche nell'elevata percentuale di incidenza al trattamento con ICS-LABA (35,54%) riscontrata nella popolazione. Molti pazienti naïve al trattamento potrebbero infatti avere effettuato uno switch terapeutico, dalla monoterapia con LAMA, LABA o ICS verso la terapia di associazione, in accordo con quanto raccomandato dalle linee guida (14). Secondo un recente studio di Braido et al (16), circa il 15% e il 9% dei pazienti affetti da BPCO e in terapia con LAMA o LABA necessita dell'aggiunta di un altro farmaco, passando nella maggior parte dei casi a una terapia combinatoria ICS-LABA.
A fronte del crescente utilizzo delle associazioni di ICS-LABA, solamente il 44,39% dei pazienti presenta una copertura terapeutica per almeno il 50% del periodo. La percentuale di aderenza scende al 18,10% se si considera una copertura superiore all'80% del periodo, con valori inferiori nell'asma (16,07%). Tali valori risultano in linea con la percentuale di aderenza del 15,1% riportata per il Nord Italia nel rapporto OSMED 2014, dove però si fa riferimento nel complesso a tutti i farmaci per i disturbi ostruttivi delle vie respiratorie (15).
La scarsa aderenza al trattamento respiratorio è ben documentata in letteratura, dove si riportano percentuali di aderenza variabili a seconda della gravità della patologia e del tipo di trattamento, ma generalmente inferiori al 50%, con un conseguente aumento del rischio di mortalità e morbilità, nonché dei costi di gestione di tali pazienti (17). Va comunque considerato che l'uso nell'asma di LABA in associazione a ICS può essere prescritto al bisogno e, in accordo con le raccomandazioni della Food and Drug Administration (FDA), dovrebbe essere impiegato per il minor tempo necessario, sospendendo la terapia di associazione non appena sia raggiunto il controllo dei sintomi asmatici (18).
Tuttavia, è da notare che la percentuale di aderenza risulta significativamente superiore tra i pazienti affetti da BPCO, dove il 47,15% presenta una copertura terapeutica per almeno l'80% del periodo, a causa forse di un quadro patologico molto più compromesso. Ciò è verosimilmente comprovato dal fatto che questi pazienti presentano un numero più elevato di ricoveri ospedalieri e APS rispetto ai pazienti asmatici (otto e sei volte superiore, rispettivamente).
Ne conseguono elevati costi di gestione per il SSN connessi al trattamento respiratorio complessivo di questi pazienti. In particolare, i risultati di questo studio indicano un costo diretto per il SSN quattro volte più elevato per i pazienti con BPCO rispetto agli asmatici, in forza del maggior consumo di risorse per il primo gruppo.
Indipendentemente dall'indicazione terapeutica, comunque, un'importante voce di spesa per i pazienti in trattamento con ICS-LABA è rappresentata dall'assistenza farmaceutica in ambito respiratorio, che ha comportato nell'anno 2014 un costo/paziente/anno per il SSN di €488,28, con un costo complessivo di €2.837.910,92. Di questi, €842.234,32 sono riconducibili ai soli ICS-LABA con doppia indicazione. È da tenere presente, inoltre, che in quest'analisi non sono stati considerati i costi legati all'ossigenoterapia.
Conseguentemente alla MA del 2015, il costo di acquisto delle diverse specialità è diminuito, a fronte di una riduzione del prezzo o dell'applicazione di un pay back aggiuntivo per gli anni 2015, 2016 e 2017. Supponendo dei volumi di erogazione analoghi e non considerando l'impatto derivante dall'immissione in commercio delle nuove specialità medicinali, il risparmio 2016 per il SSN, per i farmaci ICS-LABA con doppia indicazione, è stimato essere dell'8,2% (corrispondente a €69.077,14).
Permanendo comunque differenze di costo tra le diverse specialità medicinali, il risparmio per il SSN potrebbe essere ulteriormente aumentato sensibilizzando la scelta prescrittiva verso le alternative terapeutiche a più basso costo, valutando, contestualmente, i dispositivi disponibili in ottica “patient-friendly”, al fine di assicurare una corretta erogazione e, di conseguenza, una corretta aderenza alla terapia.
Va tenuto presente che, essendo il pay back calcolato sulla base dei volumi dell'anno precedente (4), non è possibile al momento definire il reale costo del farmaco per l'anno 2016. Il pay back 5% del 2015 è infatti calcolato sui volumi del 2014, così come il pay back triennale da MA per il periodo 2015-2017 è stato calcolato sul medesimo anno. Tale metodologia comporta, a volumi crescenti nel corso degli anni, un aumento della spesa per i farmaci e, viceversa, una riduzione nel caso di volumi decrescenti.
Conclusioni
La farmaceutica respiratoria rappresenta una voce di spesa ad alto impatto sui costi di trattamento dei pazienti affetti da asma e BPCO. La variazione dei prezzi dei farmaci respiratori, e in particolare delle associazioni di ICS-LABA, conseguente alla MA 2015, comporterà un potenziale risparmio per il SSN, anche se di difficile stima, data la variabilità nei volumi di erogazione previsti.
Online supplement
Supplementary data for this article are available online at www.grhta.com.
Footnotes
Financial support: No financial or material support was received for this submission.
Conflicts of interest: The authors declare that they have no conflicts of interest.
