Abstract
Contexte :
Le Canada a longtemps figuré parmi les leaders mondiaux de la prise en charge de l’hypertension artérielle (HTA), mais ses taux de traitement et de maîtrise de l’HTA ont régressé ces dernières années. Le présent guide de pratique clinique vise à fournir des recommandations pragmatiques axées sur les soins de première ligne afin d’améliorer la prise en charge de l’HTA chez les adultes à l’échelle de la population.
Méthodes :
Conformément aux normes de qualité et de présentation du guide AGREE II (Appraisal of Guidelines for Research and Evaluation), nous avons utilisé la méthode GRADE (Grading of Recommendations Assessment, Development and Evaluation) et le processus ADAPTE pour formuler des recommandations sur la prise en charge de l’HTA chez les adultes de 18 ans et plus. Nous avons ensuite intégré ces recommandations dans des algorithmes simplifiés, pragmatiques et fondés sur les données probantes en nous appuyant sur le guide technique HEARTS — un modèle de soins mis au point par l’Organisation mondiale de la Santé (OMS) afin d’améliorer la maîtrise de l’HTA et de réduire le fardeau des maladies cardiovasculaires (MCV). Le comité qui a préparé ce guide de pratique clinique se composait principalement de prestataires de soins de première ligne, mais aussi de patients et patientes, de spécialistes de la méthodologie et de spécialistes de l’HTA. Notre processus de gestion des intérêts concurrents a respecté les principes du Guidelines International Network.
Recommandations :
Les 9 recommandations pour la prise en charge de l’HTA chez les adultes sont regroupées sous les rubriques « Diagnostic » et « Traitement ». Les recommandations diagnostiques comportent une méthode standardisée de mesure de la pression artérielle (PA) et de confirmation de l’HTA, ainsi qu’une définition uniforme de l’HTA, soit une PA ≥ 130/80 mm Hg. Les recommandations thérapeutiques comprennent l’établissement d’une cible de pression artérielle systolique (PAS) < 130 mm Hg, l’adoption de saines habitudes de vie, de même qu’une démarche par étapes pour guider un choix optimal de médicaments lorsqu’une pharmacothérapie est nécessaire.
Interprétation :
Notre objectif consiste à améliorer la norme de soins de l’HTA en soins de première ligne au Canada. Un diagnostic exact et un traitement optimal de l’HTA peuvent réduire le nombre d’événements cardiovasculaires indésirables ainsi que le risque de décès.
La plupart des cas d’HTA sont pris en charge en soins de première ligne; il est donc essentiel d’accorder la priorité à ce secteur afin d’améliorer la prise en charge de l’HTA à l’échelle de la population. Pour ce faire, Hypertension Canada a adopté une ligne de conduite en 2 parties pour son nouveau guide de pratique clinique. 7 En effet, en appoint à son prochain guide de pratique clinique exhaustif, actuellement en préparation, Hypertension Canada a élaboré le présent guide de pratique clinique en soins de première ligne qui comporte des recommandations pragmatiques conçues pour une mise en œuvre efficace dans la pratique courante.
Nous avons utilisé le guide technique HEARTS (Healthy-lifestyle counselling, Evidence-based treatment protocols, Access to essential medicines and technology, Risk-based cardiovascular disease management, Team-based care, Systems for monitoring) de l’Organisation mondiale de la Santé (OMS) pour intégrer ces recommandations dans des algorithmes simples, pragmatiques, fondés sur des données probantes et destinés à une utilisation en soins de première ligne au Canada. Conçu pour améliorer la maîtrise de l’HTA à l’échelle de la population et réduire le fardeau des MCV, le guide HEARTS énonce les principes d’un processus diagnostique optimal et fournit des algorithmes thérapeutiques directifs simples, et qui incluent la surveillance et l’évaluation. 8 Le guide technique HEARTS a d’abord été mis au point au sein du système Kaiser Permanente aux États-Unis, pays où le taux de maîtrise de l’HTA est passé de 44 % à 90 % en un peu plus d’une décennie.9,10 Le guide HEARTS n’a pas été conçu comme une marche à suivre rigide; les pays utilisateurs sont plutôt incités à l’adapter à leurs besoins propres, et il a été mis en œuvre avec succès dans de nombreux pays afin d’y améliorer la prise en charge de l’HTA. 11
Nous présentons ici les recommandations du guide de pratique clinique en soins de première ligne d’Hypertension Canada ainsi que des algorithmes adaptés du guide technique HEARTS pour le diagnostic et le traitement de l’HTA chez les adultes dans les milieux de soins de première ligne du pays.
Portée
Ce guide de pratique clinique s’adresse aux prestataires de soins de première ligne (médecins de famille, infirmières praticiennes et infirmiers praticiens, infirmières et infirmiers, pharmaciens et pharmaciennes), aux responsables des orientations politiques, ainsi qu’à la patientèle et aux personnes proches aidantes touchées par l’HTA. Bien qu’il vise à encadrer la prise en charge de la majorité des cas d’HTA en soins de première ligne, ce guide n’est pas conçu pour être appliqué tel quel à tous les scénarios cliniques. Plus particulièrement, on ne doit pas s’y référer pour la prise en charge de l’HTA chez les enfants, ni chez les personnes enceintes ou qui souhaitent le devenir; il existe des recommandations distinctes pour ces populations.12,13 Le présent guide est conçu comme un appoint au guide de pratique clinique exhaustif à venir d’Hypertension Canada et vise à favoriser sa mise en œuvre en soins de première ligne. Le guide de pratique clinique exhaustif en préparation servira de référence pour les aspects plus complexes et plus nuancés de la prise en charge de l’HTA, notamment de l’HTA résistante.
Recommandations
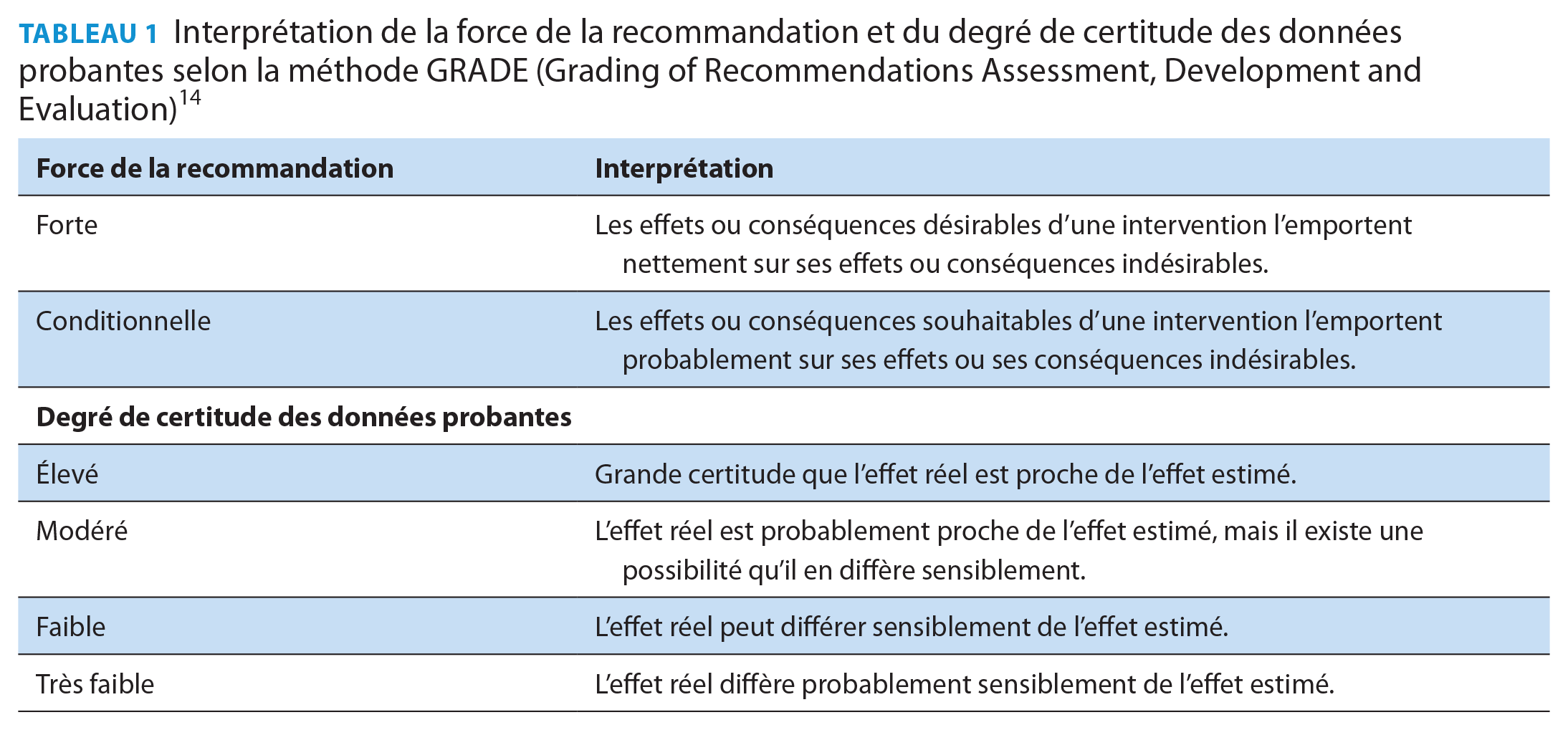
Nous avons adopté la méthode GRADE pour formuler les recommandations de ce guide de pratique clinique (Tableau 1), 14 recommandations que résume le Tableau 2. Chaque recommandation s’accompagne d’une raison d’être qui la justifie ainsi que des valeurs et préférences que le comité du guide de pratique clinique a priorisées en s’appuyant sur la documentation existante ainsi que sur les avis de prestataires de soins de première ligne et de personnes atteintes d’HTA.
Interprétation de la force de la recommandation et du degré de certitude des données probantes selon la méthode GRADE (Grading of Recommendations Assessment, Development and Evaluation) 14
Recommandations sur le diagnostic et le traitement de l’HTA en soins de première ligne
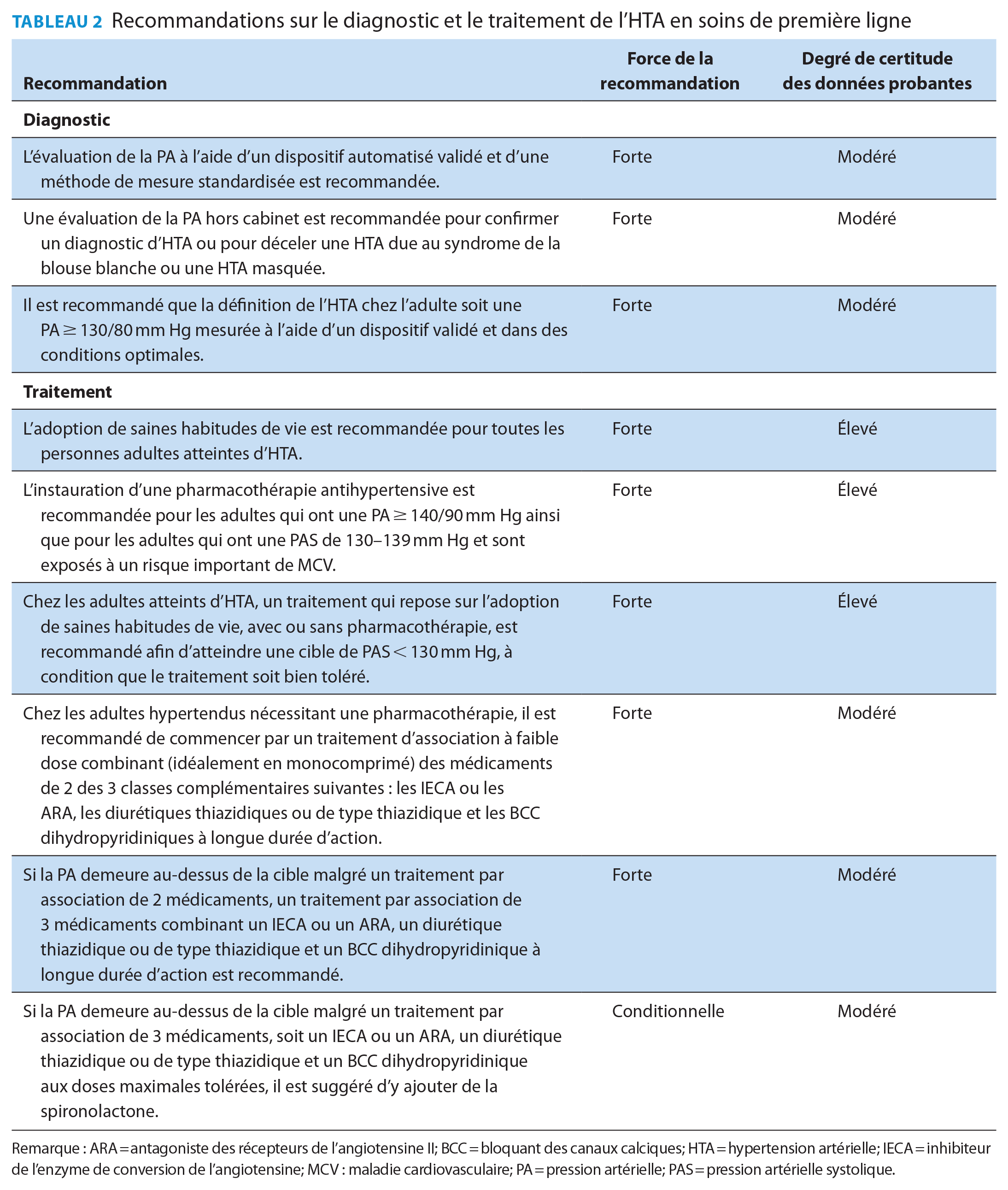
Remarque : ARA = antagoniste des récepteurs de l’angiotensine II; BCC = bloquant des canaux calciques; HTA = hypertension artérielle; IECA = inhibiteur de l’enzyme de conversion de l’angiotensine; MCV : maladie cardiovasculaire; PA = pression artérielle; PAS = pression artérielle systolique.
Diagnostic
L’évaluation de la PA à l’aide d’un dispositif automatisé validé et d’une méthode standardisée est recommandée (recommandation forte, données probantes d’un degré de certitude modéré).
Raison d’être
Comme la détection et la prise en charge de l’HTA reposent sur une mesure exacte de la PA, il est important d’utiliser un dispositif validé et reconnu pour son exactitude. On doit donner la préférence aux dispositifs oscillométriques automatisés validés plutôt qu’aux sphygmomanomètres auscultatoires, parce que les premiers sont plus faciles à utiliser et moins sujets à l’erreur humaine et au penchant pour les chiffres ronds (la tendance à arrondir le dernier chiffre), mais aussi parce qu’ils assurent une meilleure reproductibilité. 15 La validation témoigne d’une relative équivalence entre les mesures du dispositif testé et les mesures auscultatoires manuelles effectuées rigoureusement. 16 À l’échelle mondiale, seuls 10 % des dispositifs de mesure de la PA offrent une exactitude validée par des données probantes. 17 Au Canada, 90 % des dispositifs vendus en pharmacie sont validés, contre seulement 45 % de ceux vendus en ligne. 18 Exceptionnellement, les dispositifs automatisés se révèlent inexacts et la mesure manuelle de la PA devient préférable dans le cas des personnes présentant des arythmies persistantes ou fréquentes et des populations auprès desquelles un dispositif automatisé n’a pas été validé (comme les enfants et les personnes enceintes, qui ne font pas partie de la patientèle visée par le présent guide de pratique clinique). 16
Même lorsqu’un dispositif automatisé validé est utilisé, la précision de la mesure de la PA peut être influencée par de nombreux facteurs.19–21 Une méthode de mesure standardisée, ce qui comprend une préparation et un positionnement adéquats de la personne, un matériel approprié et l’obtention d’une PA moyenne sur plusieurs lectures, réduit la variabilité des résultats (Figure 1). 22 Des méta-analyses montrent que la mesure automatisée standardisée en cabinet fournit des valeurs qui s’approchent de celles du monitorage ambulatoire de la PA (MAPA) durant la journée et de la mesure de la PA à domicile.23,24 En moyenne, les mesures en cabinet non standardisées dépassent de 5–10 mm Hg les mesures standardisées. 25 Les mesures répétées de la PA et le calcul de la PA moyenne réduisent la variabilité à court terme. 26 Le nombre optimal de mesures reste incertain, mais dans les essais cliniques récents, on utilisait la technique d’une période de repos assis de 5 minutes, suivie de 3 mesures à intervalles de 1 minute.27–30

Technique optimale de mesure de la pression artérielle
Valeurs et préférences
Le comité du guide de pratique clinique accorde une grande importance à l’utilisation d’une méthode de mesure de la PA adéquate et d’un équipement approprié pour assurer des lectures exactes. Cette recommandation vise donc l’exactitude de l’évaluation de la PA, son objectif étant de favoriser un diagnostic juste et une prise en charge adéquate. S’il est vrai que l’accès à des dispositifs validés et à des méthodes standardisées peut être difficile dans certains milieux, cette recommandation souligne la nécessité d’assurer la qualité des mesures afin de réduire les erreurs et d’améliorer les décisions cliniques.
Une évaluation de la PA hors cabinet est recommandée pour confirmer un diagnostic d’HTA ou pour déceler une HTA due au syndrome de la blouse blanche ou une HTA masquée (recommandation forte, données probantes d’un degré de certitude modéré).
Raison d’être
Les mesures de la PA hors cabinet (MAPA et mesure de la PA à domicile) sont utiles pour confirmer le diagnostic d’HTA lorsque la PA en cabinet est élevée. Le MAPA mesure la PA à intervalles de 20–30 minutes, jour et nuit. 31 La méthode standardisée de mesure de la PA à domicile consiste à effectuer 2 mesures, 2 fois par jour, pendant 1 semaine. Les mesures hors cabinet (et plus particulièrement le MAPA) sont en corrélation plus étroite avec les événements cardiovasculaires et les décès que les mesures en cabinet. Ainsi, une vaste étude observationnelle menée auprès d’environ 60 000 patients et patientes suivis en soins de première ligne a révélé que la pression artérielle systolique (PAS) ambulatoire sur 24 heures était fortement associée à la mortalité cardiovasculaire (rapport de risque [RR] 1,51, intervalle de confiance [IC] à 95 % 1,41–1,62) et à la mortalité toutes causes confondues (RR 1,43, IC à 95 % 1,37–1,49), même après ajustement pour la PA en cabinet. 32 La mesure hors cabinet est aussi requise pour déceler les phénotypes fréquents d’HTA liée au syndrome de la blouse blanche (PA élevée en cabinet, mais normale hors cabinet; présente chez 15 %–30 % des personnes dont la PA est élevée en cabinet) 33 et d’HTA masquée (PA élevée hors cabinet, mais normale en cabinet; prévalence de 10 %–15 %).33,34
Lorsque les mesures hors cabinet ne sont pas réalisables pour des raisons d’accessibilité, de coûts ou de formation insuffisante de la patientèle ou des proches, des mesures répétées en cabinet selon la méthode standardisée peuvent confirmer le diagnostic. L’établissement d’un diagnostic d’HTA basé sur les mesures de PA d’une seule visite en cabinet réduit la spécificité de ce diagnostic, comparativement au MAPA. 35 Cependant, on peut envisager cette option dans certains cas, par exemple pour les personnes qui consultent rarement, ou encore qui ne peuvent pas ou ne veulent pas mesurer leur PA hors cabinet.
Valeurs et préférences
Le comité du guide de pratique clinique a priorisé l’exactitude du diagnostic de l’HTA en insistant sur l’évaluation de la PA hors cabinet. Cette recommandation reflète la grande importance accordée à la réduction du nombre de diagnostics d’HTA faussés par le syndrome de la blouse blanche ou par une HTA masquée, de telles erreurs pouvant entraîner des traitements inutiles ou occulter de vrais cas d’HTA. Bien que l’accessibilité et la faisabilité des mesures hors cabinet diffèrent selon les milieux, cette recommandation fait passer l’exactitude du diagnostic avant les éventuelles difficultés de mise en œuvre.
Il est recommandé de définir l’HTA chez l’adulte comme une PA ≥ 130/80 mm Hg mesurée à l’aide d’un dispositif validé et dans des conditions optimales (recommandation forte, données probantes d’un degré de certitude modéré).
Raison d’être
Selon des données d’observation, dès que la PAS atteint la valeur pourtant faible de 90 mm Hg, on voit une relation continue entre l’augmentation de la PA et celle du risque d’issues cardiovasculaires indésirables. 36 Néanmoins, à des fins de soins cliniques et de santé publique, il est utile d’établir un seuil formel pour la définition de l’HTA. Dans le présent guide de pratique clinique, nous avons fixé ce seuil à 130/80 mm Hg chez les adultes, soit une valeur plus basse que le seuil recommandé précédemment par Hypertension Canada. 31
Ce changement est étayé par des données d’études observationnelles et d’essais contrôlés randomisés (ECR) portant sur la relation entre la PA et l’ampleur du risque cardiovasculaire. Une méta-analyse de données d’études prospectives a montré qu’une PA ≥ 130–139/85–89 mm Hg représentait un risque relatif d’événements cardiovasculaires majeurs de 1,5–2 fois plus élevé qu’une PA < 120/80, et un risque substantiellement supérieur à celui des personnes dont la PA était de 120–129/80–84 mm Hg. 37 De même, les données d’ECR sur les effets de traitements plus intensifs visant la réduction de la PA ont systématiquement démontré l’efficacité de tels traitements pour diminuer le risque d’événements cardiovasculaires majeurs chez les personnes ayant une PA ≥ 130/80 mm Hg et, dans certains cas, même lorsque la PA est inférieure à ce seuil, comme on le verra dans la section « Traitement ».27,28,30,38–44
Chez les adultes dont l’HTA est confirmée, on doit procéder aux examens habituels pour évaluer le risque de MCV et dépister les atteintes aux organes cibles (annexe 1, tableau supplémentaire 1, disponible ici : www.cmaj.ca/lookup/doi/10.1503/cmaj.241770/tab-related-content).
Valeurs et préférences
Le comité du guide de pratique clinique a accordé une grande importance à la détection et à l’intervention précoces en abaissant le seuil de la définition de l’HTA (PA ≥ 130/80 mm Hg) par rapport au seuil de nos recommandations antérieures. Cette recommandation exprime la ferme intention d’être en adéquation avec les données émergentes qui associent le risque cardiovasculaire à des valeurs de PA plus basses qu’auparavant. Il est vrai qu’un seuil abaissé augmentera le nombre de personnes médicalement qualifiées d’hypertendues, mais cette recommandation met en lumière les avantages d’une prise en charge précoce dans la prévention des complications à long terme.
Traitement
L’adoption de saines habitudes de vie est recommandée pour toutes les personnes adultes atteintes d’HTA (recommandation forte, données probantes d’un degré de certitude élevé).
Raison d’être
Les habitudes de vie malsaines jouent un rôle majeur dans l’apparition de l’HTA ainsi que dans la morbidité cardiovasculaire et la mortalité qui y sont associées. On doit donc conseiller à toute personne hypertendue de modifier ses habitudes de vie. On observe une relation presque linéaire entre l’apport alimentaire quotidien en sel et la PA. 45 Des données d’ECR révèlent que, chez des personnes de 60 ans et plus qui ont de l’HTA et des antécédents d’accident vasculaire cérébral (AVC), la réduction de l’apport alimentaire en sodium par le recours à un substitut du sel a entraîné une diminution de 13 % des événements cardiovasculaires indésirables majeurs (rapport des taux 0,87, IC à 95 % 0,80–0,94) ainsi qu’une diminution de 12 % de la mortalité toutes causes confondues (rapport des taux 0,88, IC à 95 % 0,82–0,95) sur une période d’environ 5 ans. 46 L’OMS recommande de limiter l’apport quotidien en sodium à moins de 2 g par jour. 47 Fait à signaler, plus de 70 % du sodium consommé dans un régime occidental typique provient des aliments transformés plutôt que du sel de table. 48
Un apport alimentaire accru en potassium (par une alimentation riche en fruits et légumes) est associé à une PA moindre et à une réduction du risque cardiovasculaire.46,49–51 L’OMS recommande un apport alimentaire en potassium supérieur à 3,5 g par jour. 52 Une surveillance de la kaliémie s’impose pour les personnes atteintes d’une maladie rénale chronique ou qui prennent des médicaments susceptibles d’augmenter le taux de potassium (p. ex., les inhibiteurs de l’enzyme de conversion de l’angiotensine [IECA], les antagonistes des récepteurs de l’angiotensine II [ARA] et les antagonistes des récepteurs des minéralocorticoïdes).
L’HTA et l’obésité (indice de masse corporelle [IMC] ≥ 30) sont souvent des comorbidités et, dans ces cas, la perte de poids peut contribuer à la maîtrise de la PA. Une méta-analyse d’ECR sur des régimes amaigrissants chez des personnes adultes atteintes d’HTA et d’obésité a révélé une diminution moyenne de 4,5 mm Hg (IC à 95 % 1,8–7,2) de la PAS et de 3,2 mm Hg (IC à 95 % 1,5–4,8) de la pression artérielle diastolique (PAD), la baisse de la PA étant proportionnelle à l’ampleur de la perte de poids. 53 Les médicaments amaigrissants, comme les agonistes des récepteurs du peptide-1 de type glucagon (GLP-1), sont aussi efficaces pour améliorer la PA. Par exemple, un ECR sur les effets du sémaglutide chez des adultes qui accusent un excès de poids ou une obésité a montré qu’en plus d’une perte de poids de 12 %, la PAS moyenne avait diminué de 5,1 mm Hg (IC à 95 % 3,9–6,3). 54
L’exercice physique régulier peut également contribuer à la maîtrise de la PA. Parmi les divers types d’exercice, l’exercice dynamique aérobique a été le plus étudié, des données de méta-analyses montrant que, chez des personnes hypertendues, la PAS et la PAD moyennes s’amélioraient respectivement de 6,9 mm Hg et de 4,9 mm Hg. 55 L’OMS recommande au moins 150–300 minutes par semaine d’activité aérobique d’intensité modérée.31,56
La réduction de la consommation d’alcool entraîne une baisse de la PA proportionnelle à la dose, avec, semble-t-il, un effet de seuil. Des données de méta-analyses indiquent en effet que, chez les adultes qui consomment 2 verres d’alcool ou moins par jour, la réduction de la consommation d’alcool n’avait pas d’effet sur la PA. Toutefois, chez les adultes qui consomment 3, 4–5 ou 6 verres ou plus par jour, la réduction de la consommation d’alcool était associée à une diminution moyenne respective de la PAS de 1,2 mm Hg (IC à 95 % 0,02,3), 3,0 mm Hg (IC à 95 % 2,0–4,0) et 5,5 mm Hg (IC à 95 % 4,3–6,7).31,57,58
Enfin, bien que les effets du tabagisme sur la PA soient modestes, 59 on doit conseiller à toute personne hypertendue de cesser de fumer pour réduire les risques de morbidité cardiovasculaire et de décès associés au tabagisme. 60
Valeurs et préférences
Le comité du guide de pratique clinique a priorisé le rôle fondamental des saines habitudes de vie dans la prise en charge de l’HTA, reconnaissant leurs immenses bienfaits au-delà de la maîtrise de la PA. Cette recommandation indique la grande importance accordée aux interventions non pharmacologiques qui peuvent améliorer la santé globale et réduire le risque cardiovasculaire. Comme on a démontré que l’adoption de diverses saines habitudes de vie peut faire baisser la PA, le comité a choisi de ne pas nommer d’interventions particulières dans sa recommandation; il a conscience que les valeurs et préférences des gens peuvent différer quant aux changements à privilégier.
L’instauration d’une pharmacothérapie antihypertensive est recommandée pour les adultes qui ont une PA ≥ 140/90 mm Hg ainsi que pour les adultes qui ont une PAS de 130–139 mm Hg et sont exposés à un risque important de MCV (recommandation forte, données probantes d’un degré de certitude élevé).
Raison d’être
Lorsqu’une personne adulte reçoit un diagnostic d’HTA et qu’elle a une PA ≥ 140/90 mm Hg, on doit entreprendre une pharmacothérapie. Cette recommandation repose sur des données d’ECR qui démontrent qu’un traitement pharmacologique bénéficie à ces personnes. Dans de tels cas, sur une période de 5 ans, on observe notamment une réduction de 28 % du risque d’AVC (rapport de cotes [RC] 0,72, IC à 95 % 0,55–0,94) et de 22 % du risque de décès toutes causes confondues (RC 0,78, IC à 95 % 0,67–0,92), et ce, indépendamment du risque cardiovasculaire initial.39,61
On doit aussi instaurer une pharmacothérapie chez les adultes qui ont une PAS de 130–139 mm Hg et sont exposés à un risque élevé de MCV (encadré 1). Ce seuil repose sur des données de méta-analyses d’ECR montrant que, chez ces personnes, un traitement pharmacologique réduit le risque d’événements cardiovasculaires indésirables majeurs, principalement parce que chaque baisse de 10 mm Hg de la PAS réduit le risque d’AVC de 60 %.39,62
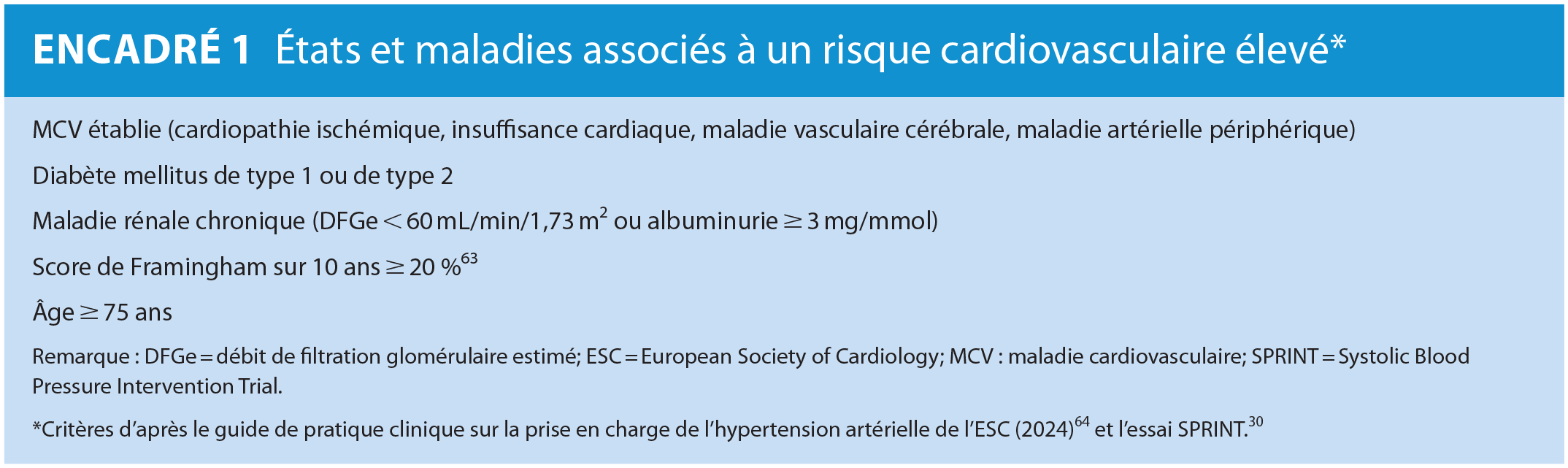
États et maladies associés à un risque cardiovasculaire élevé*
Les professionnels et professionnelles de la santé doivent insister auprès de leur patientèle sur le fait que la pharmacothérapie doit s’accompagner de changements dans les habitudes de vie (et non s’y substituer), et que de réelles modifications des habitudes de vie pourraient mener à la réduction ou à la cessation de la médication. Chez les adultes dont la PAS est de 130–139 mm Hg et qui ne sont pas exposés à un risque cardiovasculaire élevé, on doit privilégier l’adoption de saines habitudes de vie, sans pharmacothérapie, et réévaluer la PA 3–6 mois plus tard. Si la PAS reste à 130–139 mm Hg et que la personne n’est toujours pas exposée à un risque cardiovasculaire élevé, nous recommandons une réévaluation de la PA tous les 6–12 mois.
Valeurs et préférences
Le comité du guide de pratique clinique a priorisé l’instauration rapide de la pharmacothérapie pour réduire le risque cardiovasculaire et a favorisé la prévention des complications associées à une PA élevée en ciblant les personnes exposées au risque le plus élevé. Le comité reconnaît que les bienfaits d’une pharmacothérapie restent incertains pour les personnes exposées à un faible risque (soit une PAS de 130–139 mm Hg sans aucune pathologie associée à un risque élevé). Cette recommandation accorde peu d’importance à l’évitement, au coût et à la tolérance de la pharmacothérapie, car la plupart des agents antihypertenseurs se trouvent maintenant sous forme générique à faible coût et sont bien tolérés.
Chez les adultes atteints d’HTA, un traitement qui repose sur l’adoption de saines habitudes de vie, avec ou sans pharmacothérapie, est recommandé afin d’atteindre une cible de PAS < 130 mm Hg, à condition que le traitement soit bien toléré (recommandation forte, données probantes d’un degré de certitude élevé).
Raison d’être
La cible thérapeutique recommandée, soit une PAS < 130 mm Hg, repose sur les données probantes d’ECR attestant les bienfaits d’une maîtrise rigoureuse de la PA.27,28,30,39,44 Une méta-analyse d’ECR récente et vaste (plus de 70 000 participantes et participants) qui visait à évaluer des cibles de PA plus basses a montré que, comparée à une cible de PAS ≥ 130 mm Hg, une cible de PA < 130 mm Hg permettait une réduction de 22 % des événements cardiovasculaires majeurs (RR 0,78, IC 95 % 0,70–0,87) et une réduction de 11 % des décès toutes causes confondues (RR 0,89, IC à 95 % 0,79–0,99). 38 Notons que cette méta-analyse a également révélé que, comparée à une cible de PAS < 140 mm Hg, une cible de PAS < 120 mm Hg entraînait une réduction de 18 % des événements cardiovasculaires majeurs (RR 0,82, IC à 95 % 0,74–0,91) ainsi qu’une possible réduction des décès toutes causes confondues (RR 0,85, IC à 95 % 0,71–1,01). 38 Dans le cadre de l’essai SPRINT (Systolic Blood Pressure Intervention Trial), mené afin de comparer une cible de PAS < 120 mm Hg à une cible de PAS < 140 mm Hg, le nombre de sujets à traiter (NST) était de 61 pour le principal paramètre cardiovasculaire mixte (infarctus du myocarde, autres syndromes coronariens aigus, AVC, insuffisance cardiaque ou décès d’origine cardiovasculaire), et le NST était de 90 pour les décès toutes causes confondues. 30
Plutôt que de recommander une cible de PAS < 120 mm Hg, nous avons choisi une cible plus conservatrice, soit une PAS < 130 mm Hg, compte tenu des facteurs suivants : les mesures de PA dans des conditions de recherche sont généralement de 5–10 mm Hg inférieures à celles obtenues en pratique clinique courante 25 ; les ECR modernes portant sur la maîtrise rigoureuse de la PA n’incluent que des participantes et participants ayant une PAS ≥ 130 mm Hg 38 ; dans les grands ECR visant une PAS < 120 mm Hg, la plupart des participantes et participants n’ont pas atteint cette cible27,29,30; et les commentaires des prestataires de soins de première ligne et de la patientèle appuyaient cette recommandation. Nous ne recommandons pas de cible précise pour la PAD, des données probantes indiquant que, chez les adultes qui ont une PAS < 130 mm Hg, le risque cardiovasculaire reste relativement faible si la PAD est de 70–90 mm Hg. 65
Bien que les ECR aient démontré la grande efficacité d’une maîtrise rigoureuse de la PA pour réduire les événements cardiovasculaires et le risque de décès,27,28,30,40–44 on doit aussi soupeser les potentiels effets indésirables d’une maîtrise rigoureuse avant de l’entreprendre. Une méta-analyse récente d’ECR sur des cibles rigoureuses de PA a révélé une augmentation significative des effets indésirables suivants (même si les risques absolus mesurés par le ratio interventions/préjudices [RIP], étaient faibles) : hypotension (RIP 508, IC à 95 % 309–1425), syncope (RIP 1701, IC à 95 % 991–5999), chutes avec blessures (RIP 2941, IC à 95 % 1479–258 938), anomalies électrolytiques (RIP 3222, IC à 95 % 1150–4013), lésions rénales aiguës ou insuffisance rénale aiguë (RIP 1657, IC à 95 % 693–4235). 38
Des situations exceptionnelles, liées notamment aux objectifs de soins, à la fragilité de la personne, au risque de chute ou à l’hypotension orthostatique, peuvent justifier une cible de PAS plus élevée que 130 mm Hg pour réduire les effets indésirables. Dans de tels cas, nous recommandons d’abaisser la PAS autant que possible dans les limites du raisonnable, la cible devant se déterminer au cas par cas, selon le jugement clinique.
Valeurs et préférences
Le comité du guide de pratique clinique a accordé une valeur relativement importante à la simplification de la prise en charge de l’HTA en adoptant une cible thérapeutique unique pour l’ensemble des adultes, quels que soient le risque cardiovasculaire et les comorbidités. Nous avons conscience qu’une cible plus basse peut être bénéfique pour certaines personnes, tandis que d’autres ne peuvent tolérer qu’une cible plus élevée, mais cette recommandation privilégie la facilité de la mise en œuvre, conformément aux demandes en faveur d’une ligne de conduite plus pragmatique et mieux adaptée à la réalité des soins de première ligne.
Chez les adultes hypertendus nécessitant une pharmacothérapie, il est recommandé de commencer par un traitement d’association à faible dose combinant (idéalement en monocomprimé) des médicaments de 2 des 3 classes complémentaires suivantes : les IECA ou les ARA, les diurétiques thiazidiques ou de type thiazidique et les bloquants des canaux calciques (BCC) dihydropyridiniques à longue durée d’action (recommandation forte, données probantes d’un degré de certitude modéré).
Raison d’être
En moyenne, les IECA ou ARA, les diurétiques thiazidiques ou de type thiazidique, les BCC dihydropyridiniques et les bêtabloquants abaissent la PA de manière comparable 66 et réduisent efficacement le risque cardiovasculaire lorsqu’ils sont utilisés à des doses optimales. 67 Toutefois, la diminution du risque cardiovasculaire (notamment du risque d’AVC) est moindre lorsqu’on traite l’HTA avec des bêtabloquants, qui, de plus, risquent davantage d’être abandonnés à cause de leurs effets indésirables. 68 Compte tenu de leur rapport bienfait–risque moindre, les bêta-bloquants ne sont pas recommandés comme traitement de première intention de l’HTA, sauf en cas d’indication clinique particulière (p. ex., en cas d’insuffisance cardiaque, d’angine, de traitement suivant un infarctus du myocarde ou de maîtrise de la fréquence ou du rythme cardiaques).69,70 Les IECA ou les ARA, les diurétiques thiazidiques ou de type thiazidique et les BCC dihydropyridiniques sont bien tolérés, confèrent une protection cardiovasculaire similaire et doivent tous être considérés comme des agents de première intention dans le traitement de l’HTA.67,71
Toutefois, les IECA et les ARA sont tératogènes, particulièrement durant le deuxième ou le troisième trimestre de la grossesse, et leur utilisation doit donc être évitée ou arrêtée chez toute personne enceinte ou désirant le devenir. 72 De plus, toute personne en âge de procréer doit recevoir information et conseils sur le risque tératogène des IECA et des ARA dans le processus de prise de décision partagée.
Même si on préférait auparavant les diurétiques de type thiazidique aux diurétiques thiazidiques, 31 un ECR mené afin de comparer la chlorthalidone et l’hydrochlorothiazide a révélé une efficacité similaire de ces agents dans la réduction des événements cardiovasculaires indésirables (RR 1,04, IC à 95 % 0,94–1,16), et une incidence plus élevée de l’hypokaliémie avec la chlorthalidone (6,0 % c. 4,4 %, p < 0,001). 73
Chez les adultes dont l’HTA nécessite un traitement pharmacologique, nous recommandons d’instaurer d’emblée un traitement d’association (idéalement en monocomprimé) qui combine un IECA ou un ARA et soit un diurétique thiazidique ou de type thiazidique soit un BCC dihydropyridinique à longue durée d’action. Environ 70 % des personnes adultes hypertendues nécessiteront plus d’une classe de médicaments pour réguler leur PA, 74 et l’on s’attend à ce que cette proportion augmente dans la mesure où l’on abaisse les cibles thérapeutiques.
L’association de doses faibles de différentes classes de médicaments produit des effets additifs d’abaissement de la PA, tout en limitant les effets indésirables. 66 Les données de méta-analyses montrent que les associations en monocomprimé réduisent la PAS moyenne de 4,0 mm Hg (IC à 95 % 0,1–7,9) de plus que les médicaments équivalents en association libre. 75 Ces associations médicamenteuses en monocomprimé permettent de maîtriser la PA chez environ un tiers de personnes de plus qu’une monothérapie standard (65 % c. 48 %, RR 1,32, IC à 95 % 1,20–1,45). 76 Comparativement aux associations de médicaments libres, les associations en monocomprimé sont associées à une meilleure observance du traitement (RC 1,21, IC à 95 % 1,03–1,43) et à une possible tendance vers une persévérance thérapeutique accrue (RC 1,54, IC à 95 % 0,95–2,49). 77 Une étude observationnelle portant sur plus de 100 000 personnes hypertendues a montré qu’un traitement initial par association médicamenteuse réduisait l’inertie thérapeutique : les personnes ainsi traitées étaient au-delà de 2 fois plus susceptibles de suivre une polythérapie après 3 ans que celles traitées initialement par une monothérapie. 78 De plus, chez les personnes qui avaient reçu le traitement par association dès le début, on observait une réduction de 16 % (IC à 95 % 10 %–21 %) des hospitalisations liées à des événements cardiovasculaires, et de 20 % (IC à 95 % 11 %–28 %) des décès toutes causes confondues. 78
Les associations de médicaments en monocomprimé permettent également d’importantes économies par rapport aux associations libres équivalentes : selon une estimation réalisée dans le cadre d’une étude canadienne menée en 2009, ces économies varieraient de 27–45 millions par année. 79 Quant aux effets indésirables potentiels associés à l’utilisation des associations médicamenteuses en monocomprimé dans la prise en charge initiale de l’HTA, les données de méta-analyses ne montrent pas de différence entre ces dernières et les associations libres dans les taux d’abandon du traitement pour effets indésirables (RC 0,80, IC à 95 % 0,58–1,11)76,77 ou la monothérapie à dose standard (RR 1,19, IC à 95 % 0,83–1,69). 76 Toutefois, l’incidence du vertige est plus élevée avec les associations en monocomprimé qu’avec la monothérapie à dose standard (RR 1,54, IC à 95 % 1,08–2,19). 76
Valeurs et préférences
Le comité du guide de pratique clinique a accordé une grande importance à l’instauration d’un traitement d’association combinant des médicaments efficaces et bien tolérés afin de réduire l’inertie thérapeutique et d’augmenter le temps de vie passé dans la cible thérapeutique. Les agents d’associations en monocomprimé sont souvent offerts à moindre coût que leurs composants individuels. Tout en reconnaissant l’incertitude poten-tielle quant à savoir quel est l’agent susceptible de provoquer une intolérance dans un traitement d’association en monocomprimé, le comité a accordé moins de poids à cette préoccupation qu’aux avantages d’un traitement rapide et efficace.
Si la PA demeure au-dessus de la cible malgré un traitement par association de 2 médicaments, un traitement par association de 3 médicaments combinant un IECA ou un ARA, un diurétique thiazidique ou de type thiazidique et un BCC dihydropyridinique à longue durée d’action est recommandé (recommandation forte, données probantes d’un degré de certitude modéré).
Raison d’être
Compte tenu des bienfaits mentionnés précédemment quant à la réduction efficace de la PA et du risque cardiovasculaire par rapport à d’autres classes de médicaments (voir la recommandation précédente), nous recommandons de privilégier l’association d’un IECA ou d’un ARA, d’un diurétique thiazidique ou de type thiazidique et d’un BCC dihydropyridinique à longue durée d’action chez les personnes adultes hypertendues nécessitant une pharmacothérapie.67,80,81 Lorsqu’il faut recourir à 3 médicaments pour maîtriser la PA, nous recommandons d’associer ces 3 classes complémentaires. Soulignons que les IECA et les ARA ne doivent pas être utilisés en association, car ils augmentent le risque d’effets indésirables, notamment l’hyperkaliémie, l’insuffisance rénale aiguë, l’hypotension et la syncope, sans bienfait clinique supplémentaire.82,83 Récemment, une trithérapie en monocomprimé combinant un IECA ou un ARA, un diurétique thiazidique ou de type thiazidique et un BCC dihydropyridinique s’est révélée efficace pour améliorer la maîtrise de l’HTA.84–86 Cependant, le comprimé associant ces trois classes de médicaments n’est pas encore offert au Canada.
Valeurs et préférences
Le comité du guide de pratique clinique a privilégié l’utilisation de médicaments dont les bienfaits cardiovasculaires sont bien établis, par rapport à ceux dont ces bienfaits n’ont pas été clairement démontrés.
Si la PA demeure au-dessus de la cible malgré un traitement par association de 3 médicaments, soit un IECA ou un ARA, un diurétique thiazidique ou de type thiazidique et un BCC dihydropyridinique aux doses maximales tolérées, il est suggéré d’y ajouter de la spironolactone (recommandation conditionnelle, données probantes d’un degré de certitude modéré).
Raison d’être
Il y a HTA résistante lorsque la PA demeure au-dessus de la cible malgré l’observance d’un traitement associant un IECA ou un ARA, un diurétique thiazidique ou de type thiazidique et un BCC dihydropyridinique aux doses maximales tolérées. 64 Dans ce contexte, l’ajout de spironolactone entraîne une réduction de la PAS nettement supérieure à celle observée avec d’autres agents de quatrième intention. L’ECR PATHWAY-2 a montré que, chez les adultes aux prises avec une HTA résistante, la baisse moyenne de la PAS était plus importante avec la spironolactone qu’avec le placebo (8,7 mm Hg, IC à 95 % 7,7–9,7), la doxazosine (4,0 mm Hg, IC à 95 % 3,0–5,0) et le bisoprolol (4,5 mm Hg, IC à 95 % 3,5–5,5). 87 Des sous-analyses mécanistes ultérieures ont montré que, chez une forte proportion de ces personnes, ces résultats étaient liés à un dérèglement de la production d’aldostérone. 88 Toutefois, aucune donnée prospective ne démontre que la spironolactone donne de meilleurs résultats cardiovasculaires que d’autres agents antihypertenseurs.
L’essai PATHWAY-2 n’a révélé aucune différence entre la spironolactone et la doxazosine, le bisoprolol ou le placebo, en ce qui concerne les événements indésirables graves ou les abandons pour effets indésirables (dont l’hyperkaliémie et la gynécomastie). 87 On sait toutefois que la spironolactone augmente le risque d’hyperkaliémie, particulièrement chez les personnes atteintes d’une maladie rénale chronique (chez qui son utilisation triple le risque d’hospitalisation liée à l’hyperkaliémie) 89 et chez les personnes prenant d’autres médicaments qui augmentent la kaliémie (p. ex., les IECA ou les ARA). 90 Nous recommandons de vérifier la concentration sérique de potassium 2–4 semaines après le début du traitement par la spironolactone, de même qu’après toute modification posologique. En raison des effets antiandrogènes de la spironolactone, il importe d’informer les hommes du risque de gynécomastie. Par exemple, dans l’essai RALES (Randomized Aldactone Evaluation Study), on a administré de façon aléatoire soit de la spironolactone à 25 mg soit un placebo à des personnes atteintes d’insuffisance cardiaque avec fraction d’éjection réduite, et 10 % des hommes qui ont reçu de la spironolactone sont venus à présenter une gynécomastie, comparativement à 1 % dans le groupe placebo. 91
Chez les personnes dont l’HTA est résistante, on doit envisager le dépistage de causes secondaires de l’HTA et l’aiguillage vers une prise en charge spécialisée. Plus précisément, étant donné la forte prévalence de l’hyperaldostéronisme primaire chez les personnes atteintes d’HTA résistante,92–95 nous recommandons d’effectuer un dosage de l’aldostérone et de la rénine (idéalement avant l’introduction de la spironolactone). 96
Valeurs et préférences
Le comité du guide de pratique clinique a accordé une grande importance au fait que l’action hypotensive démontrée de la spironolactone est supérieure à celle des autres agents de quatrième intention, tout en donnant peu de poids aux potentiels effets indésirables, notamment le risque d’hyperkaliémie associé à son utilisation. Le degré de certitude moindre des données probantes sur lesquelles s’appuie cette recommandation reflète la rareté des données disponibles sur les bienfaits cardiovasculaires à long terme du traitement.
Méthodes
Ce guide de pratique clinique a été élaboré bénévolement par le comité du guide de pratique clinique en soins de première ligne d’Hypertension Canada et avec le soutien d’Hypertension Canada. Nous avons utilisé la méthode GRADE 14 et le processus ADAPTE, 97 conformément aux normes de qualité et de présentation du guide AGREE II. 98
Composition des groupes participants
Les membres du comité du guide de pratique clinique en soins de première ligne ont été sélectionnés par le comité de direction du guide de pratique clinique d’Hypertension Canada. Le comité du guide de pratique se composait de médecins de famille (K.A.T., J.H. et G.C.), d’un pharmacien (R.T.T.), d’une pharmacienne (S.C.G.), d’une infirmière praticienne (J.B.), de médecins spécialistes de l’HTA (R.G. [coprésident], G.L.H. [coprésident], R.T.T., A.A.L., N.R.C.C. et E.L.S.), ainsi que d’une méthodologue (N.S.) spécialiste de l’élaboration de guides de pratique clinique et de la méthode GRADE. Nous avons également formé un groupe de travail composé de 4 patientes et patients partenaires vivant avec de l’HTA (que nous nommons dans la section « Remerciements »). En plus de fournir de la rétroaction tout au long du processus d’élaboration du guide de pratique clinique, ce groupe de travail a dirigé la création de l’outil de soutien destiné à la patientèle.
Sélection des thèmes prioritaires
Lors d’un forum public tenu en personne le 23 octobre 2023 dans le cadre du Congrès canadien sur l’HTA et auquel participaient plus de 200 prestataires de soins de première ligne, prestataires spécialisés en HTA et personnes ayant une expérience vécue de l’HTA, un consensus s’est dégagé sur la nécessité d’élaborer un guide de pratique clinique sur l’HTA axé sur les soins de première ligne, et donc simplifié, pragmatique et fondé sur des données probantes.
Avec l’apport des prestataires de soins de première ligne du comité du guide de pratique clinique ainsi que du groupe de travail de patientes et patients partenaires, et après avoir passé en revue les guides de pratique cliniques sur l’HTA existants (nous y reviendrons), le comité s’est entendu sur les thèmes prioritaires à traiter, soit le diagnostic et la prise en charge de l’HTA. Pour répondre à la demande formulée par les prestataires de soins lors du congrès, le comité a également décidé de limiter le nombre de recommandations et de s’en tenir à celles jugées les plus pertinentes pour les soins de première ligne.
Revue de la documentation et évaluation de la qualité des études
Le comité du guide de pratique clinique a utilisé le processus ADAPTE 97 pour sélectionner les guides cliniques internationaux sur l’HTA publiés ces 10 dernières années. En ce qui concerne le choix des recommandations sources, soit celles de l’American Heart Association, 99 de l’OMS 71 et de la Société européenne de cardiologie, 64 le comité a tenu compte de la qualité et de la disponibilité des synthèses de données probantes, de l’utilisation de la méthode GRADE ou de cadres similaires dans l’évaluation systématique et explicite de la force des recommandations et du degré de certitude des données probantes, de la clarté des recommandations et du moment de leur publication. Le comité s’est servides synthèses de données probantes et des degrés GRADE de chacune des recommandations sources pour élaborer ses propres recommandations. Le guide de pratique clinique de la Société européenne de cardiologie offrait les recommandations aux mises à jour les plus récentes (publiées en août 2024), avec des tableaux de données probantes allant jusqu’en janvier 2024, sauf pour l’essai ESPRIT (Effects of Intensive Blood Pressure Lowering Treatment in Reducing Risk of Cardiovascular Events), publié en juin 2024.28,64
Élaboration des recommandations
Les réunions virtuelles du comité du guide de pratique clinique se sont tenues sur une base mensuelle, du 25 juillet 2024 au 20 janvier 2025. Le comité a examiné les données probantes des recommandations sources et a porté des jugements sur les effets des interventions, leur faisabilité, les ressources nécessaires et les valeurs et préférences de la patientèle, ainsi que sur les enjeux d’accessibilité ou de disponibilité. Chaque recommandation a fait l’objet d’une discussion, puis a été soit adaptée, soit adoptée. Le comité visait le consensus. Toutefois, en l’absence d’unanimité, le comité passait au vote, le consensus étant défini par une approbation de plus de 70 % de ses membres. Nous avons attribué à chaque recommandation une force selon le système GRADE : soit forte (en utilisant la formulation « il est recommandé »), soit conditionnelle (en utilisant la formulation « il est suggéré »). 14 Vous trouverez à l’annexe 1, tableaux supplémentaires 2–10, de plus amples renseignements sur l’adaptation de nos recommandations par rapport aux recommandations sources.
Le comité s’est également appuyé sur le guide technique HEARTS pour élaborer des algorithmes de diagnostic et de traitement de l’HTA allégés afin d’optimiser leur mise en œuvre dans le contexte des soins de première ligne au Canada; ces algorithmes intègrent les recommandations formulées dans le présent guide de pratique clinique, et s’y conforment. 8
Revue externe
Une version préliminaire du guide de pratique clinique en soins de première ligne a été publiée sur le site Web d’Hypertension Canada du 27 septembre au 25 octobre 2024 à des fins de revue externe. Nous avons invité les médecins de famille, pharmaciennes et pharmaciens, infirmières et infirmiers, spécialistes de l’HTA ainsi que la patientèle et les personnes proches aidantes de partout au Canada à examiner et à commenter le guide de pratique clinique dans un sondage en ligne en anglais et en français. Nous avons envoyé des demandes de rétroaction par courriel en utilisant les listes d’envoi des principales organisations nationales représentant ces parties prenantes (voir la section Remerciements), ainsi que des demandes ciblées aux patients et patientes partenaires d’Hypertension Canada et de la Fondation des maladies du cœur et de l’AVC du Canada. Nous avons reçu 143 réponses (de 45 pharmaciens et pharmaciennes, 26 médecins de famille, 25 autres médecins, 19 infirmiers praticiens et infirmières praticiennes, 14 infirmières et infirmiers, 10 patients et patientes et 4 chercheurs et chercheuses). Les commentaires ont été colligés, examinés, puis intégrés pour actualiser les recommandations et les algorithmes dérivés du guide HEARTS (le cas échéant) lors d’un examen collectif du comité du guide de pratique clinique. Les réponses aux questions et aux commentaires fréquents se trouvent à l’annexe 2, disponible ici : www.cmaj.ca/lookup/doi/10.1503/cmaj.241770/tab-related-content.
Gestion des intérêts concurrents
Les intérêts concurrents de tous les membres du comité du guide de pratique clinique ont été gérés conformément aux politiques d’Hypertension Canada, elles-mêmes fondées sur les principes du Guidelines International Network (voir l’annexe 3, accessible en anglais ici : www.cmaj.ca/lookup/doi/10.1503/cmaj.241770/tab-related-content). 100 Lors de leur nomination, les membres ont tous et toutes pris l’engagement d’éviter toute situation d’intérêt concurrent direct avec des entreprises qui pourraient être touchées par le guide de pratique clinique, et ont fourni une déclaration écrite de tous les intérêts financiers ou non financiers liés au sujet. Des mises à jour verbales concernant les intérêts concurrents ont été demandées au début de chaque réunion du comité. Le comité de surveillance des conflits d’intérêts a exa-miné les déclarations et rendu des jugements sur les éventuels conflits. Les personnes qui présidaient le comité du guide de pratique clinique devaient être exemptes de tout intérêt financier pertinent durant l’ensemble du processus d’élaboration. Deux membres du comité ayant déclaré des intérêts potentiels liés à des sociétés pharmaceutiques ont reçu l’autorisation de participer aux discussions sur les recommandations pharmacologiques, mais n’ont pas pu voter sur ces sujets. Fait important, les discussions n’ont porté que sur des options médicamenteuses génériques.
Le financement provenait exclusivement d’Hypertension Canada, qui tire ses revenus des sources suivantes : recettes provenant des approbations de dispositifs (63 %); revenus de placement (18 %); recettes du programme de certification (7 %); subventions et commandites (4 %), y compris d’une entreprise de technologie de la santé; frais d’inscription (4 %); cotisations des membres (4 %); et dons (<1 %). Aucune source de financement ne provient de sociétés pharmaceutiques. Hypertension Canada a financé le guide de pratique clinique et a constitué le comité, mais n’a joué aucun rôle dans l’élaboration des recommandations et des outils de soutien. Aucune commandite n’a été acceptée pour ce guide de pratique clinique, et aucune entreprise n’a été autorisée à participer au processus.
Mise en œuvre
Conformément aux recommandations du guide technique HEARTS, le comité a adapté ses recommandations pour élaborer les algorithmes qu’il propose pour le diagnostic (Figure 2) et le traitement (Figure 3) de l’HTA en soins de première ligne au Canada. 8 Les protocoles normalisés contribuent efficacement à l’amélioration de la maîtrise de la PA à l’échelle de la population. Une récente méta-analyse d’ECR a montré qu’en moyenne, les protocoles de traitement normalisés réduisent la PAS de 6,7 mm Hg (IC à 95 % 3,7–9,8) et la PAD de 2,6 mm Hg (IC à 95 % 1,2–4,1), comparativement aux soins usuels. 101 S’ils sont largement adoptés, des algorithmes précis peuvent réduire les coûts liés aux médicaments grâce aux achats groupés, en plus de rendre l’enseignement normalisé et le partage des tâches plus efficaces et moins coûteux. 11
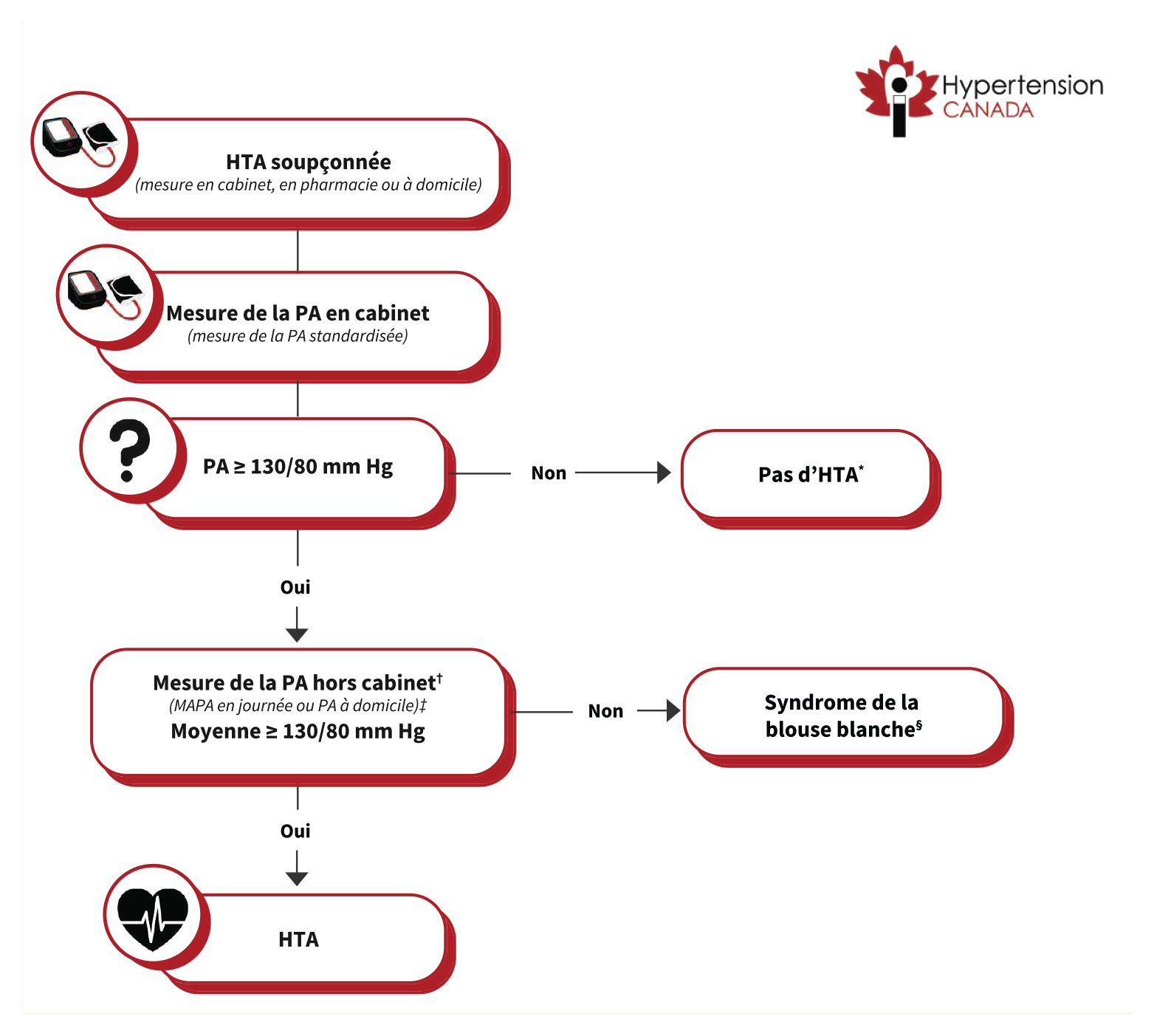
Algorithme proposé pour le diagnostic de l’HTA en soins de première ligne
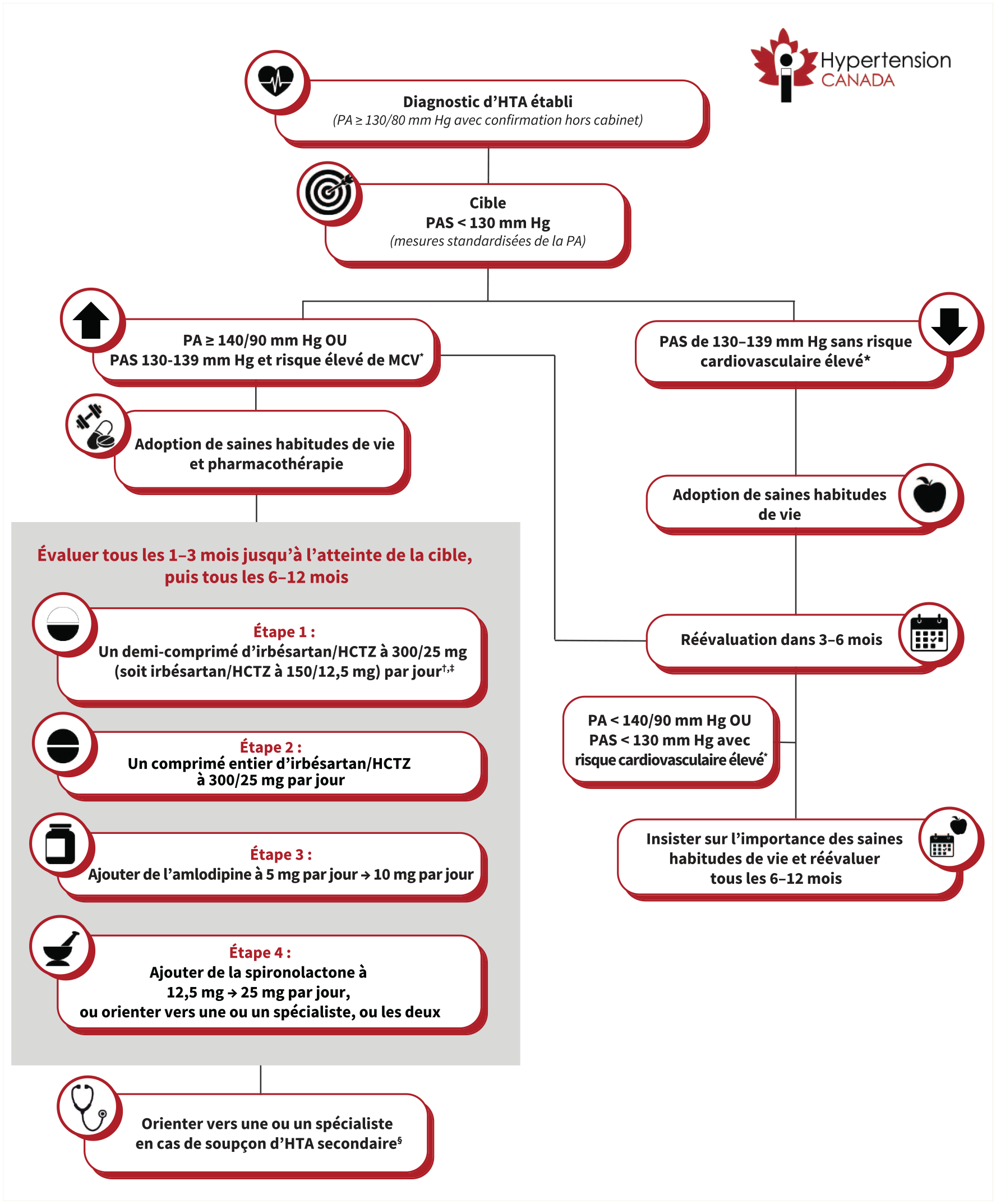
Algorithme propose pour le traitement de l’HTA en soins de premiere ligne (non destine aux enfants ou a la grossesse)
Associations de médicaments antihypertenseurs en monocomprimé offerts au Canada et comparaison de leur coût avec leurs équivalents en médicaments individuels
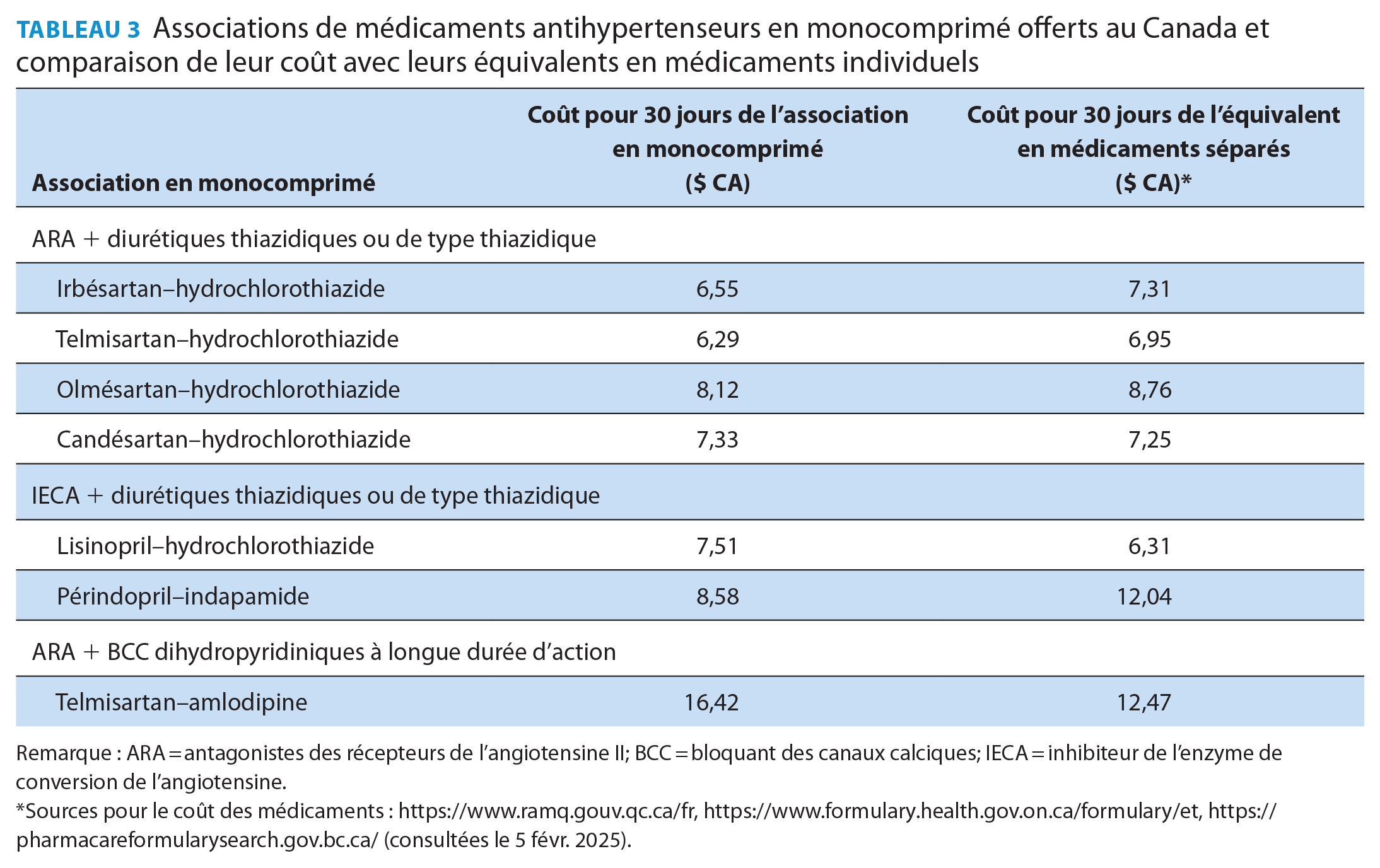
Remarque : ARA = antagonistes des récepteurs de l’angiotensine II; BCC = bloquant des canaux calciques; IECA = inhibiteur de l’enzyme de conversion de l’angiotensine.
Sources pour le coût des médicaments : https://www.ramq.gouv.qc.ca/fr, https://www.formulary.health.gov.on.ca/formulary/et, https://pharmacareformularysearch.gov.bc.ca/ (consultées le 5 févr. 2025).
Les critères retenus pour la sélection des médicaments recommandés dans l’algorithme thérapeutique comprenaient l’efficacité, la tolérabilité, le coût, la couverture, la disponibilité, la protection contre d’éventuelles pénuries et la possibilité de fractionner les comprimés (voir l’annexe 2). En fonction de ces critères, nous avons choisi un comprimé associant de l’irbé-sartan et de l’hydrochlorothiazide comme traitement initial de première intention pour le moment; nous reconsidérerons périodiquement ce choix en fonction de la disponibilité du médicament et de la publication de nouvelles données indiquant des options plus économiques. Le Tableau 3 présente les associations en monocomprimé actuellement offertes au Canada et considérées comme des solutions de rechange acceptables.
Fait important à souligner, le coût de la plupart des associations en monocomprimé est généralement inférieur à celui des composants administrés séparément. Notons que les seuils de PA adoptés ici tant pour définir l’HTA que pour fixer les cibles thérapeutiques sont plus bas que ceux des recommandations précédentes d’Hypertension Canada, de sorte qu’un plus grand nombre de personnes recevront un diagnostic d’HTA, ce qui peut avoir des conséquences non négligeables pour elles (p. ex., stigmatisation, assurances). 31 Toutefois, le comité estime que les données probantes actuelles corroborent fortement la pertinence de l’adoption de seuils plus bas pour favoriser la détection et l’intervention précoces de l’HTA, ce qui se traduira à long terme par une réduction des complications cardiovasculaires à l’échelle de la population.
Le guide technique HEARTS s’accompagne d’une stratégie de mise en œuvre éprouvée pour mobiliser les soins de première ligne et optimiser l’adoption des recommandations, stratégie que nous utiliserons à cette fin au Canada. 8 Elle repose sur une mobilisation active des centres de soins de première ligne et sur la préparation d’outils de transfert des connaissances pour accompagner les prestataires de soins de santé et la patientèle. Ces outils comprennent notamment un outil de soutien de la patientèle téléchargeable, qui pourra ainsi être rendu largement disponible pour l’afficher dans les milieux de soins de première ligne et le remettre à la patientèle en tant que document d’enseignement (voir l’annexe 4, accessible ici : www.cmaj.ca/lookup/doi/10.1503/cmaj.241770/tab-related-content). L’annexe 5, accessible à la même adresse, présente d’autres ressources en ligne gratuites destinées aux prestataires de soins et à la patientèle.
Hypertension Canada diffusera le contenu du guide de pratique clinique et les outils pour le mettre en œuvre en temps opportun sur son site Web (https://hypertension.ca), dans son réseau, sur les médias sociaux, dans ses balados, ainsi que lors des congrès nationaux portant sur les soins de première ligne. Nous pourrons suivre la mise en œuvre de ce guide par les téléchargements de l’outil de soutien à la patientèle, le nombre de consultations du guide sur le site Web et l’évolution des taux de traitement et de maîtrise de l’HTA, taux qu’Hypertension Canada a l’habitude de documenter à partir des données de l’Enquête canadienne sur les mesures de la santé. 5
Hypertension Canada mettra à jour le présent guide de pratique clinique à mesure que de nouvelles données pertinentes pour le diagnostic et le traitement de l’HTA seront publiées, ou que de nouvelles associations hypertensives en monocomprimé économiques seront offertes au Canada.
Autres recommandations
Hypertension Canada a adopté pour son nouveau guide de pratique clinique une démarche en 2 étapes. Dans un premier temps, le présent guide de pratique clinique axé sur les soins de première ligne a été élaboré à la demande de prestataires de soins de première ligne qui souhaitaient des recommandations pragmatiques sur la prise en charge de l’HTA dans la pratique courante. Puis, le guide de pratique clinique exhaustif à venir sera rédigé à partir d’une mise à jour sujet par sujet des lignes directrices antérieures qui commencera plus tard cette année. 7 Actuellement, nous entreprenons un exercice d’établissement des priorités pour déterminer les sujets à mettre à jour et l’ordre dans lequel le faire. Le guide de pratique clinique exhaustif servira de référence pour les aspects plus complexes et plus nuancés de la prise en charge de l’HTA.
Les recommandations présentées dans le guide de pratique clinique en soins de première ligne ont été élaborées à partir de synthèses de données probantes et de l’adaptation des recommandations provenant des guides de pratique clinique relative à l’HTA de l’American Heart Association, 99 de la Société euro-péenne de cardiologie 64 et de l’OMS. 71 Le présent guide de pratique clinique en soins de première ligne encourage l’instauration dès le départ d’un traitement d’association à faible dose, ce que ne faisaient pas les lignes directrices de 2020 d’Hypertension Canada. 31 De plus, à la demande générale des prestataires de soins de première ligne consultés durant l’élaboration de ce guide de pratique clinique, celuici adopte un seuil de PA unique qui sert de définition de l’HTA, ainsi qu’une cible thérapeutique unique. Par conséquent, contrairement aux lignes directrices de 2020 d’Hypertension Canada, 31 mais conformément à d’autres guides de pratiques cliniques internationaux64,99 et aux données probantes actuelles sur les bienfaits d’un abaissement plus intensif de la PA,27–30,38 nous avons adopté une définition de l’HTA fondée sur une PA ≥ 130/80 mm Hg et fixé une cible thérapeutique de PA < 130 mm Hg.
Connaissances à parfaire
Les présentes recommandations reposent sur les meilleures données probantes disponibles à ce jour. Des études en cours continueront d’orienter et d’améliorer la prise en charge de l’HTA. Même s’il existe déjà un vaste éventail de médicaments antihypertenseurs, de nombreuses nouvelles classes de médicaments ont été mises au point récemment.102–104 En outre, la dénervation rénale pourrait devenir une ligne de conduite interventionnelle prometteuse pour améliorer la maîtrise de la PA. 105 Le rôle de ces nouvelles stratégies thérapeutiques dans les futurs algorithmes de prise en charge de l’HTA reste à déterminer.
Limites
Bien que nous n’ayons pas procédé à de nouvelles revues des données probantes pour justifier nos recommandations, de nombreuses organisations se sont livrées à cet exercice. Afin de réduire le chevauchement des efforts de recherche et d’accélérer la création d’un guide de pratique clinique en soins de première ligne, nous avons passé en revue les données probantes provenant de guides de pratique clinique de grande qualité publiés récemment. La force de nos recommandations et le degré de certitude des données probantes qui les appuient reposent donc sur la documentation disponible au moment où les auteurs et autrices des guides de pratique clinique sources ont réalisé leurs synthèses des données pro-bantes (les plus récentes étant celles de la Société européenne de cardiologie, publiées en 2024). Nous reconnaissons que ces guides de pratique clinique sources n’ont pas été préparés dans un contexte canadien; cependant, nous avons tenu compte de la faisabilité, de l’acceptabilité, des ressources et d’autres considérations propres au contexte canadien pour en adapter les recommandations.
De plus, certains aspects des recommandations ne reposent pas sur des données probantes propres au Canada. Ainsi, il existe plusieurs calculateurs de risque cardiovasculaire pour déterminer si une personne est exposée à un risque élevé de MCV.63,106–109 Cependant, aucun de ces outils n’est particulier au Canada, et leur exactitude dans le contexte canadien demeure incertaine.
Notre comité du guide de pratique clinique a également tenté d’intégrer le NST et le RIP afin d’illustrer les risques et les bienfaits associés à chaque recommandation. Ces indicateurs étaient disponibles pour les cibles de PA rigoureuses, mais pas pour toutes les recommandations; en leur absence, nous avons plutôt utilisé des synthèses de résumés descriptifs des effets. Enfin, dans le but de formuler des recommandations pragmatiques et spécifiques à la prise en charge en soins de première ligne, nous n’avons pas inclus dans ce guide de pratique clinique certaines précisions nuancées de la prise en charge de l’HTA. Ainsi, la meilleure façon d’intégrer à la prise en charge les traitements complémentaires en constante évolution (p. ex., statines, inhibiteurs du cotransporteur sodium-glucose de type 2, agonistes des récepteurs du GLP-1) visant à réduire le risque cardiovasculaire chez les personnes atteintes d’HTA et d’autres comorbidités est l’un des sujets qui dépassent la portée de ce guide de pratique clinique. Ces sujets seront abordés dans le guide de pratique clinique exhaustif d’Hypertension Canada en préparation.
Conclusion
Nous avions pour objectif de formuler des recommandations et des algorithmes pragmatiques et fondés sur les données probantes pour faire avancer la norme de soins de l’HTA dans les milieux de soins de première ligne au Canada. L’adoption réussie de ce guide de pratique clinique contribuera à améliorer le traitement et la maîtrise de l’HTA à l’échelle de la population.
Voir la version anglaise de l’article au https://journals.sagepub.com/doi/full/10.1177/17151635251343907. ■
Supplemental Material
sj-pdf-1-cph-10.1177_17151635251352537 – Supplemental material for Guide de pratique clinique en soins de première ligne d’Hypertension Canada pour le diagnostic et le traitement de l’hypertension artérielle chez les adultes
Supplemental material, sj-pdf-1-cph-10.1177_17151635251352537 for Guide de pratique clinique en soins de première ligne d’Hypertension Canada pour le diagnostic et le traitement de l’hypertension artérielle chez les adultes by Rémi Goupil, Ross T. Tsuyuki, Nancy Santesso, Kristin A. Terenzi, Jeffrey Habert, Gemma Cheng, Stephanie C. Gysel, Jill Bruneau, Alexander A. Leung, Norman R. C. Campbell, Ernesto L. Schiffrin and Gregory L. Hundemer in Canadian Pharmacists Journal / Revue des Pharmaciens du Canada
Supplemental Material
sj-pdf-2-cph-10.1177_17151635251352537 – Supplemental material for Guide de pratique clinique en soins de première ligne d’Hypertension Canada pour le diagnostic et le traitement de l’hypertension artérielle chez les adultes
Supplemental material, sj-pdf-2-cph-10.1177_17151635251352537 for Guide de pratique clinique en soins de première ligne d’Hypertension Canada pour le diagnostic et le traitement de l’hypertension artérielle chez les adultes by Rémi Goupil, Ross T. Tsuyuki, Nancy Santesso, Kristin A. Terenzi, Jeffrey Habert, Gemma Cheng, Stephanie C. Gysel, Jill Bruneau, Alexander A. Leung, Norman R. C. Campbell, Ernesto L. Schiffrin and Gregory L. Hundemer in Canadian Pharmacists Journal / Revue des Pharmaciens du Canada
Supplemental Material
sj-pdf-3-cph-10.1177_17151635251352537 – Supplemental material for Guide de pratique clinique en soins de première ligne d’Hypertension Canada pour le diagnostic et le traitement de l’hypertension artérielle chez les adultes
Supplemental material, sj-pdf-3-cph-10.1177_17151635251352537 for Guide de pratique clinique en soins de première ligne d’Hypertension Canada pour le diagnostic et le traitement de l’hypertension artérielle chez les adultes by Rémi Goupil, Ross T. Tsuyuki, Nancy Santesso, Kristin A. Terenzi, Jeffrey Habert, Gemma Cheng, Stephanie C. Gysel, Jill Bruneau, Alexander A. Leung, Norman R. C. Campbell, Ernesto L. Schiffrin and Gregory L. Hundemer in Canadian Pharmacists Journal / Revue des Pharmaciens du Canada
Supplemental Material
sj-pdf-4-cph-10.1177_17151635251352537 – Supplemental material for Guide de pratique clinique en soins de première ligne d’Hypertension Canada pour le diagnostic et le traitement de l’hypertension artérielle chez les adultes
Supplemental material, sj-pdf-4-cph-10.1177_17151635251352537 for Guide de pratique clinique en soins de première ligne d’Hypertension Canada pour le diagnostic et le traitement de l’hypertension artérielle chez les adultes by Rémi Goupil, Ross T. Tsuyuki, Nancy Santesso, Kristin A. Terenzi, Jeffrey Habert, Gemma Cheng, Stephanie C. Gysel, Jill Bruneau, Alexander A. Leung, Norman R. C. Campbell, Ernesto L. Schiffrin and Gregory L. Hundemer in Canadian Pharmacists Journal / Revue des Pharmaciens du Canada
Supplemental Material
sj-pdf-5-cph-10.1177_17151635251352537 – Supplemental material for Guide de pratique clinique en soins de première ligne d’Hypertension Canada pour le diagnostic et le traitement de l’hypertension artérielle chez les adultes
Supplemental material, sj-pdf-5-cph-10.1177_17151635251352537 for Guide de pratique clinique en soins de première ligne d’Hypertension Canada pour le diagnostic et le traitement de l’hypertension artérielle chez les adultes by Rémi Goupil, Ross T. Tsuyuki, Nancy Santesso, Kristin A. Terenzi, Jeffrey Habert, Gemma Cheng, Stephanie C. Gysel, Jill Bruneau, Alexander A. Leung, Norman R. C. Campbell, Ernesto L. Schiffrin and Gregory L. Hundemer in Canadian Pharmacists Journal / Revue des Pharmaciens du Canada
Footnotes
Collaborateurs :
Toutes les autrices et tous les auteurs ont contribué à l’élaboration et à la conception des travaux ainsi qu’à l’acquisition, à l’analyse et à l’interprétation des données. Rémi Goupil et Gregory Hundemer ont rédigé l’ébauche du manuscrit, et toutes les autrices et tous les auteurs ont fait la révision critique de son contenu intellectuel important, ont donné leur approbation finale pour la version destinée à la publication et endossent l’entière responsabilité de tous les aspects du travail.
Remerciements :
Les autrices et les auteurs remercient Matthew Ford, Anna Stoutenberg, Asif Ahmed et Laurel Taylor d’Hypertension Canada pour leur soutien administratif et leur coordination du projet. Les autrices et les auteurs remercient également, pour leurs commentaires sur nos recommandations du point de vue de la patientèle ainsi que pour leur leadership dans l’élaboration de l’outil de soutien destiné à la patientèle, les patientes et patients partenaires Kerri Eady, J.K. Laughton, Karen Moffat et Raveenie Rajasingham. Elles et ils remercient aussi, pour leurs commentaires lors de la révision externe, les patientes et patients partenaires Catherine Allard, Linda Edwards, Rosemary Lyman Lohaza, Duncan Macpherson et R.M. Wiebe. Les autrices et les auteurs remercient France Boulianne pour le support à la traduction française des annexes. Enfin, les autrices et les auteurs remercient, pour leur aide dans le recueil des commentaires des membres lors de la phase de révision externe, les organisations suivantes : Hypertension Canada, l’Association canadienne de prévention et de réadaptation cardio-vasculaires, le Canadian Cardiovascular Harmonized National Guidelines Endeavour, la Société cardiovasculaire du Canada, le Conseil canadien des infirmières et infirmiers en cardiologie, l’Association médicale canadienne, l’Association des infirmières et infir-miers du Canada, la Société canadienne de médecine interne, le Collège des médecins de famille du Canada, Co-op Pharmacy, Diabète Canada, la Fondation des maladies du cœur et de l’AVC du Canada, la Fondation canadienne du rein, Obésité Canada, Médecins de santé publique du Canada et la Société québécoise d’hypertension artérielle.
Financement :
Le financement de cette initiative a été assuré par Hypertension Canada.
Intérêts concurrents :
Rémi Goupil déclare avoir reçu des subventions de recherche des Instituts de recherche en santé du Canada (IRSC), de la Fondation du rein du Canada et du Fonds de recherche du Québec — Santé (FRQS), Université de Montréal. Il dit aussi occuper les postes non rémunérés de membre du conseil d’administration de la Société ca-nadienne de néphrologie et de vice-président de la Société québécoise d’hypertension artérielle. Ross Tsuyuki déclare recevoir une subvention de recherche de la société Sanofi Canada, une allocation en tant que rédacteur en chef de la Revue des pharmaciens du -Ca-nada, ainsi que des honoraires de consultation de la société Pharmaprix. Il signale aussi occuper et avoir occupé des postes -(bénévoles) de président du conseil d’adminis-tration d’Hypertension Canada. Kristen Terenzi déclare avoir reçu des hono-raires de consultation, d’autres honoraires et un soutien financier pour ses déplacements des sociétés suivantes, chez qui elle a également participé à des comités de surveillance de la sécurité des données : AstraZeneca, Astella, Amgen, AbbVie, Aspen, Allergan, Bayer, Boehringer -Ingelheim, Lundbeck, Novartis, Novo Nordisk, Pfizer, Moderna, GlaxoSmithKline, Eli Lilly et Takeda. Jeffrey Habert déclare des honoraires de consultant des sociétés Otsuka, Eli Lilly, Amgen, Idorsia, Eisai et Elvium, ainsi que des honoraires de conférencier des sociétés sui-vantes, chez qui il a également participé à des comités de planification scientifique : Boehr-inger Ingelheim, Eli Lilly, Elvium, Bausch and Lomb, AstraZeneca, Novartis, Lundbeck, Novo Nordisk, Janssen, Eisai, HLS, Otsuka, Idorsia, Pfizer, Amgen, AbbVie, GlaxoSmithKline, Bayer et Valeo. Le Dr Habert a aussi reçu un soutien financier pour sa participation à des réunions des sociétés Eli Lilly and Idorsia. Il a été cores-ponsable de la préparation des guides de pratique clinique de Thrombose Canada, coauteur du guide de pratique clinique de 2023 du Canadian Network for Mood and Anxiety Treatments (CANMAT) et coauteur du consensus pour la prise en charge de l’insomnie au Canada. Enfin, il est le médecin responsable de la Holland-Davis Family Health Organization et il dirige l’Association du réseau DPC. Gemma Cheng signale avoir reçu des hono-raires de la Fondation de l’Hôpital chinois de Montréal pour une conférence sur le diabète de type 2 et l’HTA. Stephanie Gysel déclare avoir reçu un financement de la société Novo Nordisk et de la University Health Foundation, des honoraires de consultation des sociétés Novartis Canada, Amgen Canada, Pfizer Cana-da et Kye Pharma, des honoraires des sociétés Novartis Canada, Amgen Canada et Pfizer Canada ainsi qu’un soutien financier pour ses déplacements de la société Amgen Canada. Jill Bruneau signale avoir reçu des subventions de recherche des IRSC, un soutien financier pour ses déplacements du Memorial University of Newfoundland (assistance au congrès de l’Alliance canadienne de la santé cardiaque des femmes) ainsi que d’Hypertension Canada (assistance au congrès de l’Association des infirmières et infirmiers praticiens du Canada). Elle signale également avoir participé bénévolement aux activités de Groupe de travail sur l’application des connaissances et de l’Alliance canadienne de la santé cardiaque des femmes. Elle siège aussi au conseil d’administration d’Hypertension Canada (poste non rémunéré). De plus, Mme Bruneau déclare avoir eu recours à des simulateurs de pose de stérilet de la société Bayer, de même qu’à l’expertise et aux commandites de cette dernière, exclusivement dans le cadre de l’enseignement de la pratique infirmière spécialisée (fonds versés à l’établissement). Alexander Leung déclare avoir reçu la Bourse nationale de nouveau chercheur de la Fondation des maladies du cœur et de l’AVC du Canada, le Prix Jeune innovateur en santé communautaire (Young Innovator Award in Community Health) de Petro-Canada, ainsi qu’une subvention de démarrage du Calgary Centre for Clinical Research, Cumming School of Medicine, and Alberta Health Services Clin-ical Research Fund Seed Grant (fonds entièrement versés à l’établissement). Le Dr Leung signale également avoir reçu des honoraires en tant que spécialiste clinique pour le Programme de consultation -scientifique de l’Agence canadienne des médi-caments et des technologies de la santé. Norman Campbell déclare occuper la fonction de président de l’Alberta Health Professionals for the Environment et avoir présidé la Coalition canadienne de l’hypertension. Il agit également comme conseiller spécial pour le conseil d’administration de la World Hypertension League, comme consultant pour le programme HEARTS de l’Organisation pan-américaine de la Santé (OMS, région des Amériques), ainsi que pour l’organisation Resolve to Save Lives et la Crowfoot Primary Care Clinic. Ernesto Schiffrin déclare avoir reçu une subvention de projet des IRSC, des honoraires de consultation de la société Boehr-inger Ingelheim International, ainsi que des honoraires de conférencier de la société Idorsia. Le Dr Schiffrin a également siégé au comité du budget d’Hypertension Canada. Gregory Hundemer déclare avoir reçu des subventions de recherche des IRSC, de la Fondation canadienne du rein et de l’Organisation médicale universitaire de l’Hôpital d’Ottawa. Il est titulaire de la Chaire de recherche sur les mala-dies du rein Lorna Jocelyn Wood (Institut de recherche de l’Hôpital d’Ottawa). Aucun autre intérêt concurrent n’a été déclaré.
Cet article a été révisé par des pairs.
Propriété intellectuelle du contenu :
Il s’agit d’un article en libre distribué conformément aux modalités de la licence Creative Commons Attribution (CC BY 4.0), qui permet l’utili-sation, la diffusion et la reproduction dans tout médium à la condition que la publication originale soit adéquatement citée, que l’utilisation se fasse à des fins non commer-ciales (c.-à-d., recherche ou éducation) et qu’aucune modification ni adaptation n’y soit apportée. Voir : ![]()
Note de la rédaction :
Ce guide de pratique clinique est également publié, avec autorisation, dans les publications Le Médecin de famille canadien, le Revue des pharmaciens du Canada et (en résumé) L’Infirmière canadienne. Les demandes d’autorisations et de réimpressions doivent être envoyées au CMAJ/JAMC.
Traduction et révision :
Équipe Francophonie de l’Association médicale canadienne
References
Supplementary Material
Please find the following supplemental material available below.
For Open Access articles published under a Creative Commons License, all supplemental material carries the same license as the article it is associated with.
For non-Open Access articles published, all supplemental material carries a non-exclusive license, and permission requests for re-use of supplemental material or any part of supplemental material shall be sent directly to the copyright owner as specified in the copyright notice associated with the article.
