Abstract
Bakgrunn for studien
De siste tiårene er en rekke løsninger blitt lansert for å dempe eller bryte ned organisatoriske og profesjonelle grenser i helse- og velferdstjenestene (Andersson, Ahgren, Axelsson, Eriksson & Axelsson, 2011; Vik, 2018). Samhandlingsreformen angir en politisk styringsambisjon om at gode helhetlige pasientforløp skal være en felles referanseramme for alle aktørene og en rekke samordningstiltak skal sikre kontinuitet og kvalitet i pasientbehandling (Helse- og omsorgsdepartementet, 2009). Introduksjon av pakkeforløp og teambasert organisering er eksempler på slike samordningstiltak. Pakkeforløp skal bidra til å løse kvalitets- og koordineringsproblemer og pasientene skal sikres helhet, kvalitet og sammenheng (Helse- og omsorgsdepartementet, 2009, 2014–2015). Pakkeforløpene bygger på nasjonale og internasjonale faglige retningslinjer og veiledere for utredning og behandling der samhandling mellom spesialisthelsetjenesten, kommunen, fastlegen og andre relevante aktører står sentralt (Helsedirektoratet, 2018). Helse og omsorgsdepartementet initierte utvikling og implementering av syv pakkeforløp for psykisk helse og rus som skulle gjelde fra 1. januar 2019, ett av disse var pakkeforløp for tverrfaglig spesialisert behandling (TSB).
Teambasert organisering er et annet anbefalt samordningstiltak som har til hensikt å skape helhet og sammenheng i tjenestene. Helse og sykehusplanen beskriver det slik: [teambasert organisering] «gir bedre tjenester, gjør arbeidshverdagen rikere, men krever også mer av de ansatte» (Helse- og omsorgsdepartementet, 2019–2020, s. 118).
Det er spesialistenhetene for rus og avhengighet, tverrfaglig spesialisert behandling (TSB) som har behandlingsansvaret for pasienter med rusmiddelproblemer eller annen avhengighetsproblematikk. Det inkluderer bruk av illegale rusmidler, alkohol, spilleavhengighet og AAS (Helse- og omsorgsdepartementet, 2011–2012). Behandlingstilbudet gis både av helseforetakene og av private avtaleparter og kan omfatte døgnbasert, poliklinisk eller ambulant behandling. Behandling og oppfølging av pasientene utføres også av de lokalbaserte tjenestene og fastlegen. Vårt empiriske nedslagsfelt var avgrenset til anvendelsen av pakkeforløp for psykisk helse og rus samt teambasert organisering i heldøgns rusbehandling. Vi hadde et særlig blikk på kartlegging, behandling og oppfølging av pasienter som illegalt bruker anabole androgene steroider (AAS). Her viser flere studier at AAS kan utgjøre et al.vorlig folkehelseproblem på globalt nivå, og særlig i de nordiske landene (Barland, 2016; Jørstad, Skogheim & Bergsund, 2018; Sagoe, Molde, Andreassen,Torsheim & Pallesen, 2014; Sagoe, Torsheim, Molde, Schou Andreassen & Pallesen, 2015; Smit & De Ronde, 2018). Mange av de som benytter AAS illegalt har som mål å forbedre prestasjon, øke muskelmasse, styrke og utholdenhet, samt å redusere mengde kroppsfett. Langtidsbruk kan medføre alvorlige somatiske lidelser i en rekke organer, eksempelvis i hjerte- og karsystemet og hormonsystemet, i tillegg til psykiske bivirkninger og avhengighet (Kanayama, Hudson & Pope, 2020). AAS bruk kan således by på særlige utfordringer sammenlignet med andre former for misbruk, noe som vil kreve et medisinfaglig blikk. En norsk studie viste at nærmere 30% av pasientene i rusbehandling hadde livstidsprevalens knyttet til AAS. Studien viste også at det var manglende oppmerksomhet og kunnskap blant helsepersonell. Flere enn halvparten av studiens deltakere hadde ikke blitt spurt om tidligere- eller aktuelt AAS bruk i løpet av behandlingstiden, noe som tyder på at helsepersonell ikke systematisk identifiserer og tematiserer bruken. De pasientene som fortalte om AAS bruk opplevde at helsepersonell hadde lite kunnskap om problematikken. Studien viste således et gap mellom behandlingsbehov og -tilbud i behandlingsapparatet (Havnes, Jørstad, Mcveigh, Van Hout & Bjørnebekk, 2020). Slik vi ser det, kan manglende kunnskap og oppmerksomhet mot AAS bruk føre til at fagmiljøene ikke samhandler om et behandlingstilbud som er i tråd med pasientens behov. Dette er interessant å utforske nærmere.
Vår studie retter således oppmerksomhet mot samordning av tjenester til AAS pasienter som er i et døgnbasert behandlingstilbud for rusavhengige. Disse - i likhet med andre pasienter - kan ha behov for tjenester på tvers av organisasjonenes grenser og mange har behov for tjenester fra flere organisasjoner samtidig. Når samordningen mellom de ulike aktørene svikter, kan pasienten oppleve at behandling og oppfølging er fragmentert, lite sammenhengende og dårlig koordinert. Her er det følgelig en forutsetning at de ulike delene av behandlingsapparatet knyttes sammen, prioriteres og tilpasses hverandre. Dette er pågående prosesser som stadig må (re-)etableres (Bjørkquist & Fineide, 2019).
Organisasjonsteoretiske perspektiver
Samordningsproblemer kan knyttes til at helse- og velferdstjenestene er spesialisert og det er stor grad av arbeidsdeling. Videre er det ulike organisasjonsformer og ulike organisasjonsstrukturer i spesialisthelsetjenesten og i de lokalbaserte helse- og velferdstjenestene. Organisatoriske forhold kan således medføre at hver enkelt aktør arbeider innenfor sin egen «silo». Hver av siloene kan ha ulike måter å forstå og å behandle den enkelte diagnose/problemområde og de har en avgrenset oversikt over andre deler av helse- og velferdstjenestene, noe som kan føre til kontinuitetsbrudd i behandlingen (Glouberman & Mintzberg, 2001; Rösstad, Garåsen & Steinsbekk et al., 2013). Nasjonale føringer om samordningstiltak som pakkeforløp og teambasert organisering har nettopp til hensikt å skape helhet og sammenheng i behandling og oppfølging av den enkelte pasient.
Pakkeforløp innebærer at det rettes oppmerksomhet på hvordan arbeidsprosessene skal organiseres og utføres. Hvert pakkeforløp inneholder et sett av standarder (eksempelvis retningslinjer og veiledere for diagnostikk og behandling) og disse standardene er satt sammen i en sammenhengene kjede og som beskriver hvordan aktørene skal utføre sin del av arbeidsprosessen. Et pakkeforløp kan avgrenses til å gjelde kun en eller få organisatoriske enheter eller det kan beskrive omfattende samhandlingsprosesser mellom en rekke aktører (Fineide & Ramsdal, 2014). Pakkeforløp representerer her en tung idéstrømning i organisasjonstenkningen, men utgjør også en premissleverandør for samhandling og for politiske prioriteringer (Dent, 2008; Fineide & Ramsdal, 2014). I tråd med Mintzberg (1983) tese er utvikling og bruk av standarder en viktig koordineringsmekanisme når det er høy grad av arbeidsdeling og spesialisering i og mellom organisasjoner (Mintzberg, 1983), men det er lite oppmerksomhet på slike former for regulering. Om standarder følges eller ikke, beror ikke på standardiseringens makt eller autoritet, men heller at mottakeren skal ha interesse av å følge dem (Brunsson & Jacobsson, 2000).
De fleste studier av pakkeforløp er gjennomført i spesialisthelsetjenesten, se for eksempel Andersen, Røvik & Ingebrigtsen (2014) og Ådnanes, Høiseth, Magnussen, Thaulow & Kaspersen (2021). En studie viste at få kommuner hadde vært involvert i arbeidet med å implementere pakkeforløpene for psykisk helse og rus. Fagmiljøene i spesialisthelsetjenesten var skeptiske til innføring av pakkeforløp innenfor psykisk helse og rus. Ansatte i TSB var signifikant mer positive enn de som var ansatt i psykisk helsevern og ansatte i døgnenheter var mer positive enn de som arbeidet i poliklinikk, noe som trolig reflekterer et mindre press knyttet til pakkeforløp i døgnenhetene (Ose & Kaspersen, 2020). En annen studie fant at profesjonene uttrykte mistillit og motstand mot disse pakkeforløpene (Tørseth & Ådnanes, 2022). Studiene kan illustrere forhold som gjør det krevende å implementere pakkeforløp som samordningstiltak innenfor psykisk helse og rusfeltet. Teambasert organisering, derimot, synes ikke å være gjenstand for samme motstand. Et team defineres som [… ] «en liten, flerfaglig sammensatt gruppe med et felles formål der medlemmene opplever felles ansvar for at de oppnår resultater» (Assmann, 2008). I teamene bør det være optimal kommunikasjon, felles mål og felles kunnskapsgrunnlag. Videre er det sentralt at det er gjensidig respekt mellom profesjonsutøveren og pasienten som er involvert i behandlingsprosessen (Gittell, Godfrey & Thistlethwaite, 2013). Organisering i team kan gi bedre utnyttelse av ansattes kompetanse, organisatoriske grenser kan brytes ned og det kan bidra til å skape fleksibilitet i organisasjonen. Videre kan dobbeltarbeid reduseres, man får bedre koordinering og pasientsikkerheten kan styrkes. Det kan skilles mellom to ulike former for team. Tverrfunksjonelle team har teammedlemmer som arbeider både i teamet og i sin «moderorganisasjon» og multidisiplinære team der de ulike profesjonene i teamet arbeider i samme organisasjon (Ramsdal, 2019). Ansvarsgrupper er eksempel på et tverrfunksjonelt team og et internt tverrfaglig team i en behandlingsinstitusjon kan illustrere et multidisiplinært team.
Reeves, Lewin, Espin & Zwarenstein (2010) har utviklet en teoretisk modell som kan betraktes som et rammeverk for studier av teambasert organisering. Fire hovedområder (eller faktorer) gir grunnlag for en bred tilnærming; relasjonelle, prosessuelle, organisatoriske og kontekstuelle faktorer (Reeves et al., 2010). I forhold til vår studie er det særlig de organisatoriske faktorene som er relevante. Eksempler her er faktorer som organisering av møtene, ledelse og -deltakere i teamet og andre forhold som er av betydning for samordning. Jo mer tid- og flere møtepunkter man har til å møtes dess større mulighet vil deltakerne ha til å utvikle felles forståelse, tillit og respekt for hverandre (Reeves et al., 2010).
Ut fra Assmann (2008) definisjon av team, er hvert team representert med flere profesjoner. En vanlig måte å omtalse en profesjon på, er at det er en type yrkesmessig organisering av arbeid (Molander, 2013). Profesjoner har jurisdiksjon og høy autonomi over sine arbeidsområder, og de bruker sin teoretiske kunnskap for å løse bestemte problemer (Døving, Elstad & Storvik, 2016). Muligheten en profesjon har til å beholde sin jurisdiksjon, ligger delvis i makten og prestisjen de har gjennom den akademiske kunnskapen (Abbott, 1988). Det finnes noen oppgaver som er så spesialiserte at de ikke kan utføres av noen andre. I forbindelse med samarbeidet rundt pasienter har psykologer og leger enerett på diagnostisering av pasienter, og det er kun legene som kan skrive ut resepter og henvise videre til somatiske undersøkelser andre steder i spesialisthelsetjenesten (Abbott, 1988; Molander, 2013).
Det synes å være lite forskning på samordningsmodeller
Det synes å være få - om ingen - studier som ser på utfordringer ved implementering av anbefalte samordningstiltak i behandling og oppfølging av steroideavhengige. Hensikten med studien var derfor å undersøke hvorvidt pakkeforløp og teambasert organisering fungerer i døgnbasert behandling av steroideavhengige. Det første forskningsspørsmålet som ble belyst var hvilke kartleggingsrutiner som ble anvendt i kartlegging av AAS ved inntak av nye pasienter. Det andre vi så på var hvordan profesjonsutøverne samordnet seg internt i behandlingsfaglige team. Det tredje forskningsspørsmålet dreide seg om erfaringer med ekstern samordning.
Metode
Vi anvendte et kvalitativt forskningsdesign med en hermeneutisk tilnærming der vi fortolket informantenes erfaringer i lys av egen forforståelse og aktuelle teoretiske perspektiver (Thagaard, 2013; Tjora, 2017). For å belyse forskningsspørsmålene rundt samordning av behandling og oppfølging til AAS pasienter ble det gjennomført individuelle semistrukturerte intervjuer med informanter som vi antok hadde erfaring med denne pasientgruppen. Siden studien til Havnes et al. (2020) hadde vist at det var manglende oppmerksomhet og kunnskap om AAS blant helsepersonell, så vi det som relevant å innhente data fra flere profesjonsgrupper og -behandlingssteder.
Forfatter 1 tok kontakt med fagansvarlige ved to ulike behandlingsteder som hadde avtale med regionale helseforetak. Det ble her spurt om informanter med henholdsvis medisinskfaglig, sosialfaglig og psykologfaglig bakgrunn. De fagansvarlige sendte forespørselen videre til de respektive avdelingene på behandlingsstedene. Informantene meldte seg så frivillig og kontaktinformasjon ble videreformidlet. Vi fikk svar fra seks ulike informanter og det ble avtalt intervjuer. De fagansvarlige ved de to behandlingsstedene uttrykte at det var vanskelig å få rekruttert leger til intervjuene. Legene var svært opptatte, de arbeidet i deltidsstillinger og de hadde ofte medisinsk ansvar på flere enheter. Forfatter 1 sendte da en generell henvendelse til to nye behandlingssteder og fikk etter en stund kontakt med en lege (behandlingssted 3) og en ansatt ved en treningspoliklinikk (behandlingssted 4).
Prosjektet ble gjennomført under covid −19 pandemien i en periode det var begrensninger knyttet til å kontakte helsepersonell. Alle intervjuene ble derfor gjennomført per telefon vår og høst 2020 og hadde en varighet på rundt 60 minutter (Tabell 1).
Informantene

Syv av informantene arbeidet på til sammen tre døgnbaserte behandlingssteder. De hadde til felles at de behandlet pasienter med en rusavhengighet, døgnkontinuerlig og over lengre tid (inntil ett år). Den åttende informanten arbeidet på behandlingssted 4, som var en poliklinikk. Vedkommende var relevant å intervjue på grunn av erfaring med denne pasientgruppen.
Prosjektet ble vurdert og godkjent av Norsk Senter for Forskningsdata (NSD) i februar 2020, Bruk av intervjuer som datagrunnlag vil kreve en balansegang mellom hensyn til anonymisering og hensyn til å få frem viktige funn. Deltakere og behandlingsinstitusjoner er behandlet konfidensielt. Hver behandlingsinstitusjon er gitt et tilfeldig tall og det vises kun til deltakernes profesjonsbakgrunn. Det er ikke skilt på profesjonstilhørighet fra de to deltakerne med sosialfaglig bakgrunn. Informantene fikk tilsendt informasjonsskriv og samtykket samme dag som avtale om intervjuet ble gjort, og de ble bedt om å returnere scannet bilde av signert samtykke. Disse ble oppbevart på sikker måte i tråd med høgskolens retningslinjer. Intervjuene ble deretter gjennomført av forfatter 1. Det ble tatt lydopptak med en app på telefonen som sender opptaket til et nettskjema for kryptert og sikker lagring. Lydopptakene ble slettet ved prosjektslutt. Intervjuene ble transkribert av forfatter 1, som regel samme dag intervjuet hadde funnet sted. Det transkriberte materialet utgjorde rundt 100 sider.
Intervjuene var semistrukturerte og tok utgangspunkt i de tre forskningsspørsmålene. Her ble informantene spurt om arbeidsprosessen med kartlegging og om samarbeid internt og eksternt. Informantenes fortolkninger av hverdagens arbeid og organisering som eksempelvis roller og oppgavefordeling, struktur og rutiner og kunnskap om AAS var temaer som ble tatt opp. De aktuelle styringsdokumenter som ligger til grunn for pakkeforløp psykisk helse og rus, hovedsakelig «Behandling og rehabilitering av rusmiddelproblemer og avhengighet» og «Avrusning fra rusmidler og vanedannende legemidler» (Helsedirektoratet, 2016a og 2016b) ble anvendt som et «bakteppe» i analyse av intervjuene.
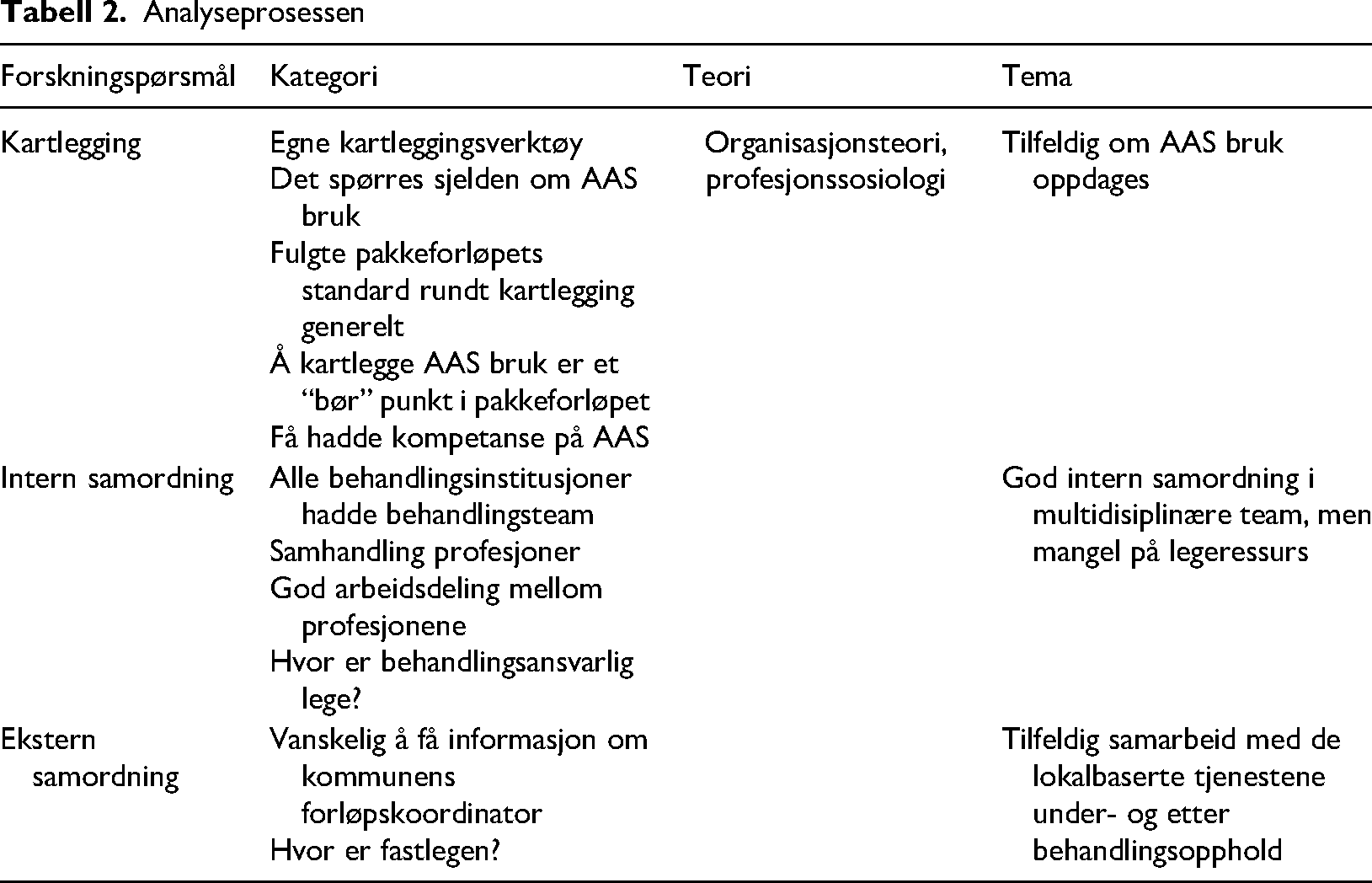
Analysestrategien var inspirert av stegvis deduktiv-induktiv tilnærming. Studien ble designet med en teoretisk åpenhet, samtidig som teorier og perspektiver la tydeligere føringer lenger inn i analysen (Tjora, 2017). Etter transkriberingen ble materialet sortert i henhold til de tre forskningsspørsmålene og deretter ble materialet kodet. Ved å kode og kategorisere får man lettere øye på mønstre og tendenser som man bruker i tolkningen av funnene. Kodingen gjør også at man begrenser datamengden og luker ut den informasjonen som ikke er relevant for problemstillingen (Larsen, 2017). Videre ble kodene sortert i egne grupper og strukturert i kategorier før vi knyttet de organisasjonsteoretiske perspektiver (herunder profesjonssosiologi) inn i analysen. Eksempelvis viste det seg å være gjennomgående i datamaterialet at det er mangel på struktur i kartleggingen av AAS bruk, at informantene hadde ulike erfaringer knyttet til samarbeid på tvers av organisasjoner, og at ulike profesjoner hadde ulikt fokus i behandlingssamarbeidet. Det ble da naturlig å anvende organisasjonsteoretiske perspektiver på samordning, teambasert organisering og profesjonssosiologi. Temaene kom frem ved at forfatter 1 sorterte og bearbeidet datamaterialet til meningsbærende enheter. Underveis i analyseprosessen diskuterte begge forfatterne aktuelle teoretiske bidrag fra organisasjon- og profesjonslitteraturen og systematiserte sitater før analysen ble skrevet ut. Tabellen under illustrer analyseprosessen der kategoriene som fremkom etter kodingen ble samlet i temaer (Tabell 2).
Analyseprosessen
Konteksten
Før vi presenterer resultatene vil vi beskrive konteksten som våre informanter formidlet sine erfaringer fra. Det varierte hvilke aldersgrupper institusjonene hadde som målgruppe. Den ene behandlingsinstitusjonen behandlet pasienter med alvorlige psykiske lidelser i tillegg til rusavhengighet, poliklinikken og de to andre behandlet pasienter med hovedsakelig rusavhengighet. Pasientene hadde først blitt henvist fra sin fastlege eller kommunal rustjeneste til spesialisthelsetjenestens polikliniske tilbud (TSB enhetene), som videre hadde gjort en rettighetsvurdering av behandlingsbehovet. Dersom TSB, sammen med pasienten, vurderte at avhengigheten var såpass omfattende at han eller hun måtte behandles med en langvarig innleggelse, henviste poliklinikken til ønsket institusjon.
Felles for de tre behandlingsstedene var at pasientene hovedsakelig bodde fast på institusjonen under behandlingstiden, men reiste hjem til egen bolig på permisjoner i noen helger. Pasientene hadde ingen utgifter knyttet til oppholdet, og de hadde krav på økonomisk ytelse fra Arbeids- og velferdsetaten (NAV) som inntekt under innleggelsesoppholdet. Det fjerde behandlingsstedet var en ruspoliklinikk med fokus på ruspasienters ernæring og trening.
Pasienter som er innlagt i rusbehandling omfattes av pakkeforløp for rusbehandling (TSB) som var gjeldende fra 2019. Dette pakkeforløpet bygger på følgende overordnet modell:
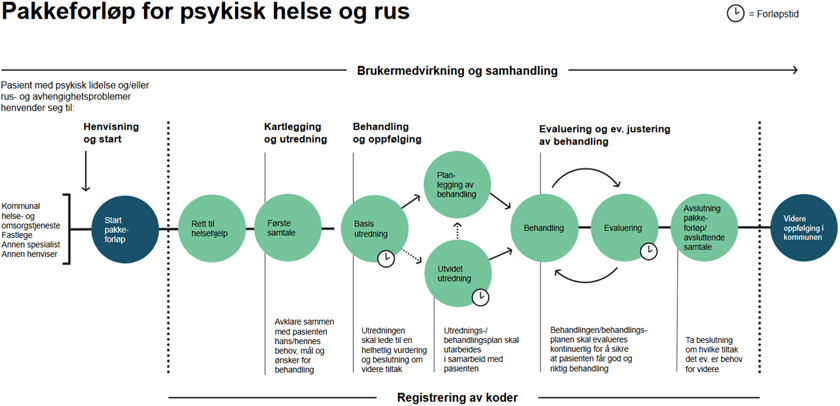 Kilde: Helsedirektoratet, 2020.
Kilde: Helsedirektoratet, 2020.
Pakkeforløpet beskriver organisering av utredning/ kartlegging, behandling og oppfølging gjennom pasientforløpet. Her er det lagt nasjonale føringer for kommunikasjon med pasienter og pårørende, ansvarsplassering og konkrete forløpstider, det vil si frister for gjennomføring av de ulike aktivitetene. Styringsdokumenter som ligger til grunn for pakkeforløpet er blant annet de nasjonale faglige retningslinjene «Behandling og rehabilitering av rusmiddelproblemer og avhengighet» (Helsedirektoratet, 2016a) og «Avrusning fra rusmidler og vanedannende legemidler» (Helsedirektoratet, 2016b). Det er særlig førstnevnte vi vil henvise til i denne artikkelen.
Resultater
Vi vil her presentere de tre temaene som fremkom i analysen som hadde til hensikt å belyse hvorvidt anbefalte samordningstiltak som pakkeforløp og teambasert organisering fungerte etter hensikten overfor denne pasientgruppen.
Tilfeldig om AAS bruk oppdages
Alle informantene fortalte at de hadde en godt innarbeidet inntaksrutine. Selv om pasientene allerede var kartlagt av henvisende instans, kunne det være nye- eller oppdaterte opplysninger etter innleggelsen, som ikke var omtalt i henvisningen. Behandlingsstedene anvendte en rekke ulike kartleggingsverktøy i fasen «kartlegging og utredning» (jfr. pakkeforløpene) i forbindelse med mottak av nye pasienter: […] det ble strukturert i forbindelse med at pakkeforløpet ble innført da […] i løpet av første uken skal [pasienten] ha en samtale med psykolog og også med lege og med miljøpersonalet. (Psykolog, behandlingssted 1)
Ifølge informantene gjennomførte lege, psykolog og pasientens kontaktperson (ofte en sosialfaglig ansatt) kartlegginger av henholdsvis rushistorikk, somatisk helse og psykisk helse, i løpet av den første uken etter innleggelse. Det ble blant annet foretatt en vurdering av selvmordsrisiko og voldsrisiko av psykolog, og det ble gjort vurderinger av hvorvidt det skulle settes inn medisinske tiltak fra legen, med tanke på eventuell abstinensbehandling. De sosialfaglige ansatte undersøkte om det krevdes tiltak i forbindelse med eksempelvis økonomi eller andre sosiale forhold. Kartlegging ble således foretatt av de ulike profesjonene, på ulike måter og gjennom bruk av ulike kartleggingsverktøy. Resultatene av kartleggingene ble brakt videre inn i de tverrfaglige behandlingsteamene, som vi kommer tilbake til litt senere.
Nasjonal faglig retningslinje for avrusning fra rusmidler og vanedannende legemidler beskriver oppfølging av spilleavhengige og kartlegging av anabole androgene steroider (Helsedirektoratet, 2016b). Anbefalingen er at bruk av dopingmidler før eller under behandling bør kartlegges og behandles. Det kom imidlertid frem i intervjuene at man sjeldent hadde en strukturert rutine på å spørre pasientene konkret om aktuelt- og/ eller tidligere bruk av anabole steroider: Vi har jo kartleggingsskjemaer som vi tar første dagen når de kommer inn. Som handler om både liksom personalia og hvilke rusmidler og hvilke mest brukte rusmidler og de syntes de egentlig er ganske okei de altså. Forklarer også en del de har brukt. (Sosialfaglig, behandlingssted 1)
Informantene fortalte at det sannsynligvis er mørketall når det når det gjaldt antall innlagte pasienter som har brukt AAS, hvor bruken ikke kartlegges eller oppdages under behandlingsoppholdet. Likevel forekom det at behandlerne enkelte ganger spurte pasientene om tidligere eller aktuelt bruk. Dette var to av informantene som hadde kjennskap til AAS gjennom det såkalte Steroideprosjektet ved Oslo Universitetssykehus, som er et nasjonalt behandlings- og kunnskapsutviklingsprosjekt. Disse informantene hadde fått kompetanse på AAS og kunne rådføre seg med Steroideprosjektet og hadde følgelig bedre forutsetninger til å ta opp AAS bruk med pasienten.
Enkelte informanter fortalte om at det var tilfeldig om AAS bruk ble tatt opp med pasienten. Et eksempel var der et kartleggingsskjema stilte spørsmål om sprøytebruk og at pasientene selv opplyste om dette: Det handler blant annet om at man spør om sprøytebruk. Det er jo, sånn jeg oppfatter det, ofte der det kommer frem da at folk sier at «jeg har ikke injisert heroin men jeg har injisert steroider» (Psykolog, behandlingssted 1). Nei, den bruker vi ikke hvis de ikke har kommet inn til oss med den (Lege, behandlingssted 3)
Oppsummert kan våre data tyde på at pakkeforløpet med tilhørende nasjonale faglige retningslinjer gjennom «bør» formuleringen ikke setter krav om at AAS bruk skal kartlegges. Kun to av informantene (psykologen og legen) ga uttrykk for at de hadde tilegnet seg kompetanse på AAS, for øvrig var hovedinntrykket vårt at det var lite kompetanse på AAS og at det var tilfeldig om AAS bruk hos pasientene ble oppdaget.
God intern samordning i multidisiplinære team, men mangel på legeressurs
Pakkeforløpet beskriver i punkt 3 at «all behandling i TSB skal være tverrfaglig og bestå av sosialfaglig, psykologfaglig og medisinsk/helsefaglig behandling» (Helsedirektoratet, 2018). Informantenes erfaringer knyttet til den horisontale samordningen internt i behandlingsinstitusjonene var formelle og uformelle møter og samtaler. De fremhevet viktigheten av felles møtetid og -steder til felles samarbeid. De fremhevet også betydningen av ulike kommunikasjonsformer og det å ha kontakt med hverandre utenom de faste møtene.
Alle behandlingsinstitusjonene hadde etablert team med ansatte som hadde sosialfaglig, psykologisk og helsefaglig sammensetning, som regel én fra hvert fagområde i hvert team. Alle teammedlemmene arbeidet i samme organisasjon, dette var således multidisiplinære team. Pasientene deltok ikke i teamene, noe som kan ha sammenheng med at hvert team hadde ansvar for flere pasienter. Noen team var organisert slik at ett av teammedlemmene fungerte som teamleder, og alle teamene hadde jevnlige møtepunkter.
Etter at de ulike kartleggingene var blitt foretatt av en ny pasient, presenterte de ulike profesjonsutøverne resultatene i teamet. Teamet diskuterte seg da fram til hvilke behandlingsopplegg som skulle tilbys. Behandlingsopplegget gikk som regel ut på at pasienten ble tilbudt individuelle samtaler med tildelte behandlere, kombinert med gruppeterapi og ulike aktivitetstilbud. Informantene ga uttrykk for at rollefordelingen både i og utenfor teamet synes å være tydelig. Psykologene fokuserte på den psykologiske delen av behandlingen, mens sykepleierne og legen fokuserte på den somatiske del av behandlingen. De sosialfaglige ansatte arbeidet gjerne i turnus og var således den profesjonsgruppen som var «tettest på» pasienten under behandlingsoppholdet. Informantene ga uttrykk for at de inntok en relativt profesjonsspesifikk rolle i det enkelte teamet, men at de brukte hverandres profesjonskunnskap slik at teamet kunne danne seg en helhetlig forståelse av pasientene. En av de sosialfaglige fortalte at hvis AAS bruk skulle bli oppdaget i løpet av behandlingsoppholdet, ville dette bli tatt med inn i teamet: Men vi har ikke noen rutiner på hvordan vi gjør det videre. Så det blir litt mer personavhengig, tenker jeg. Litt med hvilke øyne man ser da. (Miljøterapeut, behandlingsted 1)
Det var et gjentakende problem på alle de tre heldøgns behandlingsstedene at teamene manglet legeressurs, fordi legene ofte var ansatt i mindre stillingsprosenter. Manglende tilgjengelighet påvirket muligheten for samhandling, oppgavefordeling og inkludering av medisinsk kompetanse i teamene. En av informantene foreslo at sykepleiere kunne utføre noen av legeoppgavene eksempelvis gjennom samtaler med pasientene samt enklere somatiske undersøkelser som å måle blodtrykk og puls. Informantens utsagn er interessant fordi horisontal oppgaveglidning nettopp kunne bidratt til at teamets oppgaver ikke ble satt «på vent» i mangel av medisinsk kompetanse.
Informantene vi intervjuet ga utrykk for at de jobbet med steroideavhengige på samme måte som de jobbet med pasienter som hadde illegale rusmidler som sin problematikk. Det som derimot skilte AAS pasientene fra de andre pasientene var behovet for større oppmerksomhet på somatisk helse. Dette var således et trekk ved pasientene som fordret legenes involvering i de tverrfaglige teamene: Jeg tror jo at hvis vi skal bli gode på å jobbe med det her så er vi nødt til å få legene våre mer inn også. (Psykolog, behandlingssted 1). Ja, det er jo sånn helt innarbeidet praksis da. Hos oss. Så det er liksom TSB feltet litt. De [teamene] fungerer jo bra, det er veldig berikende og veldig bra å gjøre det sånn når det fungerer. (Lege, behandlingssted 3)
Informantene ga generelt sett utrykk for gode erfaringer med teambasert organisering, noe som kan tyde på at dette anbefalte samordningstiltaket kan fungere etter hensikten for pasienter med AAS. Dog, teamene manglet både kunnskap om AAS samt medisinsk kompetanse, noe som kan føre til at teamene ikke samhandler om et behandlingstilbud som er i tråd med pasientens behov.
Tilfeldig samarbeid med de lokalbaserte tjenestene under og etter behandlingsopphold
De fleste pasientene hadde en ansvarsgruppe rundt seg bestående av for eksempel rustjenesten i kommunen, NAV og TSB poliklinikken. Ansvarsgruppene kan her betegnes som tverrfunksjonelle team siden teammedlemmene hadde ulike organisasjonstilknytninger. Alle informantene fortalte om at ansvarsgruppemøtene ble organisert som fysiske møter ved behandlingsstedene, og det var ingen som trakk frem erfaring med digitale møteformer.
Under behandlingsoppholdet beholdt pasienten sin fastlege i hjemkommunen. Alle informantene trakk nettopp frem fastlegen som en naturlig samarbeidspartner, selv om flere ga uttrykk for usikkerhet rundt fastlegenes kompetanse om steroideproblematikk. Ved noen tilfeller deltok fastlegen i ansvarsgruppemøter underveis i behandlingsforløpet. Det kan her synes som dette var avhengig av om pasientens fastlege og -bosted var lokalisert i nærheten av behandlingsinstitusjonen eller ikke. Det varierte således hvorvidt fastlegen var aktivt med i ansvarsgruppene under behandlingsforløpet eller ikke, men samarbeidet fungerte godt når fastlegen deltok aktivt: Helt fantastisk hvordan hun møter på hvert eneste ansvarsgruppemøte. Det er det de færreste som gjør. De bare er med og får tilsendt referat. Men hun er MED og er oppriktig engasjert da. Det er (Sosialfaglig, behandlingssted 2).
Pakkeforløp TSB beskriver viktigheten av at det gjennomføres jevnlige samarbeids-/ansvarsgruppemøter mellom pasient, aktuelle kommunale aktører og TSB: «Samarbeidsmøtene tar utgangspunkt i pasientens behandlingsplan, eventuelt individuell plan, og skal sikre koordinering av de tiltakene som skal gjennomføres i forbindelse med behandlingen» (Helsedirektoratet, 2022, punkt 3). Flere informanter ga allikevel uttrykk for at systemet rundt pasienten kunne «forsvinne» i den perioden pasienten var innlagt. Informantene hadde også en oppfatning av at kommunene ikke synes å være kjent med plikten til å opprette forløpskoordinator, slik det er beskrevet i pakkeforløpet. Når behandlings- og tjenestetilbudet rundt den enkelte pasient ikke ble koordinert, opplevde informantene at de brukte store deler av behandlingstiden på å finne noen som var villige til å gjøre det: Også bruker vi tre måneder på å finne en [kommunal] forløpskoordinator, også er 25% av behandlingen gått. (Sosialfaglig, behandlingssted 1)
Diskusjon
Statlige ambisjoner og føringer gjennom introduksjon av pakkeforløp og teambasert organisering er eksempler på organisatoriske løsninger som har til hensikt å samordne innsatsen overfor den enkelte pasient. Imidlertid viser studier at implementering av nye samordningstiltak er utfordrende og det kan oppstå et gap mellom idéen (her pakkeforløp og teambasert organisering) og praksis (Bjurling-Sjöberg, Wadensten, Pöder, Jansson & Nordgren, 2018; Fineide & Ramsdal, 2014; Holroyd-Leduc et al., 2013). Vi har riktignok intervjuet få informanter i TSB, men det var ingen av de vi snakket med som problematiserte introduksjon av pakkeforløp, noe som samsvarer med Ose & Kaspersens funn (2020).
Manglende vertikal samordning
Våre funn rundt det tilfeldige samarbeidet med de lokalbaserte tjenestene kan indikere at pakkeforløp for psykisk helse og rus - som nettopp skulle sikre samordning - ikke fungerte etter hensikten. Misforholdet kan knyttes til manglende vertikal samordning mellom behandlingsstedene og pasientens fastlege og kommunale virksomheter, både under behandlingsoppholdet og ved utskriving. En åpenbar forklaring er at behandlingsapparatet er spesialisert og det er stor grad av arbeidsdeling der de ulike aktørene har ulike organisasjonsformer og -organisasjonsstrukturer (Glouberman & Mintzberg, 2001; Rösstad, Garåsen & Steinsbekk et al., 2013). De faglige retningslinjene og veilederne som pakkeforløpet er bygget på, er standarder som er utarbeidet med utgangspunkt i at aktørene har interesse av å følge de (Brunsson & Jacobsson, 2000).
Våre funn viste at det var etablert ansvarsgrupper rundt hver pasient og at informantene ønsket involvering fra pasientens fastlege. I henhold til pakkeforløpet for psykisk helse og rus har fastlegene et sentralt ansvar for koordinering av behandlingstilbudet til pasienten. En studie viste at fastlegene var den enkelttjenesten som behandlere og ledere i spesialistenhetene oftest nevner som en frustrasjon og barriere for sammenheng og kontinuitet (Ådnanes et al., 2021), noe som funn i vår studie bekrefter. Siden langtidsbruk av AAS kan gi alvorlige somatiske lidelser (Kanayama, Hudson & Pope, 2020) vil nettopp fastlegens involvering være av betydning i en ansvarsgruppe.
Slik vi ser det, kan fastlegenes ansvar rent praktisk være vanskelig å utvise på grunn av geografiske avstander, dette bekreftes også av informantene. Det samme kan være tilfelle når det gjelder kontakt med den kommunale forløpskoordinator. Våre data var riktignok innhentet i den innledende fasen av covid 19 (vår og høst 2020) men informantene hadde påfallende lite oppmerksomhet rundt det potensiale som digitale ansvarsgruppemøter kan representere.
Horisontal samordning i team
Våre funn viste at det var mer eller mindre tilfeldig om steroidbruk ble kartlagt og oppdaget under behandlingsoppholdet noe som bekrefter funn i tidligere studier (Barland, 2016; Havnes et al., 2020; Skårberg et al., 2008).
Det er et paradoks at samordning rundt pasienter som bruker AAS fordrer at AAS bruken er identifisert. Her synes det å være nødvendig å styrke profesjonenes kompetanse på AAS slik at det kan fanges opp og videre settes inn behandlingstiltak og andre virkemidler som er samordnet og tilpasset den enkeltes behov. Vi kan anta at pakkeforløpet med tilhørende standarder (de faglige retningslinjenes) formuleringer rundt «bør» eller «skal» kartlegge AAS, ikke nødvendigvis vil være av betydning for hvorvidt AAS bruk kartlegges eller ikke. Med kunnskap om AAS vil vi anta at behandlingspersonalet ville følge «bør» punktet satt i standarden fordi de har interesse av det (Brunsson & Jacobsson, 2000).
Vi har sett at de ulike interne multidisiplinære teamene erfares å fungere godt selv om det fremkommer mangel på kunnskap om AAS samt mangel på medisinsk kompetanse. Teamene synes å ha et felles formål i behandling av pasientene (Assmann, 2008). Om teamene tilegner seg et felles kunnskapsgrunnlag rundt avhengighetsproblematikk og AAS bruk, kan vi anta at teamene samhandler bedre om et behandlingstilbud som er i tråd med pasientens behov. Teamene består av ulike profesjoner som har jurisdiksjon og autonomi over sitt arbeidsområde (Abbott, 1998; Døving et al., 2016). Fravær av sentrale nøkkelpersoner - i dette tilfellet legen - kan gjøre at teamet ikke får mulighet til å skape en felles faglig forståelse rundt pasienter med AAS problematikk (Reeves et al. 2010; Ramsdal, 2019). Uten lege tilstede ble det også vanskelig for teamet å bli enige om den enkeltes ansvar inn mot behandling. Funnet er i tråd med Hustofts undersøkelse som fant at team som var representert med leger hadde positiv betydning for teamet, noe som kan forklares med at legene har en sentral koordinerende rolle i spesialisthelsetjenesten (Hustoft et al., 2018). Her kan muligens horisontal oppgaveglidning internt i teamene delvis kompensere for den manglende medisinske kompetanse. Det kan dog bli utfordrende for profesjonsutøverne å gi fra seg oppgaver på fagområder man har autonomi over (Abbott, 1998; Molander, 2013).
Oppsummering og konklusjon
I denne studien har vi sett nærmere på hvorvidt anbefalte samordningstiltak som pakkeforløp og teambasert organisering fungerte etter hensikten overfor denne pasientgruppen. Vi fant vi at det var tilfeldig om AAS bruk ble oppdaget under behandlingsoppholdet, noe som kan indikere manglende oppmerksomhet på denne form for misbruk. Gjennom informantenes fortolkninger av teambasert organisering synes det som at denne organisatoriske løsningen har «satt seg» som en god horisontal samordningsmekanisme internt i behandlingsinstitusjonene. Dog, teamene manglet både kunnskap om AAS samt medisinsk kompetanse, noe som kan føre til manglende samhandling om et behandlingstilbud som er i tråd med pasientens behov. Tilfeldig samarbeid med de lokalbaserte tjenestene kan indikere at pakkeforløp for psykisk helse og rus ikke fungerer etter hensikten.
Basert på våre funn og eksisterende forskning på feltet er vår konklusjon at det er krevende å få realisert den politiske styringsambisjonen om helhet og sammenheng i tjenestene. Disse samordningsmodellene eksisterer side om side med en lang tradisjon for fragmenterte helse- og velferdstjenester, noe som kan resultere i et gap mellom styringsambisjonen og praksis.
Studiens begrensninger
Datainnsamlingen var begrenset til intervjuer med noen få profesjonsutøvere i ulike behandlingsinstitusjoner i TSB. Vi har ikke innhentet data som belyser pasientenes erfaringer med samordningsmodellene. Et brukerperspektiv på samordning kunne bidratt til å kaste lys over helt andre aspekter og problemstillinger enn det profesjonsutøverne var opptatt av. Vi må derfor ta hensyn til dette, noe som innebærer en forsiktig tolkning av funnene. Med begrensninger i datamengde var det heller ikke mulighet for en inngående analyse av de ulike delene av behandlingsforløpet, noe som kunne gitt en dypere forståelse av kompleksiteten rundt implementering av pakkeforløp og teambasert organisering.
Studiens funn vil allikevel bidra til økt forståelse for vanskeligheter med implementering av gode pasientoverganger internt i TSB og mellom TSB og de lokalbaserte tjenestene.
Footnotes
Declaration of conflicting interests
The authors declared no potential conflicts of interest with respect to the research, authorship, and/or publication of this article.
Funding
The authors received no financial support for the research, authorship, and/or publication of this article.
