Abstract
Résumé
Objectif
Les dispositifs de soins ambulatoires sans consentement sont largement utilisés, mais ils sont controversés et leur efficacité n’est pas prouvée à ce jour. L’expérience des patients concernés reste très peu étudiée en France, et notamment celui des jeunes patients, or leur adhésion aux soins en début de maladie est complexe et a un impact sur le pronostic futur. L’objectif est d’étudier l’expérience de jeunes patients suivis en programme de soins (PDS) afin de proposer des perspectives pour optimiser leur prise en charge et d’enrichir la réflexion sur l’utilisation des PDS.
Méthode
Des entretiens semi-directifs ont été réalisés auprès de 11 patients de 20 à 32 ans suivis en PDS ou l’ayant été dans les 5 dernières années, puis une analyse phénoménologique de type sémio-pragmatique a été réalisée sur les verbatims obtenus.
Résultats
(1) L’expérience de la contrainte en ambulatoire est contrastée avec un vécu de privation de libertés et d’intrusion, mais aussi de soutien et de protection. (2) Le PDS est représenté comme un cadre permettant l’évolution de la conscience des troubles et de l’acceptation des soins. (3) Les patients rapportent un manque d’information sur les modalités de soins sous contrainte, pouvant aller jusqu’à la méconnaissance de l’existence de cette mesure. Les interactions patient-psychiatre au sein du PDS sont complexifiées par la contrainte mais restent perçues comme une relation de soin. (4) Ils rapportent des contraintes dans la vie quotidienne liées au PDS et qui peuvent compliquer l’insertion professionnelle.
Conclusion
Les résultats soutiennent l’importance de soigner la relation thérapeutique au sein du PDS et d’impliquer davantage le patient dans sa prise en charge, en commençant par une meilleure information. Ils soutiennent une utilisation du PDS comme un outil temporaire à associer à un travail sur l’adhésion aux soins et à un accompagnement à la réinsertion sociale et professionnelle.
Spécialité
Psychiatrie
Introduction
Les soins ambulatoires sans consentement (SASC) en psychiatrie existent dans de nombreux pays. Ils prennent des formes diverses et différentes dénominations sont retrouvées dans la littérature: ordonnance de traitement, community treatment order, involuntary outpatient commitment, supervised community treatment, assisted outpatient treatment, extended leave, supervised discharge, etc. Leurs modalités sont différentes en termes d’acteurs concernés, de contenu, et de durée. En France, il s’agit d’un contrat écrit rédigé par le psychiatre après le recueil de l’avis du patient, indiquant les modalités de sa prise en charge (consultations psychiatriques, entretiens infirmiers, hospitalisations séquentielles ou à temps partiel, prise d’un traitement médicamenteux) appelé le Programme de Soins (PDS) psychiatrique. Il est mis en place par le psychiatre lorsque les troubles rendent difficile le consentement aux soins mais qu’ils ne nécessitent plus une hospitalisation à temps complet. Il implique la possibilité d’une réintégration en hospitalisation à la demande du psychiatre si l’état clinique du patient le nécessite. La mesure doit être renouvelée tous les mois par la réalisation d’un certificat médical mensuel en justifiant la nécessité, sans limite de durée. En France, la responsabilité du psychiatre est fortement engagée car il est seul décisionnaire dans la mesure et il n’y a pas de contrôle juridique systématique, contrairement au Quebec où la mesure équivalente est instaurée par un juge ou aux Etats-Unis par le tribunal de santé mentale. En revanche en France la mesure est systématiquement contrôlée en cas de nouvelle hospitalisation, par le Juge de la Liberté et de la Détention (JLD), rencontrés par tous les patients au 12ème jour d’hospitalisation. À la suite de la loi du 5 juillet 2011 qui introduit le PDS dans la législation française, le nombre de personnes faisant l’objet de soins sans consentement augmente pour atteindre 96 000 en 2018, dont 42 000 en PDS.1,2 La durée des PDS est elle aussi en augmentation, avec une durée moyenne de 1 an ou 2 ans selon les modalités légales, et 20% durent plus de 3 ans. 3 Peu d’études ont été faites sur l’efficacité des PDS, et montrent des résultats divergents, avec des faiblesses méthodologiques. Aucun essai contrôlé randomisé n’a été réalisé.4–7 A l’international, les études de plus haut niveau de preuve sur l’efficacité des SASC montrent une absence de différence significative sur le taux de réadmission à l’hôpital, la durée de séjour hospitalier, l’adhésion au traitement, la qualité de vie, les arrestations et l’itinérance, l’état clinique psychiatrique, et la satisfaction des soins.8–11 Une vive controverse à leur sujet a donc émergé dans la littérature, soulevant des débats scientifiques et des problématiques éthiques, juridiques, et sociétales. 8 Ils soulèvent notamment les questions de l’atteinte aux libertés individuelles des patients et de la limite du pouvoir donné à l’exercice médical de la psychiatrie lorsqu’ils sont utilisés pour la gestion de la dangerosité. 7
Si ce dispositif de soins est si controversé, il est donc capital d’interroger le point de vue des acteurs concernés. A l’international comme en France, les professionnels de santé sont divisés, et la majorité d’entre eux sont partagés entre des considérations éthiques et les avantages pragmatiques des SASC.12–16 Les principaux avantages perçus sont les suivants : des bénéfices sur la relation avec les familles et la qualité de vie des patients 13 ; faciliter la sortie d’hospitalisation et permettre de s’éloigner de l’hospitalo-centrisme.13,14 Ils le perçoivent enfin comme un cadre et un soutien permettant d’améliorer l’observance thérapeutique. 13 Les familles des usagers observent dans la majorité des cas des bénéfices à leur utilisation sans toutefois être unanimes sur l’efficacité et la tolérance.3,17 Des études16,18,19 ont été menées à l’étranger auprès des patients concernés, ils rapportent un sentiment de coercition et de privation de liberté, parfois même de perte de dignité, souvent en lien avec la perte de leur droit à décider pour leur santé, avec l’imposition d’un traitement médicamenteux ou d’entretiens de suivi dont ils ne perçoivent pas toujours l'intérêt, et avec la crainte d’une réhospitalisation sans leur consentement en cas de non compliance à la mesure . lls rapportent également des points positifs, et peuvent considérer le dispositif comme un soutien et un cadre rassurant, un support pour l’autonomie, et un mode de soins préférable à l’hospitalisation complète. Ces études montrent un important manque d’information des patients au sujet de la mesure dont ils font l’objet. A notre connaissance, une seule étude qualitative a été réalisée en France auprès de patients suivis en PDS. 6 Elle n’incluait que des patients de plus de 30 ans, et aucune autre étude à l’international n’a exploré l’expérience des jeunes adultes suivis en SASC. Une étude américaine montre que 70% des jeunes de 16 à 27 ans interrogés rapportent un impact négatif de l’hospitalisation sans consentement sur leur capacité à faire confiance par la suite aux professionnels de soins, avec des conséquences sur le long terme. 20 L’adhésion aux soins en début de maladie est un défi : en France, 3 mois après un premier épisode psychotique (PEP) 34% des patients interrompent leur suivi, et cela est associé à un moins bon pronostic en termes de réhospitalisations. 21 Il existe cependant très peu d’études évaluant l’efficacité des SASC dans cette population et leurs résultats sont divergents.22–25 L’utilisation du PDS chez les jeunes patients est pourtant très fréquente : à Montpellier, en 2022, elle a concerné 27% des patients de 18 à 30 ans hospitalisés sans leur consentement (Tableau 1). La moitié d’entre eux ont été réhospitalisés dans les mois suivant la mise en place du PDS, et le nombre de jours qu’ils ont passés en hospitalisation sur l’année a été le double de celui des patients non concernés par cette mesure.
Données de l’année 2022 sur les patients de 18 à 30 ans pris en charge en psychiatrie à Montpellier (France).
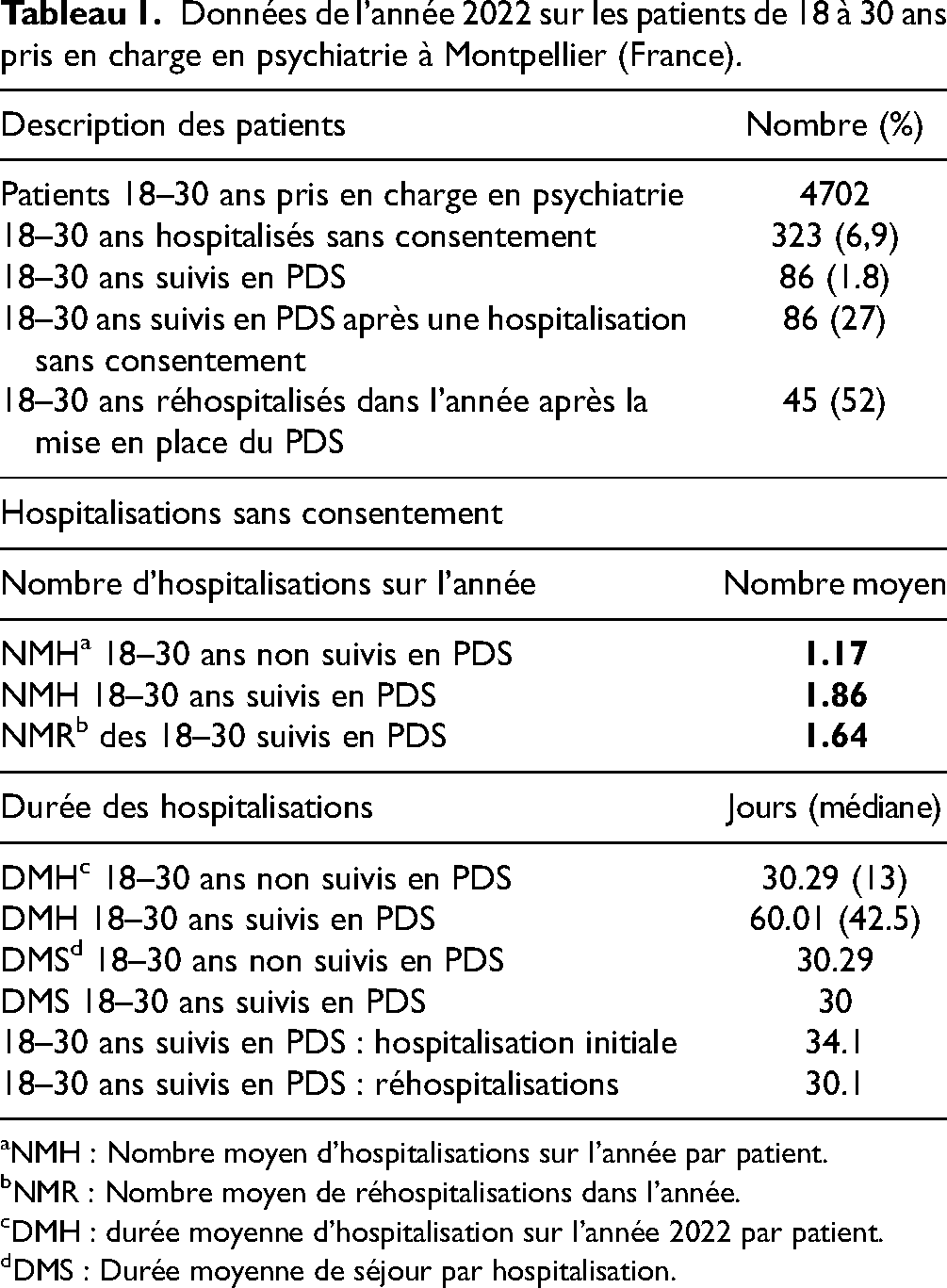
NMH : Nombre moyen d’hospitalisations sur l’année par patient.
NMR : Nombre moyen de réhospitalisations dans l’année.
DMH : durée moyenne d’hospitalisation sur l’année 2022 par patient.
DMS : Durée moyenne de séjour par hospitalisation.
Nous faisons donc l’hypothèse que l’apport de connaissances sur l’expérience vécue des jeunes patients suivis en PDS pourrait participer à optimiser leur prise en charge, en permettant l’accès à une meilleure compréhension par les professionnels de santé et en apportant des données pour enrichir la réflexion sur l’utilisation des PDS. L’objectif de cette étude est donc d’explorer le point de vue de patients jeunes et suivis en PDS ou l’ayant été dans les 5 dernières années à travers l’étude de leur expérience par une méthode qualitative.
Materiel et methode
Nous avons recruté des patients volontaires âgés de 18 à 32 ans, tous diagnostics confondus, suivis en PDS ou l’ayant été dans les cinq dernières années dans des secteurs psychiatriques de 3 départements différents du sud de la France. L'échantillonnage était intentionnel afin de viser une variation maximale et les inclusions ont été poursuivies jusqu’à saturation des données, c’est-à-dire lorsque les thèmes apparus lors des entretiens ont été redondants avec les thèmes déjà abordés dans les entretiens précédents. Leur participation à l’étude a été proposée par leur psychiatre traitant ou par l’investigateur principal. Ils ont reçu des informations orales appropriées et une lettre d’information écrite au sujet de l’étude, et leur consentement oral a été recueilli. Le protocole de recherche a été validé par le Comité Local d’Ethique Recherche de Montpellier le 16 juin 2022 (numéro d’approbation : IRB-MTP_2022_06_202201158).
Le recueil des données a été fait par des entretiens semi-directifs individuels suivant un guide d’entretien établi au préalable (Tableau 2) auquel des améliorations ont été apportées au fil de la réalisation des entretiens afin d’en améliorer la pertinence. Les entretiens ont été enregistrés, retranscrits sous forme de verbatims, puis anonymisés. Les informations pertinentes sur les conditions de l’entretien, sur le positionnement du chercheur et du répondant étaient notées et ont fait partie de l’analyse. Les caractéristiques cliniques et socio-démographiques des participants ont été recueillies à l’aide d’un questionnaire écrit et de la consultation de leur dossier médical.
Guide d’entretien.

L’analyse des entretiens a été réalisée selon une méthodologie qualitative, par une approche phénoménologique sémiopragmatique adaptée pour analyser l’expérience vécue. 26 Le verbatim a été découpé en unités de sens, thématisées et mises en lien pour organiser les catégories qui constituent les résultats de l’étude. Un investigateur secondaire a participé à la relecture des transcriptions et de la catégorisation afin d’augmenter l’uniformité et la cohérence des résultats.
Resultats
Nous avons inclus 11 participants dont les caractéristiques cliniques et sociodémographiques sont résumées dans le Tableau 3. Les entretiens ont été réalisés d’avril à octobre 2022, sur le lieu de consultation habituel des patients ou par téléphone, avec une durée moyenne de 20 min. Les catégories principales issues de l’analyse sont présentées ci-dessous et sont illustrées par des citations (Tableau 4).
Caractéristiques socio-démographiques et cliniques des participants.
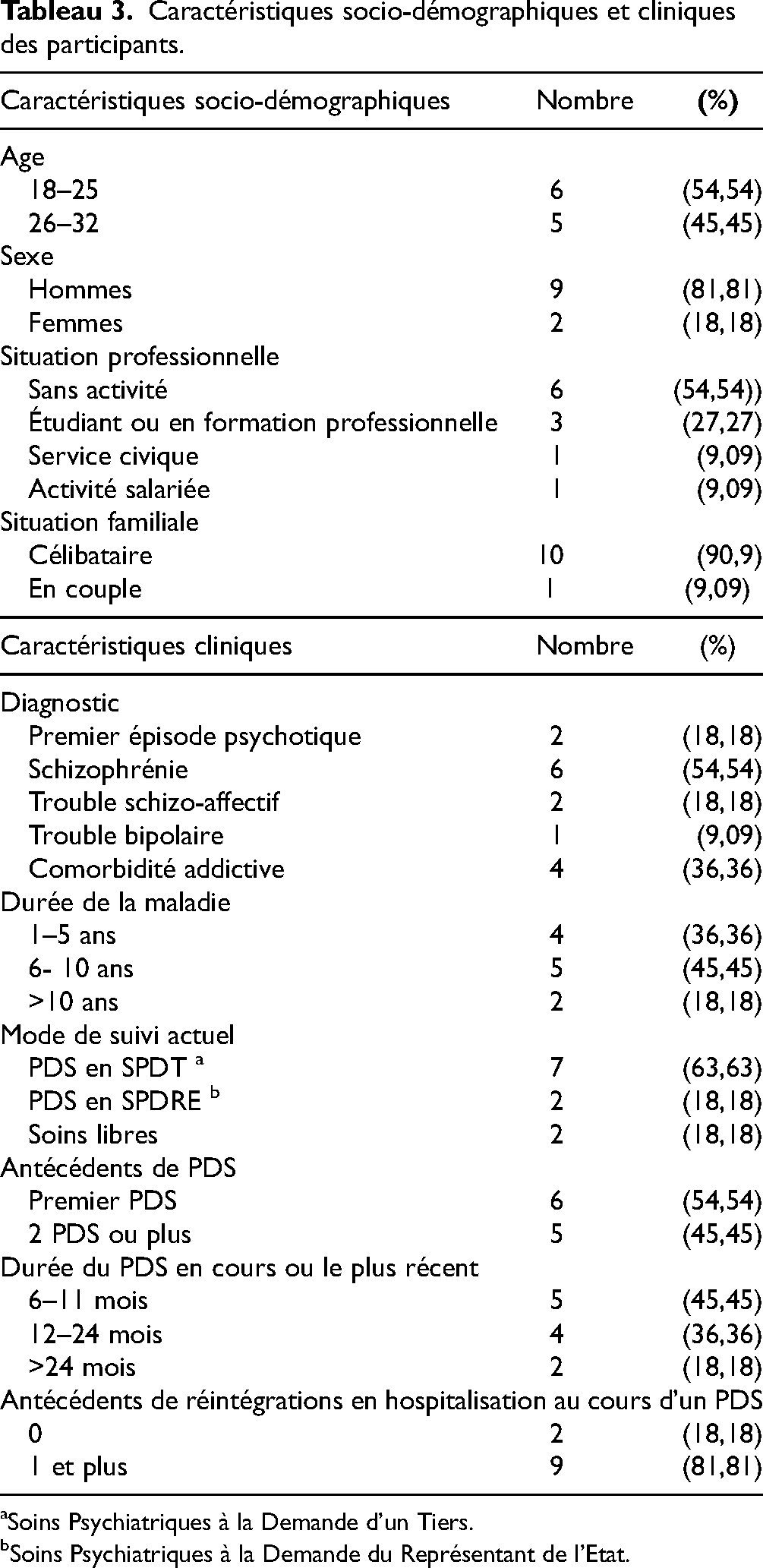
Soins Psychiatriques à la Demande d’un Tiers.
Soins Psychiatriques à la Demande du Représentant de l’Etat.
Citations extraites des réponses des participants dans les entretiens semi-directifs.

La contrainte en ambulatoire : une expérience contrastée
Quatre des onze patients interrogés perçoivent le PDS comme une privation de libertés, l’équivalent d’une peine ou d’une condamnation. L’un d’eux, dont le PDS a été mis en place dans le cadre d’une modalité légale française utilisée lorsque les troubles mentaux compromettent la sûreté des personnes ou portent atteinte de façon grave à l’ordre public, le décrit comme une réduction de libertés individuelles au profit de la protection de la société, lui faisant craindre un risque de dérives et de privations de libertés arbitraires. (cit.1) Plus de la moitié rapportent aussi un vécu d’intrusion, en particulier lorsque le PDS comprend des visites à domicile, ou lors des réintégrations en hospitalisation complète en cas de rechute et de non-respect de la mesure, qui est d’ailleurs vécue de façon très négative par la plupart : une expérience violente, coercitive, intrusive et source de honte. De plus, certains décrivent un sentiment d’envahissement de leur vie privée par le suivi en PDS car les soins psychiatriques restent omniprésents à leur retour à domicile après l’hospitalisation. (cit 2 et 3)
Quatre des participants soulignent toutefois que le suivi en PDS est une expérience moins contraignante que l’hospitalisation sans consentement, qui est décrite comme une privation extrême de libertés parfois assimilée à une incarcération avec un ressenti de violence. (cit 4) Et la majorité des participants perçoivent aussi cette mesure comme un soutien, une aide, une étape intermédiaire entre l’hospitalisation et la vie en autonomie, rapportant que son instauration a entraîné un suivi plus rapproché et étayant. Certains le considèrent également comme une protection à travers le constat qu’il leur permet une plus grande stabilité clinique, une meilleure maîtrise de leur comportement, et ainsi d’éviter des conséquences néfastes de la maladie (cit 5).
Un cadre qui permet l’évolution de la conscience des troubles et de l’acceptation des soins
Les participants sont le plus souvent ambivalents à l’égard du PDS, reconnaissant son utilité mais souhaitant simultanément qu’il soit levé du fait de ses inconvénients, et leur compliance à cette mesure semble motivée par des raisons variables : la peur de la réintégration en hospitalisation ou de la rechute, le désir de rétablissement et de réinsertion, la satisfaction de leurs proches, ou le respect de la loi.
Près de la moitié des usagers interrogés observent un cheminement dans leur conscience des troubles et leur acceptation des soins au fil de leur suivi en PDS (cit. 6), soulignant qu’il est utile lorsqu’il y a une absence de conscience des troubles mais qu’il permet aussi l’émergence de celle-ci grâce aux consultations médicales.
Pour un tiers des participants, le traitement médicamenteux constitue le principal inconvénient des soins en PDS. Ils sont souvent ambivalents à son égard, entre la réticence à le prendre et la crainte de rechuter. Quatre d’entre eux remarquent que le PDS leur a permis d’atteindre une meilleure observance thérapeutique, pour certains au prix d’un sentiment de coercition. (cit 7)
Interactions patient-psychiatre au sein du PDS : une relation de soin, complexifiée par la contrainte
Presque tous les entretiens mettent en évidence un manque d’information des participants sur ses modalités pratiques ou sur sa durée, pouvant aller jusqu’à la méconnaissance d’être concerné par cette mesure, et les documents administratifs et supports d’information écrits ne sont souvent pas lus ou pas compris. (cit. 8) L’existence de voies de recours pour contester le PDS sont connues par plusieurs participants, mais aucun d’entre eux ne rapporte avoir réalisé la démarche, certains les considérant vouées à l’échec. (cit 9)
Trois des patients interrogés estiment que la contrainte de soins a un impact sur la relation avec le psychiatre, en la complexifiant et la rendant plus asymétrique (cit. 10). L’un d’entre eux rapporte également avoir perçu cette mesure comme un moyen de protéger la responsabilité des psychiatres qui permettaient sa sortie d’hospitalisation. (cit. 11)
Dans ce contexte où le suivi est contraint, ils sont plusieurs à considérer que la relation avec le psychiatre détermine la qualité de la prise en charge (cit. 12) et qu’elle peut être basée sur la confiance, et pour certains le PDS est même perçu comme un contrat avec le psychiatre. De plus, trois participants identifient que la relation thérapeutique peut être un support pour améliorer la conscience des troubles. (cit. 13) Les attentes exprimées vis-à-vis du suivi médical en PDS sont :de la disponibilité, de l’écoute et de la réactivité (notamment concernant la tolérance du traitement), de l’objectivité et du professionnalisme, du soutien et de la protection.
Des contraintes du PDS au quotidien qui peuvent compliquer l’insertion professionnelle
La majorité des patients interrogés décrivent un suivi trop rigide et pouvant être contraignant au quotidien, avec parfois le sentiment d’être contrôlés voire infantilisés. (cit. 14, 15) L’impact qu’a le suivi en PDS sur leur vie quotidienne semble variable selon leur état clinique, la fréquence des rendez-vous, la présence de visites à domicile, le fait d’avoir une activité ou de faire des démarches pour son insertion professionnelle, la tolérance du traitement médicamenteux, et la fréquence des réintégrations en hospitalisation.
Un tiers des participants évoquent spontanément le sujet de leur insertion professionnelle, qui semble être une préoccupation importante. Ils rapportent que suivi ambulatoire en PDS ouvre à nouveau des possibilités qui étaient impossibles en hospitalisation sous contrainte, et peut même être un soutien pour développer l’autonomie, mais qu’il ajoute tout de même des difficultés à leur désir d’insertion professionnelle (cit. 16–18) déjà entravée par le handicap et les inconvénients du traitement médicamenteux.
Discussion
Les résultats de cette étude permettent de mieux comprendre l’expérience des jeunes adultes suivis en PDS. Certains sont similaires aux autres études menées auprès de patients suivis en SASC, on retrouve cette même perception contrastée entre un dispositif de soutien, et leur comparaison à une peine ou à une « liberté conditionnelle »6,16,18,19 avec la notion de protection de la société au détriment de leurs libertés individuelles. Cela rejoint une problématique déjà soulevée dans la littérature : le risque que l’évolution clinique du patient ne soit pas la motivation principale du recours au PDS et que le sens de cet outil thérapeutique soit dénaturé pour tendre vers un outil de justice et de contrôle social. En France ce risque reste limité par le fait que la mise en place de SASC est décidée par le clinicien, en comparaison à d’autres juridictions où ils sont ordonnés par la justice, mais cela entraîne aussi en contrepartie un alourdissement de la responsabilité du psychiatre dans la protection de la société. 7
Nos résultats soutiennent également les études précédentes16,18,19 concernant l’importance de soigner la relation thérapeutique; et d’impliquer davantage le patient dans sa prise en charge afin de diminuer le sentiment de coercition et favoriser l’émergence d’une adhésion aux soins. Or, cette implication passe d’abord par une bonne information, et nos résultats retrouvent, comme dans les autres études, que les patients ne sont pas suffisamment informés au sujet de leur PDS. Il semble nécessaire de repenser les modalités d’information des patients pour que celles-ci soient plus efficaces et plus adaptées aux capacités cognitives des patients, avec des échanges courts mais fréquents et répétés avec le psychiatre et les soignants sur ce sujet, et des supports écrits plus simples et instructifs qui viendraient compléter les documents légaux complexes qui leur sont habituellement remis. De plus, l’élaboration d’un projet thérapeutique personnalisé en collaboration avec le patient peut permettre de renforcer l’adhésion aux soins et le sentiment d’autodétermination au sein de cette prise en charge sans consentement, en amenant une articulation des soins autour d’objectifs de rétablissement fondés sur ses désirs. Cette approche peut atténuer le caractère asymétrique de la relation thérapeutique, et peut amener à l’acceptation du traitement médicamenteux.
Deux principaux résultats de notre étude sont originaux et n’apparaissent pas dans les autres études qualitatives. Le constat fait par plusieurs jeunes patients que leur conscience des troubles et leur acceptation des soins ont évolué au fil du suivi en PDS est intéressant car il confirme l’idée soutenue dans les recommandations de la Haute Autorité de Santé française que cette mesure doit rester un outil temporaire qui garde pour objectif d’obtenir le consentement aux soins, 3 et il amène également à penser que les nouvelles approches centrées sur le rétablissement ne sont pas incompatibles avec ce dispositif mais justement souhaitables pour favoriser l’émergence d’une adhésion aux soins et ainsi mettre fin au PDS le plus précocement possible.
La question de l’insertion professionnelle en PDS prend une place importante pour une partie des jeunes interrogés, dont la moitié déclarait justement être sans activité (Tableau 3). Nous savons que l’exercice d’une activité professionnelle est un facteur important contribuant au rétablissement, et que la majorité des personnes avec des troubles mentaux sévères peuvent accéder à l’emploi en milieu ordinaire quand elles bénéficient d’un accompagnement approprié. 27 Cela suggère à nouveau de s’assurer que le PDS n’empêche pas l’accès aux approches centrées sur le rétablissement avec une prise en charge sur mesure comme le case management, et de permettre une flexibilité dans le suivi de ces jeunes patients dès lors qu’un souhait de réinsertion est formulé, avec une souplesse dans les horaires ou en favorisant “l’aller-vers” avec des rendez-vous soignants dans le milieu du patient. 27
Forces et limites
C’est à notre connaissance la première étude qui explore spécifiquement l’expérience des SASC par les jeunes patients. La méthode qualitative utilisée était la plus pertinente pour répondre à la question posée, les entretiens semi-dirigés permettant la libre expression des patients et l’émergence d’éléments de compréhension nouveaux, et elle a été menée selon les critères de qualité COREQ (Consolidated Criteria For Reporting Qualitative Research) (Tableau 5). Son caractère multicentrique est une force, sachant que les pratiques dans la mise en œuvre des PDS sont hétérogènes en France.4,7
Critères de qualité COREQ (Consolidated Criteria For Reporting Qualitative Research).

Elle a cependant plusieurs limites. Tout d’abord, nous ne disposons pas du nombre de refus de participation, car les psychiatres l’ayant proposé directement à leur patientèle ne l’avaient pas recueilli, or cette donnée aurait été source d'information sur l'intérêt portée à cette question ou d’éventuelles difficultés à partager leur vécu. Ensuite, deux patients connaissaient l’investigateur principal d’une hospitalisation antérieure et cela a potentiellement pu influencer leurs réponses, même si cela reste limité par le fait qu’il n’avait pas été impliqué dans la mise en place de leur PDS et qu’il n’était plus un acteur de leur prise en charge lors de l’étude. La proportion de patients qui trouvent des avantages au PDS est à interpréter avec prudence, elle peut être biaisée car l’échantillonnage n’était pas aléatoire. La validité interne aurait aussi pu être augmentée par une restitution des résultats obtenus auprès des participants. Les entretiens ont été relativement courts et parfois peu contributifs, ce qui peut être expliqué par la présence de pathologies psychiatriques sévères pouvant avoir un impact sur les capacités d’élaboration dans la population étudiée. Il serait judicieux de poursuivre cette étude sur un modèle de théorie ancrée en interrogeant les autres acteurs concernés tels que les familles, les professionnels de santé (infirmiers, médecins) et les travailleurs sociaux qui entourent ces jeunes patients suivis en PDS.
Conclusion
Cette étude qualitative de l’expérience de jeunes patients nous permet de mieux comprendre leur perception et leur vécu des SASC. Elle souligne l’importance de soigner la relation thérapeutique et d’impliquer davantage le patient dans sa prise en charge afin de diminuer le sentiment de coercition. Cela commence par l’apport d’informations plus complètes et adaptées sur le dispositif. Le PDS apparait comme un outil qui doit être temporaire et s’associer à un travail sur l’adhésion aux soins du patient. Il doit permettre un suivi flexible et qui s’adapte aux projets du patient dans une dynamique du rétablissement avec un accompagnement efficient à la réinsertion professionnelle. Afin de compléter cette étude, il serait intéressant de recueillir l’expérience des professionnels impliqués dans le suivi et le rétablissement de ces patients dans le cadre des PDS.
