Abstract
Contexte
L’alliance thérapeutique représente un objet très peu étudié quand il concerne les infirmiers et les soins prodigués par une équipe infirmière et dans le cadre de l’hospitalisation en soins aigus.
Objectif
L’objectif était d’étudier l’influence de facteurs sur l’alliance thérapeutique construite entre les infirmier(e)s et les aides-soignant(e)s et les patients adultes hospitalisés dans un service de soins aigus en psychiatrie générale de secteur.
Méthode
Il s’agit d’une étude prospective, observationnelle et transversale utilisant une échelle de mesure de l’alliance thérapeutique. Le score d’alliance thérapeutique (AT) a été mesuré à l’aide de l’échelle STAR-P sur un échantillon de 240 patients.
Résultats
Le score moyen obtenu est de 33,4 (±7,8) sur un score maximum théorique de 48. Le score global d’AT des patients âgés de 60 ans ou plus, est significativement plus élevé que celui des patients ayant entre 18 et 29 ans (p = 0,021). L’absence de suivi ambulatoire au cours des trois mois suivant la sortie d’hospitalisation n’est pas associée au score global d’AT (p = 0,73). Si les patients hospitalisés, quelques soit leurs troubles et les différentes formes de soins, sous obligation légale ou non, jugent plutôt bonne l’AT à l’issue de leur hospitalisation. Seuls des facteurs sociaux-démographiques comme, l’âge, les conditions d’hébergement (précaire ou durable), avoir ou non un emploi, vivre seul ou avec un partenaire influent sur l’AT et le suivi.
Conclusion
Les résultats convoquent les concepts d’anomie et d’attachement, qui semblent jouer un rôle important dans l’absence de suivi post-hospitalisation, ce qui indiquent la nécessaire approche globale des soins et une implication des professionnels de santé mais aussi du social où l’empathie doit trouver sa place.
Introduction
L’Alliance Thérapeutique (AT) se définit comme « la collaboration mutuelle, le partenariat, entre le patient et son thérapeute pour accomplir les objectifs fixés ». 1 Elle favoriserait les effets de la psychothérapie, et augmenterait l’observance du traitement médicamenteux.2–4
Dans la littérature, l’AT est majoritairement abordée dans le contexte d’une relation duale entre un clinicien et un patient. Peu de publications explorent l’AT prodiguée par un groupe de soignants, ce qui est le cas lors d’une hospitalisation. Plus rares encore sont les publications qui rendent compte spécifiquement de l’AT entre les infirmiers et les patients.5,6 Si certains infirmiers 1 se réfèrent exclusivement au « relationnel thérapeutique » développé par H. Peplau 7 d’autres mettent en avant le concept d’AT. 8
Il a été montré que l’hospitalisation sans consentement en psychiatrie impacte de manière négative l’AT 5 même si Frank et Gunderson montrent que les 6 premiers mois auprès des personnes souffrant de troubles schizophréniques sont une période critique : seulement 29,8% ont pu établir une bonne AT durant cette période, les autres ne l’ont jamais développée par la suite. 9 Il est donc important de pouvoir objectiver les facteurs qui peuvent favoriser ou freiner la construction de l’AT au cours de l’hospitalisation avec les équipes qui sont au plus près des patients, à savoir les équipes infirmières et aides-soignants.
De différentes échelles de mesure de l’AT, Scale to Assess Therapeutic Relationships (STAR) élaborée par McGuire-Snieckus et coll. 10 présente l’avantage d’être adaptée à des cliniciens non médicaux comme les infirmiers. STAR est en fait composée de deux échelles : l’une doit être renseignée par le clinicien (STAR-C) et l’autre par le patient (STAR-P). Celle-ci a été pensée et validée dans le cadre d’un suivi ambulatoire mais des chercheurs l’ont utilisée en hospitalisation. 11 McGuire-Snieckus et coll. précisent qu’elle est adaptée aux troubles psychiatriques dits « sévères ».
L’étude de Sweeney et coll. s’est intéressée à l’AT auprès des patients hospitalisés dans des unités de soins aigus. 11 Les patients ont été amenés à renseigner STAR– P en prenant en compte leur soignant référent ou ceux avec lesquels ils considéraient avoir eu le plus d’interactions. Les résultats montrent une moyenne du score de 28.3 (27.1, 29.5) sur un score maximum de 48, soit un score supérieur à la moyenne théorique (24), tout en relevant que le vécu des patients, contraints légalement à l’hospitalisation, était qualifié par eux-mêmes comme mauvais du fait de la restriction de leurs libertés.
Les Facteurs Associés aux Scores D’AT Mesurés par L’échelle STAR-P
L’étude de Ådnanes et coll. 12 retrouve une association positive entre la qualité de vie (échelle QoL) et le score d’AT chez les patients présentant des troubles mentaux sévères par rapport à ceux qui n’ont pas de troubles mentaux sévères. Dans les deux groupes, la qualité de vie a été positivement associée à la cohabitation avec un tiers, un bon contact avec la famille et les amis et, une meilleure continuité des soins.
Sweeney et coll. montrent que l’âge et le sexe présentent des associations statistiquement significatives avec l’AT : chaque augmentation de 5 ans de l’âge du participant était associée à une augmentation du score, alors que le fait d’être une femme était associé à une réduction du score. 11 Enfin, une relation négative entre le score d’ AT et le score d’anxiété a été relevé par Lichtveld et coll. 13
Ces dernières recherches montrent d’une part qu’il existe des facteurs intrinsèques au patient qui influencent la construction de l’AT : âge, sexe, mode de vie sociale, etc. et d’autre part, liés au mode d’hospitalisation : volontaire, sous ordonnance de garde en établissement voire en unité médico-légale, et probablement d’autres facteurs qui n’ont pas encore été étudiés sur un échantillon représentatif.
Par ailleurs, l’hospitalisation temps plein ayant vocation à proposer des soins pendant la phase aiguë, l’enjeu de l’AT qui s’y construit, est de favoriser l’observance après la sortie. Un des indicateurs de l’observance est l’inscription du patient dans un suivi ambulatoire qui est systématiquement proposé à la sortie de l’hospitalisation, que ce suivi soit inaugural ou qu’il s’agisse d’une reprise.
Notre hypothèse principale était que l’AT, construite au cours de l’hospitalisation avec les infirmiers et les aides-soignants, favorise le suivi ambulatoire post hospitalisation, considéré comme un indicateur de l’observance et qui est proposé systématiquement à la sortie pour chaque patient (circulaire du 15 mars 1960 en France et préconisations du rapport Bédard au Canada à partir de 1962).
Les hypothèses secondaires étaient d’évaluer si des facteurs associés à chacun des trois sous scores de l’échelle STAR-P : i) celui de la collaboration positive qui représente le reflet d’une compréhension, d’une ouverture et d’une confiance mutuelle entre le patient et l’équipe, ii) celui de l’apport positif du clinicien, qui se réfère aux capacités du clinicien à encourager, soutenir, écouter et comprendre le patient, iii) celui de l’apport non-coopératif du clinicien, qui se rapporte aux difficultés que le patient ressent dans le rapport avec l’équipe (ressenti d’autorité, d’impatience ou sentiment qu’on lui cache la vérité).
Methodes
Population
Notre population est celle des patients hospitalisés au sein de 4 unités d’hospitalisation de psychiatrie adulte temps plein du GHU Paris Psychiatrie et Neurosciences. Ces unités sont destinées à accueillir des patients résidents sur 4 arrondissements du nord de Paris.
Le recrutement est mené de manière prospective dans les services d’hospitalisation. Nos critères d’inclusion comprennent tout patient de 18 ans et plus, hospitalisé à temps plein au sein de ces unités entre le 10/07/2015 et suivi jusqu’au 11/10/2017. Tous ont été informés oralement et avec une note d’information, et leur consentement a été recueilli. N’ont pas été inclus les patients s’étant opposés à participer à l’étude ou ceux pour lesquels le tuteur légal s’est opposé à la démarche ainsi que les patients présentant des troubles de perversion ou de paranoïa.
Déroulement de L’étude
En fin d’hospitalisation et, après recueil via le dossier informatisé du patient, des premières données sociodémographiques ainsi que du diagnostic médical, le patient a été invité à renseigner l’auto-questionnaire évaluant son AT avec l’échelle STAR-P. Celle-ci a été traduite en français pour les besoins de l’étude selon la méthodologie de traduction et de validation transculturelle du questionnaire. 14 Dans notre étude, seule l’échelle destinée au patient a donc été utilisée. Il n’a pas été retenu l’utilisation de l’échelle STAR-C à l’usage des soignants du fait qu’en hospitalisation nous avons affaire à un collectif et que cela nécessitait la désignation par le patient d’un seul membre de l’équipe soignante (choix de l’étude de Sweeney et coll.), ce qui semble entrainer des biais importants. Les consignes de remplissage ont été données à chaque sujet. Il était expressément fait mention par l’investigateur que, par « soignants » le sujet devait entendre exclusivement les infirmiers et les aides-soignants et que la qualité de la relation avec son médecin ne devait pas être prise en compte. L’auto-questionnaire, une fois complété, était remis à l’investigateur. Ce dernier ne devait pas avoir participé à la prise en soins du patient ni même appartenir à la même unité de soin.
A sa sortie de l’hospitalisation, chaque patient s’est également vu proposer un rendez-vous dans un Centre Médico-Psychologique (CMP) pour mettre en place un suivi, hormis ceux bénéficiant déjà d’un suivi spécialisé (addictologie) ou en libéral. Il a été considéré par le conseil scientifique de cette étude que la date du premier rendez-vous se situait généralement dans les 3 mois suivant la sortie d’hospitalisation, ce qui a déterminé la durée d’inclusion à 3 mois pour chaque sujet.
Critère D’évaluation Principal
Notre critère d’évaluation principal était le score d’AT renseigné par le patient, à l’aide de l’auto-questionnaire STAR-P. Cette échelle propose 12 items relatifs aux relations perçues par le patient avec les pourvoyeurs de soins non médicaux et cotés selon leur fréquence de 0 (“ jamais ») à 4 (“ toujours »), sauf pour les items 4, 7 et 9, pour lesquels la cotation est inversée.
Trois sous scores peuvent également être distingués :
- Le score de collaboration positive, reflet d’une compréhension, d’une ouverture et d’une confiance mutuelle entre le patient et l’équipe;
- Le score d’apport positif du clinicien, qui se réfère aux capacités du clinicien à encourager, soutenir, écouter et comprendre le patient;
- Le score d’apport non-coopératif du clinicien, qui se rapporte aux difficultés que le patient ressent dans le rapport avec l’équipe (ressenti d’autorité, d’impatience ou sentiment qu’on lui cache la vérité).
Critère D’évaluation Secondaire
Le critère d’évaluation secondaire était l’absence de suivi au CMP au cours des trois mois suivant la sortie d’hospitalisation.
Variables Explicatives
Les patients ont été décrits à partir des informations suivantes :
- Leurs caractéristiques socio-démographiques : âge, sexe, pays de naissance, statut marital, mode de vie, conditions d’hébergement, qualité des relations familiales, niveau de diplôme, statut professionnel, catégorie socio-professionnelle et existence ou non d’une mesure de protection des biens. - Les diagnostics principaux de « troubles mentaux » et « les facteurs influant sur l’état de santé et motifs de recours aux services de santé », définis selon la Classification Internationale des Maladies 10e version
15
et respectivement codés avec les lettres F et Z. - Leur parcours de prise en charge en psychiatrie : mode de placement, fréquence des hospitalisations, séjour en unité médico-légale, appelée en France Unité Pour Malades Difficiles (UMD), soins en chambre d’isolement ou participation régulière aux activités thérapeutiques. - Le manque de personnel paramédical et médical ou la survenue d’un évènement grave dans l’unité au décours de l’hospitalisation du patient ont également été recensées d’après l’avis des soignants du service.
Analyses Statistiques
Les données ont été décrites sous forme d’effectifs et de pourcentages pour les variables catégorielles, et sous forme de moyenne, déviation standard (Sd), médiane et intervalle inter-quartile (IQR) pour les variables quantitatives.
Les facteurs associés au score global d’AT et à chacun des sous-scores, obtenus par l’échelle STAR-P, ont d’abord été examinés dans le cadre d’une analyse univariée, en utilisant des tests de Student et des coefficients de corrélation de Pearson, ou à des tests de Mann-Whitney et des coefficients de corrélation de Spearman lorsque la normalité des distributions n’était pas vérifiée. Les variables significativement associées au score d’AT en analyse univariée (p < 0.20) ont ensuite été intégrées à un modèle de régression linéaire multivarié. Les variables centre, sexe et âge du patient, qui ont été catégorisées (18–29 ans, 30–59 ans et 60 ans et plus), susceptibles de jouer le rôle de facteurs de confusion, ont systématiquement été forcées dans les modèles finaux. Les autres variables incluses dans les modèles finaux ont été définies à partir d’une sélection de type stepwise au seuil de significativité de 5%. Les interactions de chaque variable avec le centre et l’âge, ont été testées.
L’identification des facteurs associés à l’absence de suivi en CMP au cours des trois mois suivant la sortie d’hospitalisation a fait l’objet d’une analyse univariée (tests de Chi 2 ou de Fisher pour la comparaison de variables catégorielles et des tests de Student ou de Mann-Whitney pour la comparaison de variables quantitatives) puis d’une analyse multivariée via un modèle de régression logistique, construit selon la méthodologie décrite précédemment.
Considerations Ethiques
Cette étude, dont l’acronyme est ATIASP, a fait l’objet d’une approbation par un Comité de Protection des Personnes qui revêt, en France, une équivalence à un comité d’éthique (CPP - numéro 2015 / 08NI). Le promoteur en est l’Assistance Publique – Hôpitaux de Paris (AP-HP). Elle a été enregistrée sur clinicaltrials.gov (NCT02768584).
Resultats
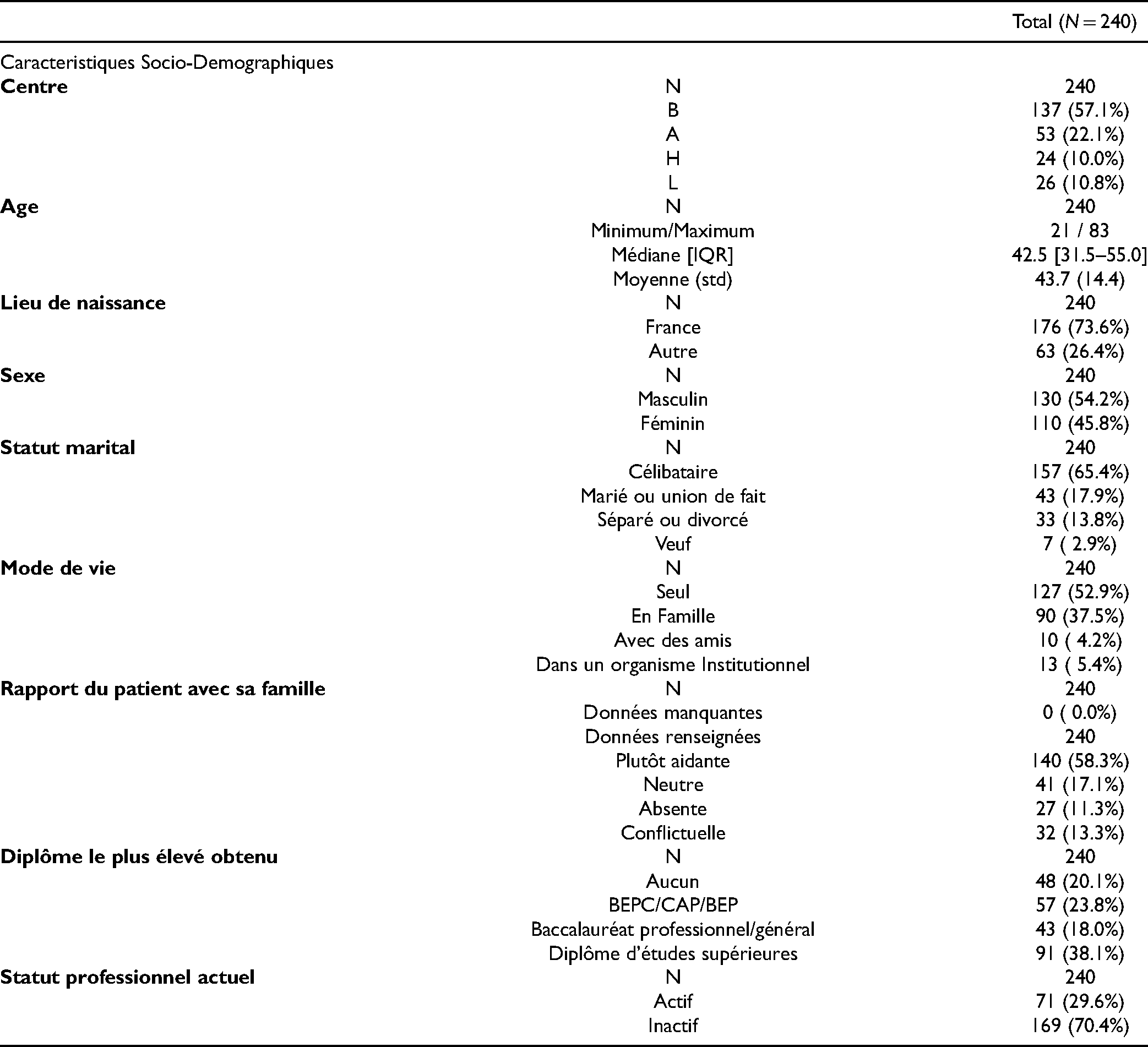
Description de L’échantillon (tableau 1 et 1 bis)
Description des Principales Données D’inclusion.
Description des Diagnostics Selon CIM 10.

Deux cent quarante et un patients ont été inclus dans 4 centres du nord de Paris. Parmi eux, quatre (1,7%), bénéficiaient d’une mesure de protection des biens. L’âge a été catégorisé, la moyenne d’âge étant de 43,7 ans
Les troubles mentaux les plus représentés dans notre échantillon sont la schizophrénie, les troubles schizotypiques et troubles délirants (43,3%), ainsi que les troubles de l’humeur (35%) (tableau 1bis). Seuls 3,8% des patients inclus avaient un diagnostic principal ou associé de « santé pouvant être menacée par des conditions socio-économiques et psycho-sociales » (Z 55–65).
Près de la moitié des patients ont été admis en hospitalisation sans leur consentement. Pour un tiers, il s’agissait d’une première hospitalisation en psychiatrie, tandis que 12% étaient régulièrement hospitalisés (plus de 3 fois/an). Un quart des patients avait déjà été pris en soins en chambre d’isolement. Seulement 1,7% des patients avaient été hospitalisés en Unité pour Malade Difficile, c’est-à-dire relevant du domaine médico-légal. Pour plus de 20% des hospitalisations considérées, l’unité d’hospitalisation a été confrontée à une pénurie de personnel qui, dans 85% des cas, concernait le personnel infirmier. Un évènement grave (suicide d’un autre patient, altercation violente), susceptible d’avoir eu un impact sur l’AT, est identifié dans 10% des situations.
Scores D’alliance Thérapeutique (tableau 2)
Le score global STAR-P est de 33,4 (±7,8) en moyenne sur un maximum possible de 48. Le sous score qui concerne la collaboration vécue comme positive avec les soignants est de 15,6 (±5,0), le score possible maximum étant de 24. Ce score rend compte de la qualité de la communication orientée vers l’atteinte des buts, l’ouverture des soignants et la confiance qu’ils inspirent.
Description des Scores D’alliance Thérapeutique.

Le score qui mesure l’aspect encourageant, bienveillant, aidant, à l’écoute et compréhensif des infirmiers est de 7,8 (±2,5) sur un maximum possible de 12.
Le score d’apport non coopératif du soignant, réajusté du fait d’une cotation inversée pour ne pas impacter le score global, est de 9,9 (±2,3) sur un maximum possible de 12. Il souligne ici que les soignants sont bien vécus comme coopératifs.
Caractéristiques Associées au(x) Score(s) D’alliance Thérapeutique
Après ajustement sur le centre, le sexe, le statut marital et le statut professionnel actuel, le score global d’AT des patients âgés de 60 ans est significativement plus élevé que celui des patients ayant entre 18 et 29 ans (p = 0,021). Une association est retrouvée entre l’âge et le sous score de collaboration positive (p = 0,05), mais sans augmentation significative de ce score chez les personnes de 60 ans et plus (p = 0,09).
Les scores d’AT globale, d’apport positif et d’apport non coopératif (à cotation inversée) sont plus faibles chez les personnes séparées, divorcées ou veuves, comparées aux personnes célibataires (tous les seuils de significativité sont inférieurs à 0.03).
Le score d’AT est diminué chez les personnes inactives (p = 0,023) et chez les personnes au chômage (p = 0.034) comparées aux personnes occupant un emploi. De manière intéressante, les personnes au chômage ont, en revanche, un score de collaboration positive plus élevé que les personnes occupant un emploi (p = 0,034).
Le statut professionnel est également associé au sous score d’apport positif (p = 0,011), bien que l’association inverse ne montre qu’une tendance avec l’inactivité (p = 0,076).
D’autres caractéristiques ne sont pas significativement associées au score global d’AT mais à certains sous-scores en particulier.
- les patients pour lesquels un facteur influençant l’état de santé ou le motif de recours aux soins ayant été identifié (code Z) avait un score d’apport positif significativement plus faible;
- comparés aux autres patients, les patients souffrant de schizophrénie avaient un score d’apport non coopératif significativement diminué (β = -1,0; SE = 0,3; p = 0,002).
Le tableaux 3 présentent les déterminants associés aux scores d’AT.
Facteurs Associés à L’absence de Poursuite de la Prise en Charge en Ambulatoire Après la Sortie D’hospitalisation.

Caractéristiques Associées à L’absence de Suivi en CMP
L’absence de suivi en CMP au cours des trois mois suivant leur sortie d’hospitalisation n’était pas associée au score global d’AT (p = 0,73) ou aux sous scores de collaboration positive (p = 0,96), d’apport positif du clinicien (p = 0,55) ou d’apport non coopératif du clinicien (p = 0,79). Toutefois, les personnes vivant avec des amis manquaient plus souvent leur rendez-vous (OR = 11,8 (IC95% 2,0–67,6); p = 0,006 - comparés aux personnes vivant seules et ce après ajustement sur le centre, le sexe et l’âge (cf. Tableau 3). Les patients sans domicile présentaient également un risque d’absence de suivi (OR = 18,9 (IC95% 3,4–105,5); p = 0,001) - comparés aux patients ayant un logement personnel), de même que les patients pour lesquels un facteur influençant l’état de santé ou le motif de recours aux soins a été identifié (OR = 12,6 (IC95% 1,8–87,9); p = 0,011).
Discussion
Le score global moyen obtenu avec l’échelle STAR-P est supérieure à la moyenne théorique de 9,4 (33,4 exactement alors que le score moyen théorique est de 24) ce qui laisse supposer que l’AT, objectivé à la fin de l’hospitalisation, est généralement de bonne qualité. Cette moyenne est même supérieure à celle obtenue dans des services similaires tels que dans l’étude de Sweeney et coll. et confirme également l’influence de l’avancée en âge en faveur de l’AT. 11
De plus, la pathologie, le sexe, le fait d’avoir séjourné en chambre d’isolement, ou un centre en particulier ne montrent pas de différence statistiquement significative, et ce, contrairement à l’hypothèse de Laconi et coll. 16 Le score ne dépend pas davantage d’une équipe infirmière spécifique à un des sites, ce qui laisse supposer que les équipes infirmières disposent d’un socle commun de compétences en matière d’AT.
Les différents statuts sociaux semblent jouer un rôle dans la construction de l’AT, le fait d’être en emploi ou pas, amène des scores différents, le mode d’hébergement également. Les éléments les plus significatifs sont en fait des indicateurs à caractères essentiellement sociologiques. Ainsi la non-venue au CMP dans les 3 mois qui suivent la sortie de l’hospitalisation semble surtout marquée pour les sujets socialement marginalisés et n’ayant pas d’attaches sociales suffisantes. « L’hébergement chez des amis »; « être sans domicile fixe » ou encore « vivre dans la précarité sociale » ne sont pas des facteurs favorisant l’inscription dans les soins, ni peut être même l’inscription dans un bassin de vie donné. Ce constat semble renforcé par le groupe des 60 ans ou plus, où il apparaît clairement que le lien social et l’inscription dans les soins répondent cette fois-ci de manière constructive. Ådnanes et coll. opèrent le même constat lorsqu’ils montrent qu’AT, qualité de vie et vie sociale sont liées chez les personnes présentant des troubles mentaux sévères. 12
Ces constats amènent à revenir d’une part, sur le concept d’anomie développé par Durkheim 17 et, d’autre part, sur celui d’attachement.
Durkheim montre que la vie en société, quand le cadre et les règles (nomos) sont admis et partagés par les individus qui la composent, présente un aspect protecteur pour l’individu. Dans le cas contraire d’anomie (a-nomos), la santé physique et psychique des individus est mise à mal voire amène au suicide. Phénomène particulièrement saillant chez les autochtones d’Amérique 18 mais aussi chez d’autres groupes ethniques dans le monde. 19
Par ailleurs, il est reconnu que les troubles mentaux attaquent la construction des liens sociaux, empêchent leur épanouissement. Au point même où les proches baissent les bras. Les personnes présentant des troubles mentaux sont menacées d’anomie, non pas par un phénomène d’acculturation mais du fait de l’externalisation, bruyante ou non, de leurs troubles.
Concernant l’attachement, Bowlby, 20 à la suite des travaux de K. Lorenz (1903–1989), montre qu’un lien d’attachement carencé peut avoir des conséquences sur le développement normal de l’enfant et sa vie sociale future. De plus, il a été noté que l’attachement et l’AT ont des points en communs 21 comme la confiance, l’encouragement, l’aide. Ce qui est important puisque le style d’attachement influe sur l’adhésion aux soins 22 et comme l’a souligné Freud, 23 le processus d’attachement au thérapeute est essentiel. Ce qui souligne à nouveau le rôle des affects dans les soins avec notamment l’empathie et l’implication des professionnels. 24
Les soins en santé mentale doivent par conséquent mener vers un « portage social » étayé par différents professionnels impliqués. 25
Limites
Il n’a pas été relevé de manière systématique le nombre d’oppositions à participer à cette étude. L’expérience de l’investigateur principal montre que celles-ci sont tout à fait minimes (estimation à moins de 5% sur l’ensemble des 4 centres).
Conclusion
Cette étude démontre que les patients hospitalisés jugent l’AT satisfaisante à très satisfaisante vis-à-vis des professionnels de santé que sont les infirmiers et les aides-soignants. Cependant, les troubles mentaux sévères, s’ils ne freinent pas la possibilité d’une AT, n’amènent pas une inscription dans un suivi pour les personnes dont le parcours est émaillé de ruptures sociales. Cela confirme la nécessité d’une prise en soin globale pour ces derniers où observance et inclusion sociale vont de pair. L’implication des personnels de santé, dans leur ensemble, apparaît alors requise, ce qui nécessite de laisser la possibilité à l’empathie de s’exprimer. Il serait intéressant pour les recherches futures de se centrer sur les histoires de vie afin de comparer les stratégies développées par ceux qui ont réussi, malgré leurs troubles, à maintenir ce lien social traduisant une meilleure adhésion aux soins. Il serait également intéressant de vérifier l’observance du traitement psychotrope, notamment les traitements à effet prolongé, et mesurer son influence sur la qualité de l’AT.
Une étude ancillaire concernant la population spécifique des patients de 60 ans ou plus sera menée.
Supplemental Material
sj-docx-1-cpa-10.1177_07067437221111377 - Supplemental material for Alliance Thérapeutique Entre Les Patients Hospitalisés En Psychiatrie De Secteur Et Les Infirmier(e)s Et Aide-Soignant(e)s: Une Etude Prospective, Observationnelle Et Transversale
Supplemental material, sj-docx-1-cpa-10.1177_07067437221111377 for Alliance Thérapeutique Entre Les Patients Hospitalisés En Psychiatrie De Secteur Et Les Infirmier(e)s Et Aide-Soignant(e)s: Une Etude Prospective, Observationnelle Et Transversale by Jean-Manuel Morvillers, Carine Roy, Cédric Laouénan and Nathalie Goutté in The Canadian Journal of Psychiatry
Footnotes
Conflit D’interet
Les auteurs déclarent n’avoir aucun conflit d’intérêt en lien avec cet article.
Declaration of Conflicting Interests
The authors declared no potential conflicts of interest with respect to the research, authorship, and/or publication of this article.
Financements
Cette recherche a été financée dans le cadre du Programme Hospitalier de Recherche Infirmier et Paramédical par la Direction générale de l’offre de soin français (2013).
Funding
The authors disclosed receipt of the following financial support for the research, authorship, and/or publication of this article: This work was supported by the Direction Générale de l'offre de Soins (grant number 103.000 euros).
Remerciements
A tous les co-investigateurs de l’étude. Au Dr Mylène Charre pour sa relecture.
Supplemental material
Supplemental material for this article is available online.
Notes
References
Supplementary Material
Please find the following supplemental material available below.
For Open Access articles published under a Creative Commons License, all supplemental material carries the same license as the article it is associated with.
For non-Open Access articles published, all supplemental material carries a non-exclusive license, and permission requests for re-use of supplemental material or any part of supplemental material shall be sent directly to the copyright owner as specified in the copyright notice associated with the article.
