Abstract
Aim
To get an insight into 1) how Norwegian intensive care registered nurses (RNs) assess patients’ sleep and sedative needs, and 2) to survey factors of importance for critically ill patients in Norwegian intensive care units to promote sleep.
Background
Patients in intensive care units suffer from sleep disturbances. The lack of sleep may cause physical and psychological disturbances, increased morbidity and prolonged stay. The nurses evaluate patients’ sleep mainly based on their own perception.
Method
All nurse managers of the adult intensive care units in Norway were contacted to answer a survey. Data were analysed using descriptive statistics, and teaching and non-teaching hospitals were compared.
Findings
RNs were aware of sleep disturbances and used several strategies to promote sleep. The most commonly used interventions were to turn off lights, to shield the patient with curtains, to reduce noise from staff, to use a clock and to reduce nursing interventions during the nights. Nurses felt that they had a great influence on patients’ sleeping practices.
Conclusion
RNs reported to have an influence on sleep practice and to actively promote sleep in the intensive care unit. Sleep-assessment tools were not routinely used, but the use of sedation-assessment tools were common.
Introduksjon
Hvile og søvn er viktig for restitusjon hos kritisk syke, og søvnmangel kan føre til fysiske og psykiske forstyrrelser som påvirker sykdomsforløpet. Sykepleierobservasjoner er sentrale for å oppdage og overvåke intensivpasienters søvnproblemer og – behov, og for å iverksette relevante intervensjoner. Sykepleieobservasjoner alene kan være en unøyaktig metode i arbeidet med å avdekke intensivpasientens behov for søvn og hvile. Sykepleiere har en tendens til å overvurdere hvor mye og hvor godt pasienten sover.1–3 Hu m.fl. hevder at hele 61% av intensivpasientene erkjente å ha søvnforstyrrelser, 4 og sedative medikamenter kan øke problemet. 5 Det er vesentlig for intensivpasienten tilkoblet respirator å oppnå adekvat sedasjon. 6 For å kunne forebygge søvnforstyrrelser og over-/under sedasjon, kreves vurderinger og valg fra intensivsykepleier. Det er derfor nødvendig å utvikle gode kartleggingsrutiner i klinisk praksis.7,8
Bakgrunn
Søvn er en aktiv, reversibel prosess og et flerdimensjonalt fenomen. Søvn kan deles inn i to hovedgrupper: N-REM og REM-søvn. REM-søvn utgjør omtrent 25% av natten. 9 Deler av N-REM er preget av ro og oppbyggende prosesser og dominerer den første delen av natta. Den restituerende effekten av søvn er svært viktig, og mangel på søvn hos intensivpasienter kan føre til komplisert rehabilitering, langvarig sykdom og økt psykisk stress. 10 Intensivpasienter er ofte sedert og sedasjon kan virke smertelindrende, fremme søvn, redusere hukommelse og redusere angst hos intensivpasientene. 11 Intensivpasientene har ofte økt tid med søvn, men redusert kvalitet på søvnen, og medikamenter brukt til sedasjon har ofte negativ innvirkning på søvnens kvalitet. 1 Uten verktøy for å vurdere sedasjonspraksis kan det være vanskelig å skille søvn fra dyp sedasjon.3,10,12
Mange norske intensivavdelinger innførte Motor Activity Assement Score (MAAS) 13 i 1999 for å titrere medikamentdosen til ønsket sedasjonsdybde som et resultat av et prosjekt som het: Gjennombruddsprosjektet. 8 Randen og Bjørk gjennomførte i 2008 en kartlegging av sedasjonspraksis for sykepleiere i tre norske intensivavdelinger, 14 men hvordan sykepleiere vurderer søvn hos pasienter i norske intensivavdelinger er i liten grad undersøkt.
Verktøy for vurdering av søvn og sedasjon
Polysomnigrafi regnes som gullstandard for søvnregistrering, men det er flere utfordringer og feilkilder å ta hensyn til når man bruker denne registreringen til intensivpasienter, som for eksempel elektriske forstyrrelser fra diverse overvåkningsutstyr.1–3,15 Bourne m.fl. konkluderte i sin litteratursammenfatning med at det beste verktøyet for søvnregistrering var Richards-Campbell Sleep Questionnaire (RCSQ). 1 Frisk og Nordström10 sammenliknet hvordan sykepleiere oppfattet pasientens søvn ved hjelp av RCSQ med hvordan pasientene selv vurderte sin søvn. De fant ingen store forskjeller, og mente derfor at RCSQ er et godt verktøy som kan brukes av begge grupper. RCSQ kan ikke brukes til pasienter som ikke kan svare på spørreskjemaet, som for eksempel komatøse pasienter. 15 The American College of Critical Care Medicine (ACCM) publiserte i 2013 Clinical Practice Guidelines for the Management of Pain, Agitation, and Delirium in Adult Patients in the Intensive Care Unit 7 (heretter referert til som PAD Guidelines). I retningslinjene er det anbefalt å vurdere pasientens sedasjonsdybde. 12 Richmond Agitation-Sedation Scale (RASS), 16 Sedation-Agitation Scale (SAS) 17 og MAAS er testet for validitet og reliabilitet og anbefalt for å vurdere sedasjonsdybde hos voksne intensivpasienter.7,18 Behavioral Pain Scale (BPS) 19 og Critical Care Pain Observation Tool (CPOT) 20 er anbefalte smertevurderingsinstrumenter for voksne intensivpasienter som ikke kan svare for seg selv. 7 I en kartlegging på norske intensivavdelinger fra 2007 var det ikke vanlig med verktøy eller protokoller for vurdering av verken smertenivå eller sedasjonsdybde. 21
Intervensjoner for søvn og sedasjon i intensivavdeling
I PAD Guidelines 7 anbefales søvnfremmende intervensjoner på intensiv innen fire områder: å optimalisere miljøet for lys, lyd, oppsamling av intervensjoner og mindre stimuli om natten for å fremme pasientens søvnsyklus. Eliassen og Hopstock fant at norske sykepleiere erkjenner problemet og utfører forskjellige søvnfremmende intervensjoner, men at det oppleves som utfordrende å prioritere ro og hvile. 22 Søvnfremmende intenvensjoner bør konsentreres om miljømessige forhold fremfor medikamentindusert sedasjon, som paradoksalt nok kan føre til dårligere søvn hos kritisk syke pasienter. 23 Sedasjon kan være både en grunn til og en mulig behandling for søvnforstyrrelser. 4 Opiater og benzodiazepiner kan forstyrre normale søvnmønstre, med økt total tid for søvn, men fare for redusert restituerende søvnstadier.15,24,25 I 2007 var de mest brukte medikamenter for sedasjon og analgesi på norske intensivavdelinger propofol, midazolam, fentanyl og morfin. 21
Hensikt
Hensikten med studien er å beskrive hvordan sykepleiere på norske intensivavdelinger vurderer og registrerer søvn og sedasjon, og å kartlegge faktorer av betydning for å fremme søvn hos kritisk syke pasienter innlagt på norske intensivavdelinger.
Metode
Design
Studien har et beskrivende design. Det ble valgt å gjennomføre en kartlegging for å kunne få svar på studiens hensikt med et instrument utviklet i Nederland. 26
Studiens forskningsfelt og utvalg
Utvalget var ledere ved norske voksenintensivavdelinger, og respondentene ble spurt om hva de oppfattet som alminnelig praksis i sin avdeling. Respondentene ble skriftlig orientert om at de kunne velge å videresende spørreskjemaet til en person med antatt bedre forutsetninger for å svare, men det ble ikke kartlagt hvor mange ledere som selv svarte. Kardiologiske overvåkningsavdelinger, nevrointensiv, thoraxintensiv, traume og brannskadeavdelinger ble inkludert, i tillegg til medisinske og kirurgiske intensivavdelinger. Barn og nyfødtintensiv ble ekskludert. Alle norske helseforetak fikk en henvendelse med forespørsel om å delta i undersøkelsen, og kontaktinformasjon til intensivavdelingene ble videreformidlet fra helseforetakene til forskerne. Totalt 58 avdelinger/sykehus meldte tilbake at de hadde avdelinger aktuelle for undersøkelsen. Enkelte avdelinger/sykehus mente de ikke var i målgruppen fordi de ikke hadde respiratorpasienter. Det ble ikke samlet inn en oversikt over det totale antall intensivavdelinger med respiratorpasienter i Norge, men fem av totalt førtitre sykehus med én eller flere intensivavdelinger er ikke representert i undersøkelsen. De intensivavdelingene som helseforetakene hadde videreformidlet kontaktinformasjon til ble kontaktet på epost, og forspurt om deltagelse ved bruk av et elektronisk spørreskjema utviklet og administrert med SurveyXact. Undersøkelsen ble sendt ut til de aktuelle kontaktpersonenes epostadresser. Totalt 50 (86%) av 58 avdelinger på 38 av totalt 43 sykehus svarte på undersøkelsen.
Spørreskjemaet
Spørreskjemaet som var utviklet og validitetstestet i en studie gjennomført i Nederland
26
ble oversatt til norsk etter anbefalt prosedyre.27,28 Pilottest ble gjennomført med tre sykepleiere med erfaring fra intensivavdelinger. Etter pilottesten ble det gjort enkelte mindre språklige justeringer. Hovedspørsmålene i spørreskjemaet er presentert i Figur 1. NRS (Numeric Rating Scale) fra 0 til 10 var brukt for å måle respondentenes oppfatninger og preferanser. På spørsmål som hvilke ikke-farmakologiske intervensjoner sykepleierne benyttet, og hvilke sovemedisiner som ble brukt i avdelingen, var svaralternativene aldri, sjelden, ofte, svært ofte og rutine. Noen spørsmål hadde svaralternativene ja, nei og annet (spesifiser eller forklar).
Oversikt over hovedspørsmålene i spørreskjemaet.
26

Datainnsamling og dataanalyse
Spørreskjemaet ble sendt ut til respondentene med SurveyXact i oktober 2013. Det ble sendt ut påminning tre ganger på epost før epostadressene ble slettet.
Statistikkprogrammet Statistical Package for the Social Science (SPSS) versjon 21 ble brukt for analysen. Resultatene blir presentert som frekvenser, interkvartiler (Q1, Q3), prosenter, gjennomsnitt, standardavvik (SD) og median (md) avhengig av variablenes målenivå. 29 Mann-Whitney-U testen ble brukt for å se på gruppeforskjeller mellom gruppene ‘universitetssykehus’ og ‘ikke universitetssykehus’. I gruppen ‘ikke-universitetssykehus’ var sentralsykehus og lokalsykehus slått sammen. Signifikansnivå ble satt til p-verdi<0,05, og Bonferroni justering (med grense for signifikansnivå satt til p = 0,05) ble gjort for å korrigere for multiple tester.
Etiske overveielser
Personvernombudet for forskning ved Norsk samfunnsvitenskapelig datatjeneste godkjente prosjektet (prosjektnummer 3528813). Respondentene ble kontaktet på e-post, med skriftlig informasjon om prosjektet. Navn på respondentene ble ikke samlet og det ble ikke etterspurt data som kunne identifisere enkeltpersoner eller avdelinger. Ved oversettelse av spørreskjemaet ble det vurdert om spørsmålene var hensiktsmessige for studiens hensikt, slik at det ikke ble samlet data som var sensitive i forhold til enkeltpersoner, avdelinger eller sykehus. Deltakerne ble gjort oppmerksom på at de ikke måtte skrive informasjon i de åpne svarfeltene som kunne identifisere avdelingen.
Resultat
Bakgrunnsvariabler for respondentene i undersøkelsen (n = 50).

Sykepleiernes vurdering og registrering av søvn og sedasjon
Samtlige respondenter svarte at de var opptatt av pasientens ønsker når det gjaldt søvn og søvnrytme, og 37 (74%) respondenter svarte at de spurte pasientene om søvnproblemer eller søvnmedisiner ved innleggelse. Respondentene mente at en gjennomsnittlig intensivpasient på avdelingen sov moderat, md = 6 (Q1, Q3 = 3,8) på en skala fra 0 (dårlig) til 10 (godt).
På spørsmålet om hvordan sykepleierne registrerer søvn svarte respondentene følgende; 47 (94%) registrerte om pasienten lå stille med øynene lukket; 41 (82%) registrerte om pulsfrekvensen var redusert; 36 (72%) registrerte redusert blodtrykk; 33 (66%) registrerte om respirasjonen var regelmessig og normal; 3 (6%) om pulsfrekvensen var lav, 2 (4%) utilsiktede muskelbevegelser med armer og ben; 1 (2%) registrerte om respirasjonen var lav, uregelmessig og overflatisk. Fire (8%) svarte ‘annet’ og nevnte helhetsinntrykket av ro, kombinasjonen av flere parametere, snorking, RASS, telemetri og om pasienten virket avslappet og ikke stresset. Én respondent svarte at han/hun ville spurt pasienten når han våknet. Det var ikke signifikante forskjeller mellom hvordan sykepleierne registrerte søvn ved ‘universitetssykehus’ og ‘ikke-universitetssykehus’.
På spørsmålet om sykepleierne brukte protokoll/retningslinjer for å kartlegge søvn, svarte 49 (98%) respondenter at de ikke brukte noe skjema for søvn i avdelingen. Bare 1 (2%) respondent svarte at de hadde protokoll/retningslinjer for søvnpraksis i avdelingen, mens 43 (86%) respondenter svarte at de ønsket å ha det. På spørsmålet om de brukte en sedasjonsskala svarte 20 (40%) respondenter at de brukte MAAS, og 17 (34%) at de brukte RASS; 13 (26%) svarte at de ikke brukte noen sedasjonsskala. Av dem som brukte sedasjonsskala, svarte halvparten at de brukte den én gang per vakt, 2 (6%) at de brukte den hver andre time, og 3 (6%) at de brukte den hver time. De 13 (26%) respondentene som svarte annet, har oppgitt at det varierer med diagnose og med endringer, og at det gjøres for sjelden; 1 (2%) svarte at de gjorde det én gang hvert døgn. Trettien (62%) brukte mål på sedasjonsskala både dag og natt, mens 5 (10%) svarte at det varierte med pasient og diagnose. Det var ikke signifikante forskjeller mellom bruk av protokoller/retningslinjer for vurdering av søvn og bruk av sedasjonsskala ved ‘universitetssykehus’ og ‘ikke-universitetssykehus’.
Intervensjoner brukt på intensivavdelingene for å fremme søvn
Hvilke ikke-medikamentelle søvnforbedrende intervensjoner blir brukt, og hvor ofte (n = 50).
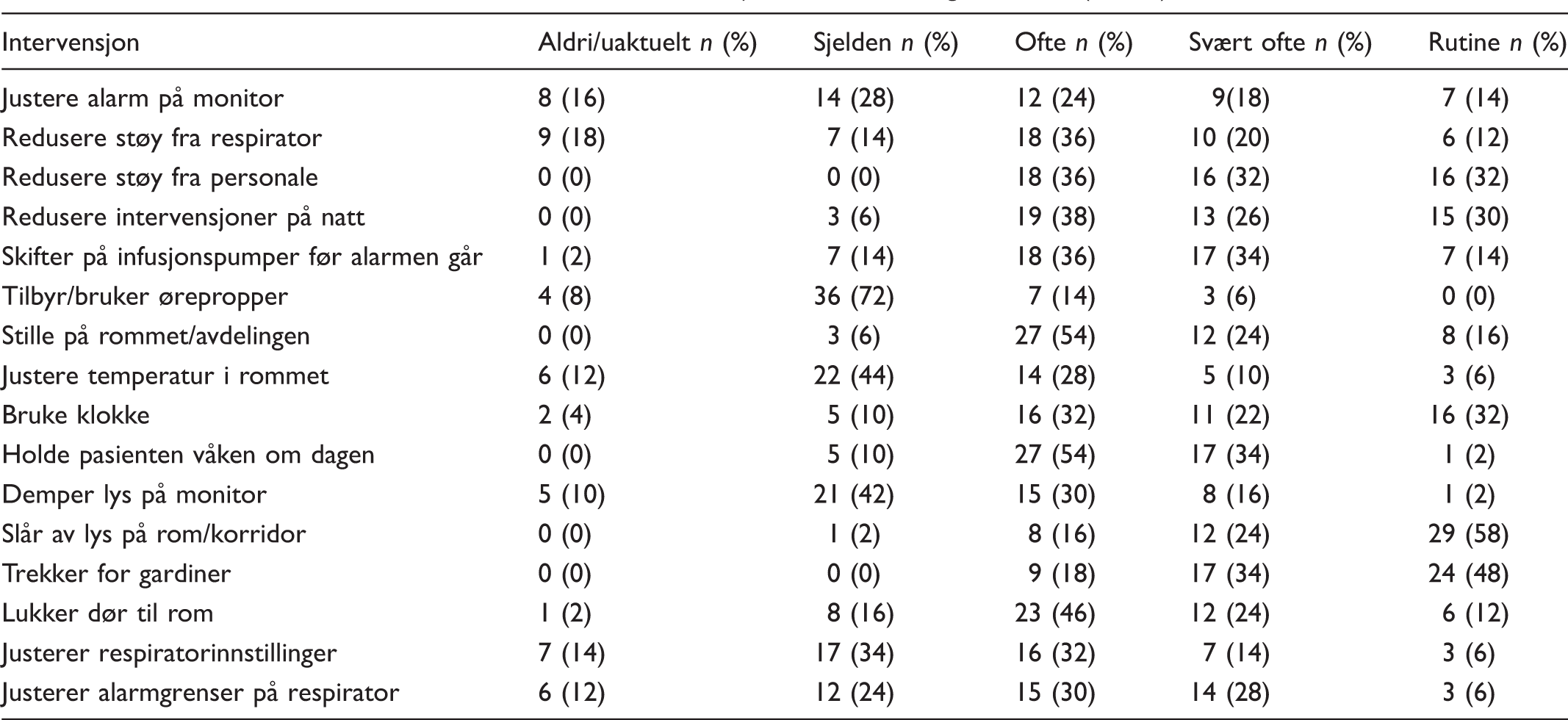
Det var ikke signifikante forskjeller mellom intervensjonene som ble rapportert brukt ved ‘universitetssykehus’ og ‘ikke-universitetssykehus’.
Respondentene ble spurt om hvilke medikamenter som var vanlige for søvn og sedasjon på intensiv. Førtini (98%) brukte zopiklone ofte, svært ofte eller som rutine. Midazolam, propofol, zopiklone og fentanyl ble brukt rutinemessig. Lorazepam ble brukt aldri eller sjelden. Det var 6 (12%) respondenter som brukte dexmedetomidine svært ofte, og 13 (26%) som brukte det ofte.
Faktorer som har innvirkning på sykepleierens vurderinger og intervensjoner relatert til søvn og sedasjon for intensivpasienter
På spørsmålet om hvor selvstendige sykepleierne opplevde at de var svarte respondentene, md = 4 (Q1, Q3 = 1,8) på en skala fra 0 (uselvstendige) til 10 (selvstendige). På spørsmålet om hvor ofte sykepleiernes observasjoner hadde innvirkning på beslutninger relatert til søvnintervensjoner svarte respondentene følgende, md = 8 (Q1, Q3 = 2,10) på en skala fra 0 (aldri) til 10 (alltid). Det var ikke signifikante forskjeller mellom respondentenes vurdering av selvstendighet og innvirkning på beslutninger relatert til søvnintervensjoner ved ‘universitetssykehus’ og ‘ikke-universitetssykehus’.
På spørsmålet om hva som avgjorde om sykepleieren ga ekstra sovemedisin svarte 23 (46%) respondenter at det var en klinisk vurdering om pasienten er hyppig våken; 25 (50%) svarte at de vurderte det ut fra en kombinasjon av sedasjonsskår og klinisk vurdering; 22 (44%) svarte at det er lege alene som bestemmer hvilken sovemedisin pasienten skal få; 28 (56%) svarte at det var lege og sykepleier i samarbeid.
På spørsmålet om hvem som vurderte effekten av sovemedisin svarer totalt 38 (76%) at sykepleierne vurderer effekten av sovemedisinen, og 12 (24%) at det er lege og sykepleier i samarbeid som vurderer effekten. Totalt 35 (70%) av respondentene sier de ikke kontakter andre fagpersoner hvis pasienten ikke sover godt i løpet av en uke, mens 11 (22%) kontakter leger, kollegaer, psykiater, geriater, anestesilege eller overlege.
Når det gjelder sedasjon svarte 31 (62%) at det er lege og sykepleier i samarbeid som bestemmer mål på sedasjonsskalaen for den enkelte pasient, 4 (8%) svarte annet og nevnte avhenger av pasient eller diagnose. Totalt 15 (38%) respondenter svarte ikke på spørsmålet.
Diskusjon
Respondentene svarte at sykepleierne ikke synes pasientene sover spesielt godt, men at sykepleierne er opptatt av søvn og at de registrerer mange ulike observasjoner for å vurdere pasientens søvn. Observasjonene er knyttet til naturlige fysiologiske endringer under søvn. 1 Enkeltvis kan vitale tegn være upålitelige tegn på søvn hos en intensivpasient. 25 Drøyt halvparten svarte at de ser etter avtagende respirasjonsfrekvens, som kan være et bedre mål enn høy eller lav frekvens. Nesten alle svarte at de observerte om pasienten lå stille med øynene lukket. Intensivpasienter kan gi inntrykk av å sove, mens de bare ligger stille fordi de er utslitte, kraftløse, medikamentpåvirkede eller ikke i stand til å bevege seg. 30 En kombinasjon av forskjellige observasjoner kan gi et bedre inntrykk av om pasienten sover. 2
Ingen av respondentene i studien rapporterte at de brukte vurderingsverktøy for søvn i avdelingen. En rapporterte at de hadde protokoll eller retningslinjer for søvn. Resultatet er det samme som Hofhuis et al. 26 fant i sin studie av intensivavdelinger i Nederland. Tidligere forskning viser at sykepleiernes observasjoner av søvn ikke er tilstrekkelig.2,3,26 Undersøkelser viser at sykepleiere undervurderer antall oppvåkninger og feilberegner hvor mye pasienten sover. 2 RCSQ kan fungere bra som verktøy for vurdering av søvn, 10 og de fleste verktøy for vurdering av søvn hjelper sykepleierne til å vurdere tiden pasienten sover, men ikke søvnens kvalitet og pasientens egen oppfatning av søvnen, som er en viktig dimensjon. 30
Eliassen og Hopstock fant at mange sykepleiere syntes det var vanskelig å prioritere søvn hos kritisk syke, og nesten halvparten av respondentene var villige til å vekke pasienten for å gi antibiotika eller for legevisitt, blodgasskontroll, røntgen eller fysioterapi. 22 Ved for eksempel innføring av faste medisintider er det større sjanse for at pasientene får lengre uforstyrrede perioder, og det vil bli mer naturlig å samle opp sykepleierintervensjoner. Én eller to faste pauser på ca. to timer kan være gunstig, men dette krever et godt samarbeid rundt pasienten. 31 Imidlertid må det tas i betraktning at det er kritisk syke og ofte ustabile pasienter som trenger intensivsykepleie, og at situasjonen ikke alltid kan forutsees og planlegges. Livreddende intervensjoner må prioriteres først.
Å slå av lys i rommet/korridoren, trekke for gardiner, redusere støy fra personalet, bruke klokke og redusere sykepleierintervensjoner om natten var de mest vanlige intervensjonene. Disse intervensjonene er også trukket frem som svært vanlige i andre lignende studier av intervensjoner brukt i intensivavdelinger.9,15,26 Intensivavdelinger er gjerne utformet slik at det er pasienter på ‘sal’ eller i flermannsrom. Dette gjør det vanskeligere å skjerme både egen og øvrige pasienter. Respondenter svarte at de ofte, svært ofte eller som rutine lukker døren til rommet for å skjerme for både lys og lyd. Muligheten til å lukke døren var avhengig av avdelingens størrelse, utforming og bemanning. En liten andel svarte at de demper lyset på monitor svært ofte eller som rutine om natten. Dette er en enkel intervensjon, som lett kan gjennomføres hvis sykepleierne blir gjort oppmerksom på det. Lys justerer døgnrytmen vår, 32 og det å eksponere pasienten for mye lys gjennom hele døgnet kan bidra til å opprettholde den forstyrrede døgnrytmen mange intensivpasienter sliter med. Tembo og Parker identifiserte støy som den vanligste faktoren for søvnforstyrrelser på intensiv. 25 På en intensivavdeling ved Oslo universitetssykehus ble det målt støytopper på 120 dB, og forfatterne viser til WHOs anbefalinger om at lydtopper ikke bør overstige 40 dB om natten, eller 35 dB sett gjennom hele døgnet. 33
Å bruke klokke for å gi pasienten en mulighet til å orientere seg var også svært vanlig. Intensivpasientene mister ofte følelsen av tid. Mye lys og aktivitet hele døgnet gjør at pasientene mister følelsen av når det er natt. Å redusere sykepleierintervensjoner om natten er svært vanlig. Over 90% sier at de ofte, svært ofte eller som rutine gjør det. En forutsetning for å redusere intervensjoner om natten er at pasienten er stabil og kan få en ‘pause’ uten at det går ut over pasientens helsetilstand og behandling.
Hvis man tar med de som har svart at de gjør det ofte, svært ofte og som rutine, er det 45 (90%) av respondentene i foreliggende undersøkelse som holder pasienten våken om dagen. Søvndybde avhenger også av oppbygd søvnbehov, og tidligere studier viser at intensivpasientene sover halvparten av søvntiden på dagtid, og at de har forstyrret dag-natt-syklus.1,5
Inokuchi m.fl. 34 gjorde en observasjonsstudie med 18 intensivpasienter. De filmet dem i 2697 timer og så at 11 591 alarmer gikk i dette tidsrommet. Av disse var 6,4% klinisk relevante. I foreliggende undersøkelse sier 32 (64%) at de ofte, svært ofte eller som rutine justerer alarmgrensene på respiratoren, mens 18 (36%) sier at de sjelden eller aldri gjør det. Man kan redusere både falske alarmer og lydstyrke for å fremme søvn. Å skifte på medikamentpumpene før alarmen går, kan være en enkel intervensjon for å redusere støy. Noen ganger vil det være vanskelig å gjennomføre fordi endringer kan skje raskt på intensiv.
I Norge er det ikke vanlig å bruke/tilby ørepropper til intensivpasienter. Kun ti (20%) har sagt at de ofte eller svært ofte gjør det. Å bruke øyemasker og ørepropper til pasienter som ikke har mulighet til å fjerne dem selv, kan tenkes å gi pasientene en følelse av å bli innestengt og isolert. Tidligere studier har vist forskjellige effekter av bruk,35,36 og man kan ikke konkludere med effekten av ørepropper. 37
Fysiologiske endringer i kroppens oksygenbehov under søvn gjør at innstillinger tilpasset våkenhet ikke alltid er passende. Respiratorinnstillinger gjort etter kroppens behov som våken kan forstyrre søvnen ved ikke å akseptere naturlige variasjoner. Når sykepleieren ser at pasienten strever, jobber mot eller generelt er i utakt med respiratoren, vil det være naturlig å vurdere endringer. 32
Litt over halvparten av respondentene sier at de aldri eller sjelden justerer romtemperaturen. Å senke kroppstemperaturen med 0,2 grader kan være gunstig for innsovning, og en romtemperatur på mellom 13 og 18 grader Celsius anbefales der pasienten skal sove. 38 Det er bare åtte (16%) som svært ofte eller rutinemessig justerer temperaturen i rommet, og flere kommenterer at pasientene ligger på sal eller flermannsstue, og at det er vanskelig å tilpasse individuelt.
Respondentene i undersøkelsen var tydelig opptatt av problemet og bevisst på mange årsaker og søvnfremmende faktorer, i motsetning til sykepleierne i undersøkelsen til Eliassen og Hopstock, 22 som var bevisste på forskjellige søvnfremmende faktorer, men i mindre grad praktiserte dem.
Bruk av medikamenter for søvn og sedasjon
Zopiklone var det mest brukte medikamentet for søvn, fulgt av propofol og midazolam, som ble brukt for sedasjon. Et interessant funn i foreliggende undersøkelse er at dexmedetomidine er en del brukt. Dexmedetomidine forstyrrer ikke normal søvn på samme måte som andre sedativa og ser ut til å ha minst negativ innvirkning på søvn hos sederte pasienter. Egerod m.fl. 39 gjorde i 2011 en survey om sedasjonspraksis i nordiske versus ikke-nordiske land. Her var det ingen som svarte at de brukte dexmedetomidine. Pasienter som får dexmedetomidine, kan ha kortere tid på respirator, kortere intensivopphold og sjeldnere delir, og delir med kortere varighet, 40 men de kan også være friskere enn de som får Midazolam eller Propofol. I PAD Guidelines anbefales ikke benzodiazepiner, men propofol og dexmedetomidine til sedasjon av respiratorpasienter, da disse ser ut til å ha en mindre forekomst av delir. 7 Tidligere var midazolam det mest vanlige sedativet, og propofol nesten like vanlig. 14 Nå ser det ut til at bruk av midazolam har gått tilbake, i tråd med internasjonale anbefalinger. 7 Morfin, remifentanil og fentanyl er mye brukt. Disse medikamentene virker smertelindrende, og smerter er naturligvis et stort problem for mange intensivpasienter. Ingen i foreliggende kartlegging bruker lorazepam ofte, svært ofte eller som rutine.
Respondentene skårer at sykepleierne opplever lav selvstendighet, men at de ofte opplever at sykepleieobservasjoner har innvirkning på beslutninger relatert til søvnintervensjoner. Resultatene er de samme som resultatene på de samme spørsmålene i undersøkelsen til Hofhuis et al. 26 Tidligere undersøkelser ved intensivavdelinger har avdekket at noen avdelinger har dårlig kommunikasjon, teamarbeid og problemløsning, som kan indikere at samarbeidet mellom de ulike faggruppene kunne vært bedre.41,42 For pasientene er det viktig at faggruppene arbeider sammen mot et felles mål. 43 Av den grunn viktig å undersøke videre omkring dette.
Spørreskjemaundersøkelsen har flere metodiske utfordringer når det gjelder utvalg, svarprosent og validitet. Antall intensivavdelinger med respiratorpasienter i Norge totalt ble ikke samlet inn og svarprosenten er derfor ut fra de avdelingene/respondentene som selv vurderte at de var i målgruppen for undersøkelsen. En respondent svarte også i et av de åpne feltene at de ikke hadde respiratorpasienter. Det er usikkert om svaret var knyttet til tidspunktet for undersøkelsen eller permanent basert. Intensivavdelinger fra mange sykehus i Norge er representert og man kan derfor likevel si noe om hvordan respondentene vurderer forholdene og praksis i 50 avdelinger i Norge. Det at ledere av intensivavdelingene ble valgt som respondenter kan diskuteres utfra at de kan oppfattes som mer indirekte observatører av praksis. Likevel må det kunne forventes at de har god kjennskap til sine sykepleiere, deres praksis, avdelingens rutiner og de er gjerne selv intensivsykepleiere.
En styrke ved undersøkelsen er at mange av resultatene er sammenfallende med undersøkelsen til Hofhuis et al. 26 som utviklet og testet spørreskjemaet. Spørreskjemaet ble oversatt til norsk etter anbefalt prosedyre. 27 En svakhet er at spørreskjemaet ikke har gjennomgått en grundig reliabilitetsvurdering sammen med validitetsvurderingen. 29
Konklusjon
Respondentene er opptatt av søvn og det legges til rette for å fremme søvn for intensivpasientene. Det rapporteres at deres observasjoner ofte medfører intervensjoner for å fremme søvn hos pasientene i intensivavdelingen, men opplever at de har liten grad av selvstendighet. Det finnes validerte verktøy for vurdering av søvn hos intensivpasienter, men respondentene svarer at disse ikke er i bruk i norske intensivavdelinger. Dexmedetomidine og propofol er de mest vanlige sedativa, og det er i tråd med anbefalingene. Praksisen i norske intensivavdelinger er på vei mot den praksis som er anbefalt for sedasjon og smerte og uro, men praksisen for å vurdere søvn og intervensjoner relatert til søvn er viktig å undersøke i videre forskning.
Footnotes
Funding
This research received no specific grant from any funding agency in the public, commercial, or not-for-profit sectors.
Conflict of interest
The authors declare that there is no conflict of interest.
